羟基磷灰石生物陶瓷填充骨缺损对根尖切除术疗效影响的回顾分析
2021-10-13王琦,陈晨,邹进
王 琦,陈 晨,邹 进
根管治疗是当前治疗急慢性牙髓炎、根尖周炎最常用最有效的治疗手段,然而,由于操作的技术敏感性、根管变异、根尖分歧分叉、根管钙化、器械分离等情况的存在,根管治疗和再治疗失败的病例在门诊仍占相当比例。此情况下,根尖切除术成为保存患牙的一种重要手段。传统根尖切除术使用外科动力钻和银汞合金进行根端填充[1],成功率为44.3%~57.0%[2]。后来有学者提出根尖切除术中骨缺损区域填补生物陶瓷类材料并覆盖口腔修复膜,相对于由骨缺损区血凝块自然机化愈合的方法更能够显著提升临床成功率[3]。近年来,无机三氧化物聚合物和生物陶瓷作为根尖倒充材料以及牙科手术显微镜、超声工作尖等设备的广泛使用,根尖切除术的治疗成功率报道已达90%以上[2]。
然而,骨缺损区充填生物陶瓷增加根尖切除术的复杂性和治疗成本,而应用生物陶瓷的有益效果与患者年龄、性别、临床病因、牙位、根尖病变范围这些因素之间是否存在关联目前也并不清楚。因此,当前研究通过回顾性调查57例根尖切除术病例,分析上述因素间的相互关系,以期为今后临床同类病例诊疗路径的确定提供参考。
1 资料与方法
1.1 一般资料
本研究的研究对象为2018年5月至2020年8月在南京医科大学附属口腔医院牙体牙髓科就诊,符合根尖切除术适应证及手术条件,由本文通信作者操作进行根尖切除术的患者。
纳入标准:①经完善根管治疗或再治疗后仍有临床症状者或根尖周低密度影仍长期不愈合的难治性根尖周炎;②需进行根管再治疗但患牙已行桩冠或桩核冠修复,拆除桩核有较大风险或患者不愿拆除者;③根管超填无法从根管内取出或根尖1/3器械分离无法取出且临床症状或根尖低密度影长期不愈合;④患者全身情况可,能耐受根尖切除术;⑤若有急性症状者则首先行切开、引流、抗炎治疗,待急性症状转为慢性后再进行手术。
排除标准:①患者不能按时随访或依从性差;②身体状况或心理原因不能接受手术治疗者;③妊娠期女性;④中重度牙周炎或患牙存在深牙周袋;⑤存在可能影响治疗的系统性疾病或全身疾患。
术前均详细告知患者病情,并在充分理解手术周期、费用、可能风险和临床预后的情况下签署手术知情同意书。
1.2 手术方法及步骤
术前拍摄X线片或CBCT(Newtom,意大利),确定牙根长度、形态及根尖周病变情况。
常规消毒、铺巾,4%盐酸阿替卡因肾上腺素注射液局部浸润麻醉,手术切口均采取水平龈沟内切口+近远中斜行切口(有窦道时,将窦道包含在切口的瓣膜内),翻开全层牙龈黏骨膜瓣(图1A)。根据CBCT定位的根尖区,去除颊侧骨皮质,暴露病变区域(图1B),显微镜(OMS2350牙科显微镜,Zumax,中国)下彻底刮除根尖周肉芽组织,高速涡轮手机配合裂钻垂直于牙体长轴切除3 mm根尖牙体(图1C),亚甲蓝染色,显微镜高倍探查,明确根管治疗失败原因,如微渗漏、欠填、根管遗漏、管间峡区、根管钙化、根裂等。刮治牙根周围及病变骨腔,超声工作尖沿牙体长轴行根尖倒预备并预备洞型,使用三氧化矿物凝聚体(mineral trioxideaggregat,MTA,Dentsply/Tulsa Dental,美国)进行根尖倒充填(图1D),使用羟基磷灰石生物陶瓷(天博,北京)填塞(图1E),并使用口腔修复膜(海奥,烟台)覆盖病变去除区域(图1F),或仅使用口腔修复膜覆盖病变去除的骨缺损区域。
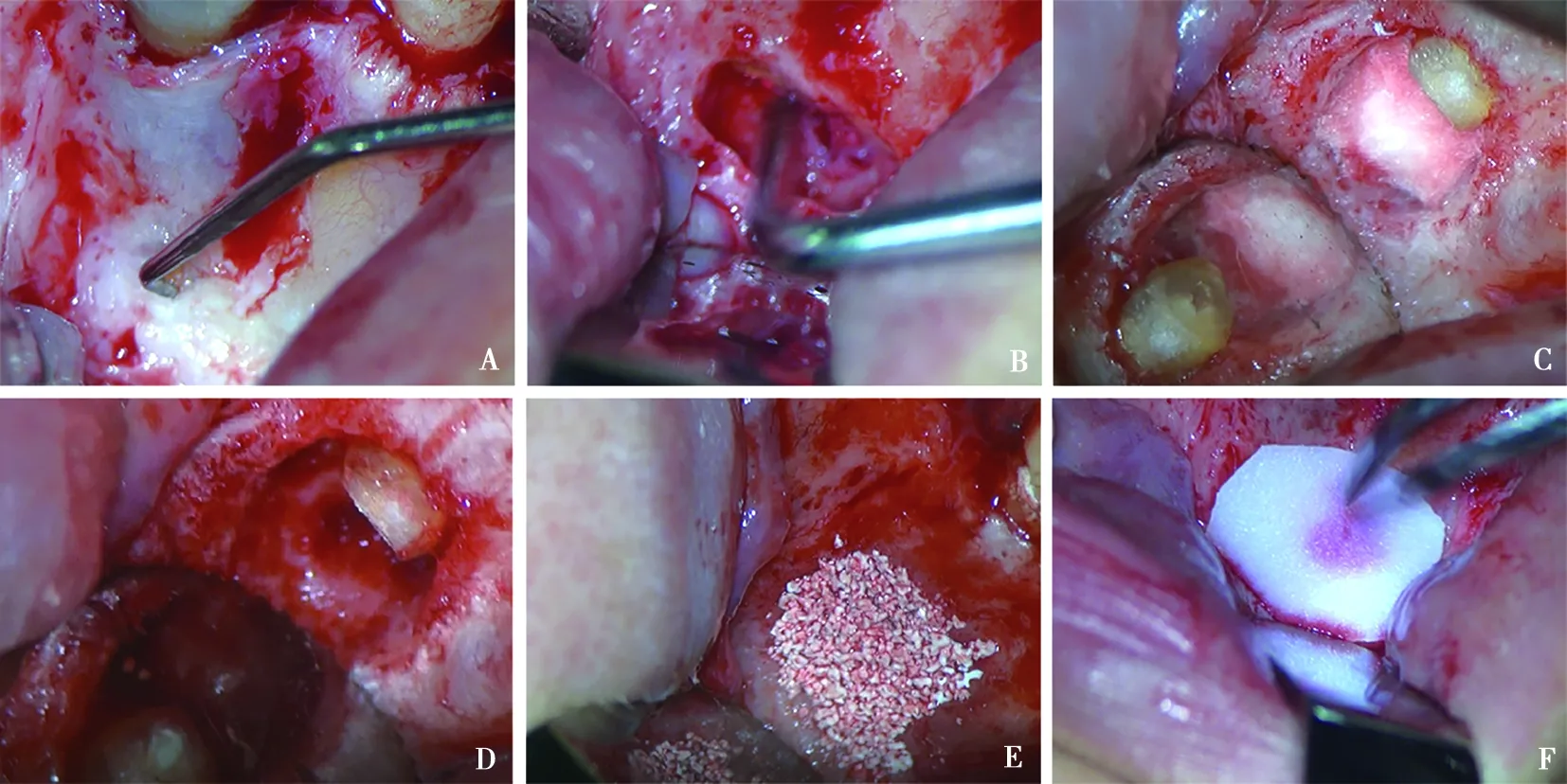
A:翻开全层牙龈黏骨膜瓣;B:暴露病变区域;C:垂直于牙体长轴切除3 mm根尖牙体;D:使用MTA进行根尖倒充填;E:填塞羟基磷灰石生物陶瓷;F:使用口腔修复膜覆盖病变去除区域
是否应用生物陶瓷填充骨缺损区的标准为:充分告知患者使用羟基磷灰石生物陶瓷的优缺点,尤其是大范围根尖病变患者不使用生物陶瓷填充可能的预后,充分询问患者意见,患者知情同意下选择使用。
将牙龈黏骨膜瓣复位并间断缝合,使用塞治剂覆盖创面。术后给予含漱液(氯己定)漱口,口服抗生素(奥硝唑分散片,湖南九典;头孢丙烯分散片,广州白云山)3日,1周后拆线。
1.3 治疗效果按照上面分组因素做统计分析
术后6个月回访,通过临床症状和放射学检查评价根尖周病损的愈合情况,确定疗效。
临床检查:询问患者术后症状及愈合过程,检查牙龈黏膜是否有红肿、窦道或脓肿的形成,对根尖周区域进行扪诊,对患牙进行水平向及垂直向叩诊。
影像学检查[4-5]:对患牙拍摄根尖片,由两名高年资牙髓病专科医师独立进行评判。放射学评估分为4种情况:①完全愈合,根尖周透射区消失,牙周膜间隙正常、硬骨板完整,如图2A、2B;②不完全愈合,根尖周透射区范围明显缩小,但牙周膜间隙较宽,呈新月形,硬骨板不完整,如图2C、2D;③不确定,根尖周透射区范围有缩小但不明显,如图2E、2F;④未愈合,根尖周透射区范围不变或增大。在评估标准中:临床症状未消失或加重或影像学表现为③④者视为失败。

A、B分别为术后即刻与6个月相比,根尖周透射区消失;C、D分别为术后即刻与6个月相比,根尖周透射区范围明显缩小,但牙周膜间隙较宽,硬骨板不完整;E、F分别为失败病例,术后即刻与6个月相比,根尖阴影无明显变化
1.4 分组及统计学方法
按照患者性别、年龄、患牙牙位、根尖周阴影范围、临床病因类型进行分组,对比应用羟基磷灰石生物陶瓷充填骨缺损区+覆盖口腔修复膜和骨缺损区单纯覆盖口腔修复膜对临床成功率的影响。
采用SPSS 25.0统计软件,分别统计各因素对临床疗效的影响以及分析各因素间可能的交互作用,统计采用Pearson Chi-Square检验分析结果数据,检验水准为双侧α=0.05。
2 结 果
根据纳入和排除标准,一共收集6个月有效回访病例57例,其中术中探查发现根裂、囊肿波及范围过大等原因拔除5颗患牙排除在外,最终统计结果为88颗患牙。所有病例中,在6个月随访时确认1例失败病例,包括2颗患牙,失败率为2.3%。
2.1 年龄、性别因素对临床疗效的影响及与生物陶瓷应用的交互影响
57例有效病例中,男27例共33颗患牙,女30例共55颗患牙。女性中有13颗患牙未使用生物陶瓷,失败2颗;其余统计患牙均愈合良好;性别因素与是否应用生物陶瓷充填骨缺损区域间没有交互影响(P=0.248),性别对根尖切除术治疗疗效无显著影响(P=0.268)。
57例有效病例中,年龄最大为60岁,最小为13岁。11~20岁患者中,13颗患牙使用生物陶瓷充填骨缺损区域,2颗患牙未使用,治疗均成功;在20~30岁患者中,28颗患牙使用生物陶瓷充填骨缺损区域,治疗均成功,7颗患牙未使用,2颗患牙治疗失败,成功率为71.4%;在31~40岁患者中,19颗患牙使用生物陶瓷充填骨缺损区域,2颗患牙未使用,治疗均成功;在41~50岁患者中,11颗患牙使用生物陶瓷充填骨缺损区域,4颗患牙未使用,治疗均成功;在51~60岁患者中,1颗患牙使用生物陶瓷充填骨缺损区域,1颗患牙未使用,治疗均成功;年龄因素与是否应用生物陶瓷充填骨缺损区域间没有交互影响,年龄对根尖切除术治疗疗效无显著影响(P=0.541)。
2.2 患牙牙位因素对临床疗效的影响及与生物陶瓷应用的交互影响
88颗统计患牙中,上颌前牙55颗,上颌前磨牙17颗,上颌磨牙2颗,下颌前牙10颗,下颌前磨牙1颗,下颌磨牙3颗;上颌前牙13颗未使用生物陶瓷,上颌前磨牙3颗未使用生物陶瓷,其余患牙均使用生物陶瓷。术后上颌前牙病例中2颗未使用生物陶瓷的患牙治疗失败,患牙牙位因素与是否应用生物陶瓷充填骨缺损区域间没有交互影响(P=0.657),患牙牙位因素对根尖切除术治疗疗效无显著影响(P=0.883)。
2.3 患牙根尖周阴影范围因素对临床疗效的影响及与生物陶瓷应用的交互影响
88颗统计患牙中,根尖阴影大于7 mm者有45颗患牙,其中2颗患牙均属同一病例,该患者坚持拒绝使用羟基磷灰石生物陶瓷,术后6个月随访治疗失败,该失败病例进行根尖切除术的原因是左上切牙及侧切牙不能拆除修复体而无法进行根管再治疗,6个月复诊时发现根尖阴影持续未消失,且咬合不适症状无好转。因此,对于大于7 mm的患牙来说,根尖阴影范围与羟基磷灰石生物陶瓷的使用存在交互影响(P<0.001)。
其余6~7 mm病变范围的患牙17颗,以及≤6 mm的患牙26颗,均治疗成功,以上两种根尖病变范围内,病变范围大小因素与生物陶瓷应用间没有交互影响(P=0.301)。
2.4 临床病因对临床疗效的影响及与生物陶瓷应用的交互影响
88颗患牙中,根尖囊肿47颗,其中43颗患牙使用生物陶瓷;因需进行根管再治疗但桩冠修复桩核有较大风险或患者不愿拆除桩核修复体的患牙24颗,其中14颗使用生物陶瓷;超填5颗,其中4颗使用生物陶瓷;根管治疗失败11颗,其中10颗使用生物陶瓷;根管变异1颗,使用生物陶瓷。其中因根尖囊肿及因修复体等原因不能进行根管治疗术,两者合计占80.7%,仅有2颗前述修复体不能拆除且未使用生物陶瓷充填骨缺损区域的患牙6个月随访确认失败,患者临床病因与生物陶瓷应用间没有交互影响(P=0.364),临床病因对根尖切除术治疗疗效无显著影响(P=0.244)。
2.5 生物陶瓷的使用与根尖切除术治疗疗效作用分析
88颗患牙中,72颗患牙使用羟基磷灰石生物陶瓷充填骨缺损区域并以口腔修复膜覆盖,成功率为100%,其余16颗患牙未使用羟基磷灰石生物陶瓷充填骨缺损区域的患牙中,2颗患牙治疗失败;是否使用羟基磷灰石生物陶瓷组间差异有统计学意义(P=0.002)。
3 讨 论
现阶段根管治疗的成功率已达到90%[6]。然而,由于根管解剖结构存在变异,机械及化学预备有时难以完全消除根管内的感染,尤其是难治性根尖周炎患牙通常存在根管外病原微生物定植,根管治疗术难以有效治疗[7]。另外,根管治疗术中医源性损伤(器械分离、形成台阶、根管侧穿)以及根尖真性囊肿等病例也需采用根尖切除术进行补救。
有文献表明,根尖外科手术患牙根尖周组织愈合的时间平均为7.1个月,且病损范围越大,愈合时间越长[8]。有学者曾评估根尖切除术后随访10年的结果,发现术后10年的成功率明显低于1年和5年后的成功率[9],提示短期随访结果可能对长期成功率高估,但长时间的随访不能排除是患牙长期使用时因其他原因导致临床失败,而实际与根尖外科手术疗效并无直接关系的情况。因此,当前研究仍参照多数回顾分析选用的6个月的时间点进行评价。在本研究中,97.7%的患牙在6个月后的随访检查中得到了良好的反馈,在影像学评估中,4例8颗患牙得到评价②,51例78颗患牙得到评价①,成功率高于以往研究的报道[2,10]。
羟基磷灰石生物陶瓷是一种无毒、吸收缓慢、具有骨引导性的材料,与骨矿物质的结构相似[11],在牙周手术已经被大量采用作为植骨材料,证实能够促进骨再生性愈合[12]。本研究使用的口腔修复膜属于双层胶原膜,具有较长的降解时间,其能在特定时间内溶解,其相关的降解物均不会对骨细胞造成伤害,有利于膜与新生成的骨组织结合以及促使新生骨与自体骨的紧密结合,同时由于多孔层的存在,可以充分容纳血液,为骨生长所需营养提供保障[13-16]。在本研究中,大部分阴影范围大于7 mm的病例使用了羟基磷灰石生物陶瓷充填骨缺损区域并以口腔修复膜覆盖,仅1例患者的2颗患牙因患者自身经济原因坚持拒绝使用羟基磷灰石生物陶瓷,在6个月随访的影像学检查中得到了③的评价,归入失败病例。其余病例患牙的根尖病变范围均不足7 mm,在使用口腔修复膜覆盖骨缺损区域的情况下,无论是否使用羟基磷灰石生物陶瓷充填骨缺损区域,均无差异,临床成功率达到100%,这提示,当根尖周病变范围在7 mm以内时,单纯应用口腔修复膜覆盖骨缺损亦可能实现良好的临床疗效,但该法与使用生物陶瓷充填骨缺损区域在愈合时间或其他方面是否存在差别仍需进一步研究。
另外需要注意的是,本研究中,由于根尖阴影范围大于7 mm病例而未使用羟基磷灰石生物陶瓷充填骨缺损区域的病例过少,尚不足以判断根尖病变范围与羟基磷灰石生物陶瓷使用间是否存在交互关系。羟基磷灰石生物陶瓷在根尖切除术中是否使用目前无临床已建立的推荐方法,也并没有临床标准路径能够参照,因此,在执行根尖手术前,术者只能通过充分告知患者是否使用生物陶瓷充填骨缺损区潜在的对临床疗效的差别,并尊重患者意愿选择使用。不过,这不能排除实际应用中可能存在根尖病变范围小的患者选择使用生物陶瓷,而病变范围大的患者反而拒绝使用的情况。因此,今后可设计临床对照试验,针对性地对大范围根尖病变的需接受根尖切除术患者以是否填充骨缺损区分组,能够更准确地获得这一方法与根尖病变愈合疗效的对比分析。
在本研究中,患者年龄、性别、根尖周阴影范围及临床病因对根尖切除术成功率无统计学影响。在本研究中,失败病例为上颌前牙,但统计分析并未发现牙位因素对临床疗效有影响。以往有学者报道牙齿的类型对成功率有显著的影响,前牙的成功率最高,其次是前磨牙,然后是上颌磨牙,而下颌磨牙的成功率最低,其原因可能是由于与前牙相比,前磨牙和磨牙的手术比较困难,视野不佳[17]。根据近年的Meta分析,在使用传统手术方法的情况下,牙位对成功率存在显著的影响,但随着显微外科技术的推广,MTA等根尖封闭材料以及超声工作尖、倒充填器等新器械的使用,牙位对根尖切除术的成功率产生的影响已经较小[18]。因此,本研究中牙位对根尖切除术的成功率并没有产生显著的影响可以得到合理的解释。
基于以上分析,可以得出以下结论:对于根尖病变范围小于7 mm的患牙,根尖切除术中单独以口腔修复膜覆盖骨缺损区域即能达到理想的治疗效果,而对于病变大于7 mm的患牙,使用生物陶瓷充填骨缺损区域配合口腔修复膜覆盖则是较稳妥的方法。
