GP、TP及TPF诱导化疗联合同步放化疗治疗局部晚期鼻咽癌的安全性及近期疗效分析
2021-10-12文洪永
文洪永
鼻咽癌是我国最常见的头颈部肿瘤之一,尤其高发于我国南方地区,年发病率为(30~80)/10 万人[1],发病率虽高,但总体预后较好。随着医学技术的进步,尤其是调强放射治疗(Intensity modulated radiation therapy,IMRT)的发展与普及,使同步放化疗方案成为局部晚期鼻咽癌患者的标准治疗[2],也使该病的局部控制率达到80%以上,而远处转移成为其治疗失败的主要原因[3,4]。有研究表明诱导化疗可通过缩小原发肿瘤体积及早期根除微转移而降低鼻咽癌远处转移风险[5]。2009年一项Ⅱ期随机对照研究首次明确了诱导化疗(TP 方案)联合同步放化疗比单独同步放化疗有更好的总生存[6]。随后,国内大型随机对照研究显示,同步放化疗前使用 3 周期改良的 TPF 或GP 方案诱导化疗,可明显提高局部晚期鼻咽癌患者的总生存、无远处转移生存及无瘤生存[7~9]。然而,局部晚期鼻咽癌最优的诱导化疗方案尚未明确,本研究旨在比较GP、TP、TPF 诱导化疗联合同步放化疗治疗局部晚期鼻咽癌的安全性及近期疗效,现报道如下。
1 材料与方法
1.1 临床资料本研究回顾性分析2016年1月~2020年12月在我院接受治疗且病理证实为鼻咽癌的76 例患者临床资料。根据诱导化疗方案分为TP 组(25 例)、TPF 组(30 例)和GP 组(21 例)。三组患者基线资料比较,差异无统计学意义(P>0.05),见表1。

表1 三组患者基线资料比较[n(%)]
1.2 纳入及排除标准
1.2.1 纳入标准 ①患者均行鼻咽肿物活检,诊断明确为鼻咽癌,临床分期为Ⅲ~Ⅳa 期(参照AJCC分期第 8 版);②年龄18~75 岁;③ECOG 评分≤2分;④白细胞≥4×109/L,血红蛋白≥90g/L,血小板≥100×109/L;⑤谷丙转氨酶、谷草转氨酶<1.5 倍正常值上限,肌酐清除率≥60ml/min。
1.2.2 排除标准 ①初诊即有远处转移者;②既往有恶性肿瘤病史,或本次为双原发肿瘤者;③孕妇或哺乳期者;④原发灶或淋巴结行手术治疗者(活检除外)。
1.3 治疗方法
1.3.1 诱导化疗 GP 方案:吉西他滨1 000mg/m2,d1、d8,顺铂25mg/m2,d1~3;TP 方案:多西他赛75mg/m2, d1,顺铂25mg/m2,d1~3;TPF 方案:多西他赛 60mg/m2, d1,顺铂20mg/m2,d1~3,氟尿嘧啶600mg/m2,d1~5。三种诱导化疗均为3 周方案。诱导化疗2~3 个疗程后再行同步放化疗,同步化疗使用顺铂(80~100mg/m2) 2~3 个疗程,每3 周重复,化疗期间监测血常规及肝肾功能,必要时给予升高白细胞及血小板、护肝等对症治疗,出现不可耐受的不良反应时暂停治疗。
1.3.2 放疗 各组均在2~3 周期诱导化疗结束后3周左右行放疗。所有患者均采用仰卧位,含口塞,给予头颈肩膜固定,定位CT 扫描范围为头顶至锁骨头下2cm,层距为3mm。处方剂量如下:肿瘤原发病灶(GTVnx)及阳性淋巴结(GTVnd)区域分别为69.75Gy 和66Gy,高危临床靶区(CTV1)及低危临床靶区(CTV2)分别为62Gy 和52.7Gy,放疗1 次/d, 5 次/周,总共31 次,处方剂量要求及正常组织限量均依据QUANTEC 标准执行。
1.4 观察指标治疗期间定期复查三组患者的血象及生化指标等。放化疗结束后1 个月分别复查血象、电子鼻咽镜、鼻咽+颈部MRI 等相关检查,分析三组患者近期疗效及不良反应。近期疗效参照实体瘤治疗后评价标准(RECIST 1.1)[10]。完全缓解(CR):所有靶病灶均消失;部分缓解(PR):所有靶病灶长径之和缩小≥30%;进展(PD):所有靶病灶长径之和增加≥20%或者出现新病灶;稳定(SD):所有靶病灶长径之和缩小<30%,或者增加<20%。有效率=(CR+PR)/总例数×100%。化疗毒副反应参照常见不良反应事件评价标准 4.0(CTCAE 4.0)[11],放疗期间患者毒副反应参照RTOG 急性放射损伤分级标准[12]。
1.5 统计学方法采用SPSS 17.0 软件行统计学分析,计量资料用均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 三组诱导化疗患者近期疗效比较三组患者近期疗效比较,差异无统计学意义(P>0.05)。见表2。
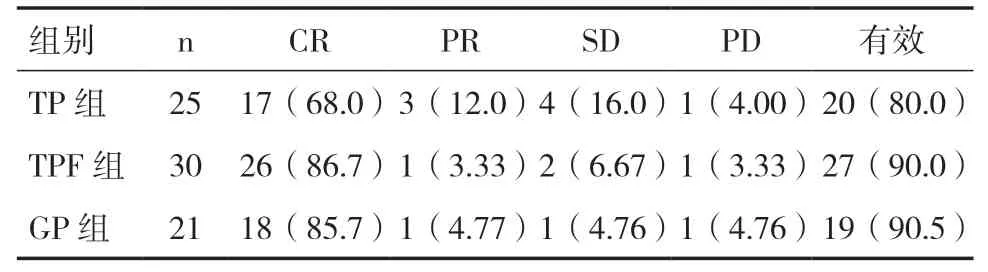
表2 三组患者近期疗效比较[n(%)]
2.2 三组诱导化疗患者不良反应比较三组患者在治疗期间均未出现致死性不良反应,GP 组白细胞减少发生率和中性粒细胞减少发生率均高于TP 组及TPF 组,但差异无统计学意义(P>0.05);GP 组血小板减少发生率高于TP 组及TPF 组,差异有统计学意义(P<0.05)。TPF 组放射性口腔粘膜炎发生率高于TP 组及GP 组,但与GP 组比较,差异有统计学意义(P<0.05)。TP 组胃肠道反应发生率与TPF 组相当,但高于GP 组,差异无统计学意义(P>0.05)。见表3。
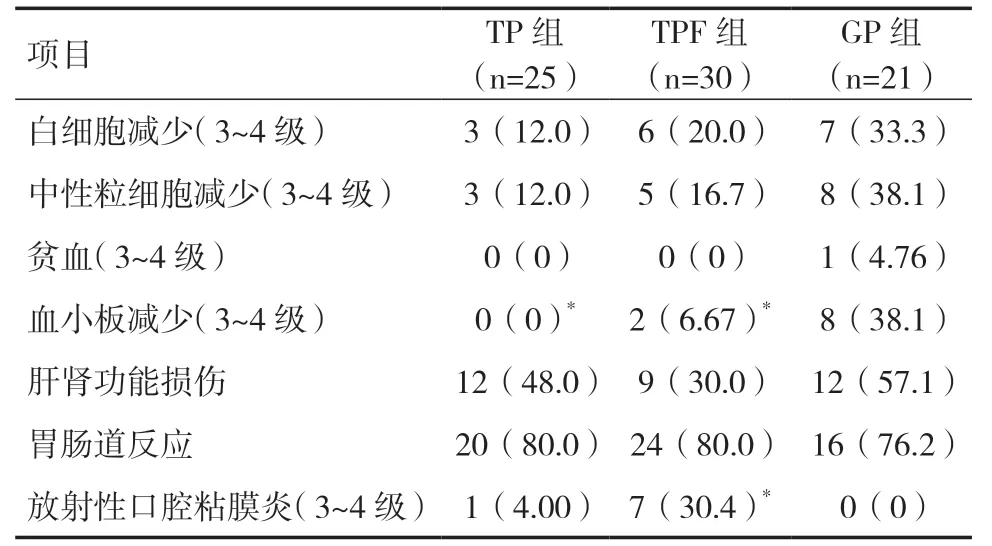
表3 三组患者不良反应比较[n(%)]
3 讨论
化疗对鼻咽癌治疗有效,对于局部晚期患者,在IMRI 基础上行同步化疗可以明显改善预后,但是目前最佳的放化疗结合模式尚不清楚,诱导化疗又名新辅助化疗,因化疗在放疗之前,有以下优势:①能快速降低肿瘤负荷,明显改善临床症状,肿瘤的缩小对放疗计划的制定及正常组织的保护更有利,达到“以时间换空间”的效果;②放疗前肿瘤组织血供良好,药物在肿瘤组织中有效浓度更高,效果更好;③可直接杀灭微小转移肿瘤;④患者还未接受其他抗癌治疗,依从性和耐受性较好。一项Meta 分析结果显示[13],纳入研究的4 223 例鼻咽癌患者,与单独同步放化疗患者相比,做了诱导化疗的患者总生存(P=0.006)、无进展生存(P=0.006)均有明显提高。另有Ⅱ期临床研究也得出同样结论[6,14,15],鼻咽癌患者能从高强度的化疗方案中得到更好的疾病控制效果及更高的总生存。2016年一项Ⅲ期前瞻性研究得出结论[7],同期放化疗前使用 3 周期改良的 TPF 方案诱导化疗,明显降低了治疗失败率(P=0.034),显著提高了总生存率(P=0.029),这一研究也使局部晚期鼻咽癌的诱导化疗成为研究热点。
对于复发转移鼻咽癌,一项Ⅲ期随机对照研究显示[16],GP 方案的无进展生存(中位时间,7.0月vs 5.6月,P<0.001)和总生存(中位时间,29.1月vs 20.9月,P=0.0025)明显好于PF 方案。另一项前瞻性、多中心、大样本的Ⅲ期临床研究显示[9],GP 诱导化疗较标准治疗可明显改善局部晚期鼻咽癌的3年无瘤生存率(85.3% vs 76.5%,P=0.001)和总生存率(94.6% vs 90.3%,HR=0.43)。在GP 诱导化疗不良反应方面,有研究认为[17],该方案的主要毒副作用为骨髓毒性,其中血小板下降最为多见,血小板轻微下降一般观察即可,化疗完成后可上升至正常,但若出现4 级血小板下降,特别是有出血倾向患者,则要静脉补充血小板。另一个常见的不良反应为中性粒细胞下降,但给予升白药物处理后均有升高。在TPF 诱导化疗不良反应方面,Zhu 等[18]研究认为,TPF 方案有更严重的白细胞及中性粒细胞下降情况,3~4 级的放射性口腔粘膜炎发生者更多,而GP 方案血小板下降发生率更高。本研究同样显示,GP 组比TP 及TPF 组有更高的3~4 级血小板减少发生率,而TPF 组较GP 组有更高的3~4 级放射性口腔粘膜炎发生率,但这些不良反应经过治疗后都有好转,无因急性毒副反应而出现死亡的病例,均在患者可耐受范围内。对于总生存,Zhu 等[18]研究表明,TPF 组与GP 组疗效相当。Zhao 等[19]研究表明,GP 方案诱导化疗总生存明显优于TP 诱导化疗。本研究显示三组近期疗效相当,但本研究为回顾性研究,因样本量相对偏小,会存在一定的选择偏倚,所以对结果可能也有不同程度的影响。
综上所述,GP、TP、TPF 诱导化疗联合同步放化疗治疗局部晚期鼻咽癌均有效,相关不良反应可耐受,三组方案近期疗效相当,GP 方案更易出现3~4 级血小板减少,TPF 方案更易出现3~4 级放射性口腔粘膜炎。
