CT图像后处理配合磁共振技术对踝关节骨折患者分型诊断与预后分析
2021-10-12孙玉龙
孙玉龙
开封市人民医院医学影像科,河南 开封 475000
踝关节是人体最大的负重屈戌关节,一旦受到高能量创伤极易发生骨折,可导致患者出现局部压痛、肿胀、功能障碍等[1-2]。踝关节骨折可分为旋前外旋型(PE)、旋后外旋型(SE)、旋前外展型(PA)、旋后内收型(SA)、旋前背区型(PD)等,不同分型治疗方式存在一定差异[3]。单一使用X线检查难以准确判断,无法辨别骨折分型,影响治疗效果。CT图像后处理技术能够提高图像显示力,而磁共振(MRI)技术能够对细微程度骨折准确显示,降低漏诊率,被广泛应用于临床。本研究分析CT图像后处理配合MRI技术对踝关节骨折患者分型诊断与预后,为临床诊治提供参考,现报告如下。
1 资料与方法
1.1 一般资料
选择2018年1月—2020年1月开封市人民医院接诊的踝关节骨折患者72例,女40例,男32例;年龄26~78岁,平均年龄(52.32±4.21)岁;受伤原因:交通事故伤29例,扭伤14例,高处坠落伤29例。入组患者均自愿加入本次研究,签署知情同意书。本研究经医学伦理委员会审核批准。
1.2 方法
使用东芝Aquilion 64排螺旋CT机和奥泰1.5T超导型磁共振仪实施检查。先行CT检查,取仰卧位,扫描参数:管电流300 mA,管电压120 kV,矩阵512×512,螺距1.375,视野(FOV)20 cm,层厚1.25 mm。扫描踝关节后,将扫描获取的图像传输至Carestream PACS系统工作站内,使用表面容积重建(SSD)、多平面重建(CPR/MPR)、容积再现(VR)等方式重建,分别呈现踝关节骨折区三维结构和多平面图像。随后行MRI检查,扫描范围:从胫腓骨下1/3至跟骨水平,经足膝关节线圈实施质子加权(PDWI)、T1WI、T2WI等序列矢状位、冠状位、轴位扫描,间距5 mm,层厚3 mm。利用MRI检查的压脂序列有关图像和T1WI、T2WI等序列矢状位、冠状位、轴位图像联合矢状位的PDW I图像对骨质中微小骨折、关节韧带和水肿状况综合评估,再综合评价骨折分度和分型。
1.3 骨折分度和分型标准
(1)PE。三角韧带撕裂或内踝发生横向骨折为Ⅰ度;合并胫腓前韧带损伤,并存在Ⅰ度症状为Ⅱ度;合并外踝上方的螺旋骨折,并存在Ⅱ度症状为Ⅲ度;合并下胫腓后韧带损伤且存在Ⅲ度症状为Ⅳ度。(2)SE。下胫腓前韧带已撕裂为Ⅰ度;伴有腓骨下胫腓联合区斜形或者螺旋形的骨折,并存在Ⅰ度症状为Ⅱ度;下胫腓后韧带的撕裂或后踝骨折,并存在Ⅱ度症状为Ⅲ度;三角韧带的撕裂或有内踝骨折,存在Ⅲ度症状为Ⅳ度。(3)SA。外侧副韧带损伤或有外踝撕脱性骨折症状为Ⅰ度;存在内踝骨折,伴Ⅰ度症状为Ⅱ度;(4)PD。有内踝骨折为Ⅰ度;有胫下关节面前缘骨折伤,伴Ⅰ度症状为Ⅱ度;有腓骨远端高位骨折,伴有Ⅱ度的症状为Ⅲ度;有胫下关节面后缘骨折,伴Ⅲ度症状为Ⅳ度。(5)PA。有三角韧带断裂症状或内踝骨折为Ⅰ度;有下胫腓韧带损伤,伴Ⅰ度症状为Ⅱ度;有外踝骨折,伴有Ⅱ度的症状为Ⅲ度。
1.4 观察指标
(1)分析踝关节骨折区域和位置、骨折分型和分度等。(2)分析CT图像后处理配合MRI技术评估预后情况。
1.5 统计学方法
采用SPSS 21.0软件进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以例数和百分比(%)表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 骨折区域和位置
72例踝关节骨折位于右踝33例(45.83%),左踝39例(54.17%);外踝31例(43.06%),内踝34例(47.22%),后踝7例(16.67%)。
2.2 骨折分型和分度
72例患者中骨折分型:PE 13例,SE 20例,PA10例,SA13例,PD16例;骨折分度:Ⅰ度19例,Ⅱ度28例,Ⅲ度18例,Ⅳ度7例,见表1。
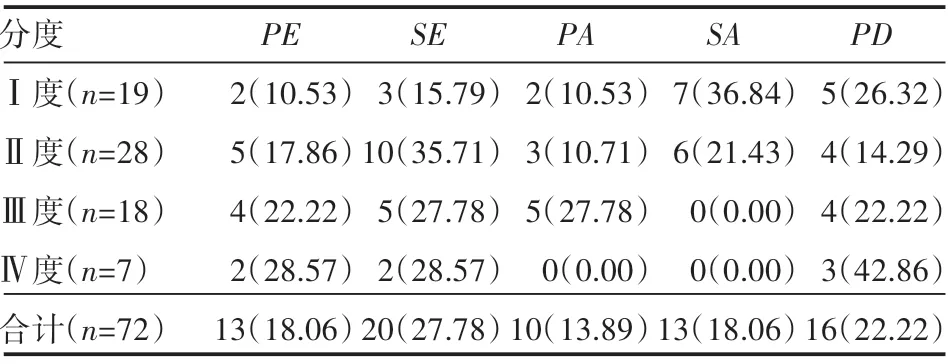
表1 骨折分型和分度情况分析 例(%)
2.3 评估术后并发症价值
72例踝关节骨折中需行手术治疗患者53例(73.61%),CT图像后处理配合MRI技术评估并发症预后优27例(50.94%),良19例(35.85%),差7例(13.21%)。预测术后发生关节炎患者4例(7.55%),术后随访6个月,实际发生关节炎2例(3.77%),差异无统计学意义(χ2=0.177,P=0.401)。
3 讨论
踝关节骨折多由踝关节扭伤或间接暴力等因素所致,因骨折的暴力强烈程度、方向、骨折时患足位置等不同,骨折类型差异较大[4]。临床治疗前需准确鉴别踝关节骨折分型,以制定针对性的手术方案,并评估相应预后。X线是诊断踝关节骨折常用的影像学手段,但仅能显示一维图像和简单内外踝类型骨折,难以提供准确的后踝骨折块位移、大小等信息,无法准确显示骨片重叠、细小骨折等情况,易出现漏诊[5-6]。
CT图像后处理技术能够准确显示骨块移动方向、骨折线方向、关节脱位等情况,MRI技术组织分辨率较高,能够增高组织间的对比度,经多方位、多层面、多参数扫描组织,清晰显示骨折情况,两者结合能较好的评估患者临床预后情况[7-8]。关节炎是踝关节骨折术后常见且严重的并发症之一,其发生与解剖复位不良、关节固定不牢、踝穴变窄或增宽等因素有关,严重影响患者预后恢复。本研究中,72例踝关节骨折位于右踝33例,左踝39例;外踝31例,内踝34例,后踝7例;PE13例,SE20例,PA10例,SA13例,PD16例;骨折分度:Ⅰ度19例,Ⅱ度28例,Ⅲ度18例,Ⅳ度7例;Ⅰ度19例,Ⅱ度28例,Ⅲ度18例,Ⅳ度7例;预测术后发生关节炎实际发生率相比无明显差异,提示CT图像后处理配合MRI技术能够判断踝关节骨折患者骨折分型和分度情况,清晰显示关节韧带,准确评估预后。MRI能够清晰显示韧带受损情况、寻找其他潜在损伤,提供给医生可靠的韧带受损情况,准确判断韧带撕裂、松弛等情况,制定相应的治疗方案。CT图像后处理技术中VR能任意角度、方向旋转、切割,定位准确,空间立体感强,提供给医生与解剖结构相似的图像,直观准确地观察骨折线数目、骨折部位、错位情况,利于掌握骨折移位信息[9-10]。MPR可实现一次性横断扫描,利于定位病变部位和辨认解剖结构,准确定位微小型骨折及其碎片;SDD能逼真地显示大体解剖的外形,可清晰、直观地显示骨折旋转、脱位、移位等空间位置变化,迅速、准确地做出诊断。CT图像后处理技术可利用MPR、VR、SSD等技术获取相应的三维立体图像,能够自由旋转地从多个方向观察骨折位置,方便、直观,准确定位踝关节骨折,还能清晰显示复杂类型骨折和关节脱位等情况,便于对关节囊附近各组织受损情况观察,与MRI技术配合诊断能够发挥优势互补作用,准确显示骨折情况。
综上所述,CT图像后处理配合MRI技术能够判断踝关节骨折患者骨折分型和分度情况,准确评估预后,为临床手术方案制定提供参考。
