牙种植体周围黏膜炎龈沟液中低氧诱导因子-1α、基质金属蛋白酶-2的水平及意义
2021-10-12李隽尹霜霜谭为聪余留先
李隽,尹霜霜,谭为聪,余留先
牙种植体周围黏膜炎是发生在种植体周围软组织的可逆性炎症,若治疗不及时,会因炎症进展迅速造成支持骨丧失,进一步发展为种植体周围炎,导致种植体修复失败。目前认为种植体周围黏膜炎是由菌斑生物膜引发的炎症反应、特异性免疫和非特异性免疫防御机制过程造成的疾病。低氧诱导因子-1α(hypoxia inducible factor-1ɑ,HIF-1α)是低氧诱导因子-1的组成亚基之一,是低氧应激反应的关键转录调节因子,可激活宿主免疫反应,并与产生的基质金属蛋白酶一同参与牙周组织的破坏、降解过程。基质金属蛋白酶-2(matrix metalloproteinase-2,MMP-2)属于底物为明胶及Ⅳ/Ⅴ型胶原的明胶酶类,可降解坏死组织的胶原纤维,并促进组织重建,参与牙周膜细胞外基质的降解及牙周组织更新过程。目前,种植体周围黏膜炎龈沟液中HIF-1α、MMP-2的研究相对较少。因此本研究将通过检测种植体周围黏膜炎病人龈沟液中HIF-1α、MMP-2的表达水平,探讨两者在种植体周围黏膜炎发病机制中的作用及意义。
1 资料与方法
1.1 一般资料
选取2017年9月至2019年6月在湖南中医药高等专科学校附属第一医院收治的种植体周围黏膜炎病人(黏膜炎组)46例作为研究对象,同时选取种植体周围炎病人(周围炎组)48例,同期种植体周围牙龈健康者(健康组)50例。收集三组基线资料,包括性别、年龄、体质量指数(BMI),经统计学分析和比较,均差异无统计学意义(P
>0.05),具有可比性,见表1。
表1 三组基线资料比较
种植体周围黏膜炎病人纳入标准:(1)种植体周围探诊有出血或溢脓但无骨组织吸收;(2)病人或其近亲属知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求,并签署纸质版知情同意书。排除标准:(1)有全身性疾病、种植体周围其他疾病者;(2)3个月内有牙周组织疾病治疗史或口服抗生素、免疫抑制剂、避孕类药物者;(3)1个月内用抑制菌斑的药物漱口或内服用抗菌类药物者;(4)提取样本期间处于月经期、妊娠期或哺乳期者;(5)依从性差、不能按时复诊者;(6)有吸烟史者;(7)口腔卫生极差者。
种植体周围炎判定标准:种植体周围探诊有出血或溢脓且有骨组织吸收。
1.2 试剂与仪器
人HIF-1α、MMP-2、白细胞介素-1β(IL-1β)、超氧化物歧化酶(SOD)、丙二醛(MDA)酶联免疫(ELISA)检测试剂盒(货号分别为YYSJH-1119、YYSJH-1277、YYSJH-139、YYSJH-974、YY-20174)购自上海优予生物科技有限公司;人核因子-κB(NF-κB)ELISA检测试剂盒(货号CD-103606-ELISA)购自武汉纯度生物科技有限公司;酶标仪(型号MODEL550)购自美国Bio-Rad公司。1.3 龈沟液标本的收集
制作2 mm×20 mm的滤纸条,高温高压消毒后备用。无菌干棉球拭干牙面,无菌棉卷隔湿,将消毒好的滤纸条轻轻插入,1 min后取出(有唾液或血液污染者弃掉重新取样)。插入30 s后取出,每个种植体分别取颊(唇)侧近远中2个位点,取相同长度(2 mm)的滤纸条放入盛有200 μL PBS缓冲液的Eppendorf管中并震荡30 min,在4℃低温条件下10 000 r/min离心10 min,取上清液放入-70℃冰箱内备用。1.4 龈沟液中HIF-1α、MMP-2、IL-1β、NF-κB、SOD、MDA表达水平检测
从-70℃冰箱中取出备检样本在室温下放置20 min,ELISA法检测龈沟液中PTX3、IL-6、IL-10、TNF-α、NF-κB的表达水平,试验方法均按照相应试剂盒说明书进行。使用酶标仪在450 nm波长处测定吸光度值,根据绘制的标准曲线计算HIF-1α、MMP-2、IL-1β、NF-κB、SOD、MDA的表达水平。1.5 牙周检查指标
(1)菌斑指数(plaque index,PLI):根据菌斑堆积量分为4级,龈缘区无菌斑记为0分;视诊无菌斑,但在游离龈及邻近区可用探针可刮出薄层菌斑记为1分;游离龈区、邻近牙面或龈袋内可见中等堆积量的软性沉积物记为2分;游离龈区及邻近牙面或龈袋内有大量软性沉积物记为3分。(2)牙龈指数(gingival index,GI):根据牙龈病变程度分为4级,牙龈正常记为0分;牙龈轻度炎症,轻度水肿,颜色轻度改变,探诊不出血记为1分;牙龈中度炎症,水肿、颜色明显发红、有光亮,探诊出血记为2分;牙龈炎症明显,红肿,有自动出血、溃疡倾向记为3分。(3)龈沟出血指数(sulcus bleeding index,SBI):根据龈沟出血程度分为4级,龈沟不出血记为1分;轻探龈沟时出血,龈外观正常记为2分;探龈沟时出血,牙龈变红,无肿胀症状记为3分;牙龈有溃疡或其他症状记为4分。(4)探诊深度(probingdepth,PD):以25 g左右的探诊力量探测龈缘到牙周袋底或龈沟底的距离,每个种植体探诊舌侧近中、中央、远中和颊近中、中央、远中6个部位,取平均值记为PD值。所有检测均由同一名医生完成。
2 结果
2.
1三组种植体周围龈沟液中HIF-1ɑ、MMP-2水平
三组种植体周围龈沟液中HIF-1ɑ、MMP-2水平均差异有统计学意义(P
<0.05)。与健康组相比,黏膜炎组、周围炎组病人种植体周围龈沟液中HIF-1ɑ、MMP-2水平明显升高(P
<0.05);与黏膜炎组相比,周围炎组病人种植体周围龈沟液中HIF-1ɑ、MMP-2水平明显升高(P
<0.05)。见表2。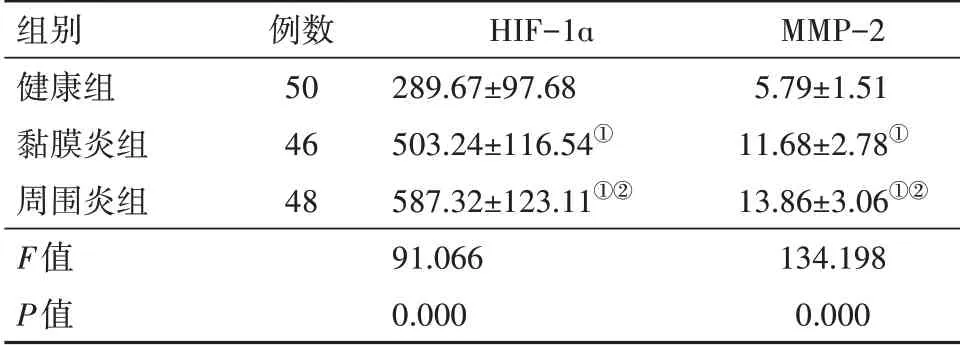
表2 三组种植体周围龈沟液中HIF-1ɑ、MMP-2表达水平比较/(xˉ±s,μg/L)
2.2 三组种植体周围龈沟液中IL-1β、NF-κB、SOD、MDA水平
三组种植体周围龈沟液中IL-1β、NF-κB、SOD、MDA水平均差异有统计学意义(P
<0.05)。与健康组相比,黏膜炎组、周围炎组病人种植体周围龈沟液中IL-1β、NF-κB、MDA水平明显升高(P
<0.05),SOD水平明显降低(P
<0.05);与黏膜炎组相比,周围炎组病人种植体周围龈沟液中IL-1β水平差异无统计学意义(P
>0.05),NF-κB、MDA水平明显升高(P
<0.05),SOD水平明显降低(P
<0.05)。见表3。
表3 三组种植体周围龈沟液中IL-1β、NF-κB、SOD、MDA表达水平比较/(μg/L,±s)
2.3 三组PLI、GI、SBI、PD值
三组PLI、GI、SBI、PD值均差异有统计学意义(P
<0.05)。与健康组相比,黏膜炎组、周围炎组病人PLI、GI、SBI、PD值明显升高(P
<0.05);与黏膜炎组相比,周围炎组病人PLI、GI、SBI、PD值明显升高(P
<0.05)。见表4。
表4 三组PLI、GI、SBI、PD值比较/±s
2.4 种植体周围黏膜炎病人龈沟液中HIF-1α、MMP-2水平与IL-1β、NF-κB、SOD、MDA的相关性分析
相关性分析结果显示,种植体周围黏膜炎病人龈沟液中HIF-1α、MMP-2水平与IL-1β、NF-κB水平均明显正相关(P
<0.05),与SOD水平均明显负相关(P
<0.05),HIF-1α水平与MDA水平正相关不明显(P
>0.05),MMP-2水平与MDA水平显著正相关(P
<0.05)。见表5。
表5 HIF-1α、MMP-2水平与IL-1β、NF-κB、SOD、MDA的相关性分析
2.5 种植体周围黏膜炎病人龈沟液中HIF-1α、MMP-2水 平与PLI、GI、SBI、PD的 相关性 分析
相关性分析结果显示,种植体周围黏膜炎病人龈沟液中HIF-1α、MMP-2水平与PLI、GI、SBI、PD值均明显正相关(P
<0.05)。见表6。
表6 HIF-1α、MMP-2水平与PLI、GI、SBI、PD的相关性分析
2.6 种植体周围黏膜炎病人龈沟液中HIF-1α、MMP-2水平预测种植体周围炎的效能分析
种植体周围黏膜炎预测是否发展为种植体周围炎,龈沟液中HIF-1α水 平的ROC曲 线下面 积为0.663(95%CI
:0.554~0.773),截 断 值 为527.88 μg/L,敏 感 度 为62.5%,特异性为65.2%;龈沟液中MMP-2水平的ROC曲线下面积为0.736(95%CI
:0.637~0.836),截断值为11.940 μg/L,敏感度为85.4%,特异性为52.2%;两者联合预测曲线下面积为0.799(95%CI
:0.708~0.890),敏感度为68.8%,特异性为87.0%。见图1。
图1 龈沟液中HIF-1α、MMP-2水平的ROC曲线分析
3 讨论
种植体周围黏膜炎、周围炎都是由菌斑引起的种植牙常见并发症,其中,种植体周围黏膜炎病变局限于种植体周围的软组织,具有可逆性,其发生过程伴随着炎症反应、氧化应激反应的发生;若病变继续发展成周围炎,会导致骨丧失,进而发生种植体松动脱落。据统计,种植体周围黏膜炎发病率达83.6%,种植体周围黏膜炎及其晚期表现周围炎的发生是造成种植义齿修复失败的主要原因,早期诊断并治疗将有利于种植体长期稳定。所以,寻找预测种植体周围黏膜炎发生发展的生物标志物,是及时采取治疗、保证种植体长期稳定的关键。
HIF-1α是细胞进行低氧适应并调节应答的关键因子,对多种炎性因子均有促进作用,参与多种疾病的发病过程。有研究表明,牙周炎中HIF-1α的表达明显高于正常病人,可能与牙周炎发生密切相关。王瑢等通过纠正牙周炎组织的缺氧状态,降低HIF-1α平均阳性细胞率,达到了缓解牙周炎的目的。李坤阳等通过建立大鼠牙周炎模型,降低牙周炎HIF-1α阳性表达,减轻牙周炎症程度,取得很好的治疗效果。本研究结果表明,种植体周围黏膜炎病人龈沟液中HIF-1α水平明显上调,与炎性因子IL-1β、NF-κB水平、反映疾病情况的PLI、GI、SBI、PD值明显正相关,与氧化应激指标SOD水平明显负相关,预后发展的ROC曲线下面积为0.663(95%CI
:0.554~0.773),敏感度为62.5%,特异性为65.2%。提示种植体周围黏膜炎龈沟液HIF-1α水平可能与疾病发生有关,且与炎性因子水平、氧化应激指标相关性明显,可能通过炎症、氧化应激共同影响疾病,且对预后种植体周围黏膜炎发展具有一定价值。MMP-2是能降解细胞外基质的蛋白水解酶,常表达于成纤维细胞和破骨细胞中,其表达能通过炎症早期释放的炎症介质诱导增加,并通过降解细胞外基质促进炎症细胞的进一步浸润,在牙周组织正常改建方面起重要作用。王双双研究表明,降低牙周炎病人龈沟液中IL-1β、TNF-ɑ和MMP-2的浓度能治疗牙周炎。本研究结果显示,种植体周围黏膜炎龈沟液MMP-2表达水平明显上调,与IL-1β、NF-κB、MDA水平、PLI、GI、SBI、PD值明显正相关,与SOD水平明显负相关,预后的ROC曲线下面积为0.736(95%CI
:0.637~0.836),敏感度为85.4%,特异性为52.2%。这表明龈沟液MMP-2水平的升高可能与疾病发生发展有关,其作用机制可能与炎症、氧化应激有关,预后种植体周围黏膜炎发展的敏感度较高。研究发现,发生低氧、牙周炎时,HIF-1α可能通过调控MMP-2表达,参与血管生成、细胞迁移及伤口愈合等多种病理生理过程,在牙周组织发挥重要作用。本研究结果表明,龈沟液HIF-1α、MMP-2水平联合检测的ROC曲线下面积为0.799(95%CI
:0.708~0.890),敏感度为68.8%,特异性为87.0%。提示与单因子预测疾病发展相比,两者联合预测能提高曲线下面积和特异性,对预后有更高的诊断价值。综上所述,种植体周围黏膜炎病人龈沟液中HIF-1α、MMP-2明显高表达,与种植体周围黏膜炎的发展程度密切相关,且与炎症、氧化应激和种植体周指标关系密切,可能对种植体周围黏膜炎预后具有重要意义。但本研究存在不足:样本量较小,仍需进一步扩大样本量。
