多黏菌素B鞘内/脑室内注射联合腰大池置管引流对颅内肿瘤术后并发颅内感染的治疗效果
2021-10-09都欢欢魏怡文
杨 霞 都欢欢 马 青 魏怡文
颅内肿瘤起源于脑、脑膜、神经、血管及脑附件而生长在颅腔的新生物,其年发生率占全身各种肿瘤的1%~3%,致残率高、病死率高,预后差并且治疗困难[1]。目前手术仍是治疗颅内肿瘤的主要方法。近年来随着微创技术的发展,颅内肿瘤手术逐渐可以做到创伤小、术野宽广、操作简便、肿瘤全切率高、并发症少[2],但在手术过程中原本封闭的脑部环境被破坏,术后颅内感染发生率仍然较高[3]。有研究表明由于血脑屏障的存在,突破血脑屏障的注射用药方法逐渐应用于颅内肿瘤术后并发颅内感染患者,并逐渐得到认可[4]。本研究分析多黏菌素B鞘内/脑室内注射联合腰大池置管引流对颅内肿瘤术后并发颅内感染的治疗效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2019年1月至2020年3月我院颅内肿瘤术后并发颅内感染患者54例作为研究对象,纳入标准:①成年患者、性别不限;②颅内感染标准[5]:a.手术3 d后体温>39 ℃、体温无下降趋势或下降后又突然上升,b.脑脊液白细胞>500×106L、细菌培养阳性,c.脑脊液糖定量<2.2 mmol/L、蛋白质含量>450 mg/L、中性粒细胞均>75%、脑脊液浑浊、微黄或有絮状物等,d.脑膜刺激征阳性、意识障碍;③患者家属知情同意研究内容;④研究所需要的临床资料齐全。排除标准:①高血压、血肿等其他严重疾病患者;②其他心脑血管疾病史;③其他恶性肿瘤患者;④既往颅脑手术病史。所有研究对象按照治疗方案的不同分为2组,对照组26例、观察组28例。对照组患者男性15例,女性11例;年龄25~69岁、平均(43.9±4.2)岁;胶质瘤20例,非胶质瘤6例。观察组患者男性17例,女性11例;年龄27~69岁、平均(44.1±3.8)岁;胶质瘤21例,非胶质瘤7例。2组一般资料具有均衡性,组间差异无统计学意义(P>0.05)。本研究内容符合医学伦理学要求。
1.2 方法
对照组给予静脉注射多黏菌素B联合腰大池置管引流治疗,患者侧卧位,局部麻醉条件下于腰椎3~5行硬膜外穿刺,应用18号硬膜外套管针、针尖略上斜,待脑脊液流出后置入9~12 cm软硅胶管于腰大池,硅胶管末端连接无菌引流瓶,常压闭式引流并观察脑脊液流量、形状等,控制引流速度,3~5滴/min、200 ml/d;静脉注射多黏菌素B,每日450000单位。观察组给予多黏菌素B鞘内/脑室内注射联合腰大池置管引流治疗,腰大池置管引流操作完全同对照组,多黏菌素B给药为鞘内/脑室内注射,每12 h给药50000单位。2组均根据个体情况治疗1~2周。
1.3 观察项目及判断标准
观察记录2组的疗效、恢复时间、体温及颅内压、脑脊液相关指标。疗效判定参照卫计委颁布的《抗菌药物临床应用指导原则(2015年版)》[6]综合症状、体征及血液和脑脊液检查结果进行,痊愈:体温恢复正常,其他症状、体征、实验室检查及病原学检查均恢复正常;显效:体温恢复正常,症状、体征、实验室检查和病原学检查中有1项未恢复正常;进步:治疗后病情有好转,但各类指标未达到正常;无效:治疗后病情无明显改善或加重;痊愈、显效、进步为总有效。脑脊液相关指标包括脑脊液中白细胞、蛋白质、葡萄糖、腺苷脱氢酶水平,取患者脑脊液5 ml,离心彻底分离白细胞及其他有形成分,取上清液经全自动生化分析仪检测。
1.4 统计学处理
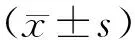
2 结果
2.1 2组临床疗效比较
观察组、对照组总有效率分别为92.8%、84.6%,观察组略高于对照组,但差异并无统计学意义(χ2=0.281,P>0.05)。见表1。
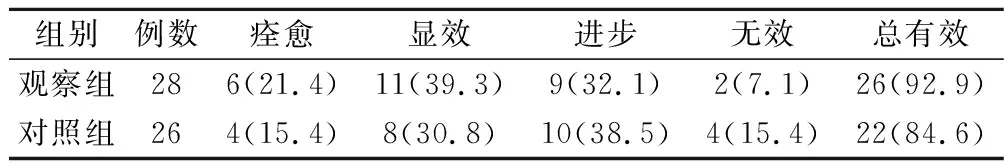
表1 2组临床疗效比较(例,%)
2.2 2组恢复时间比较
观察组的临床症状改善时间、感染控制时间和住院时间均显著短于对照组,差异均有统计学意义(P<0.05)。见表2。

表2 2组恢复时间比较
2.3 2组体温及颅内压比较
治疗前2组体温及颅内压比较差异均无统计学意义(P>0.05);治疗后2组的体温及颅内压均显著降低(P<0.05),并且观察组显著低于对照组(P<0.05)。见表3。
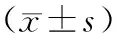
表3 2组体温及颅内压比较
2.4 2组脑脊液相关指标比较
治疗前2组脑脊液中白细胞、蛋白质、葡萄糖、腺苷脱氢酶水平差异均无统计学意义(P>0.05);治疗后2组以上各指标均显著改善(P<0.05),并且观察组相对于对照组改善更明显(P<0.05)。见表4。
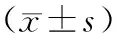
表4 2组脑脊液相关指标比较
3 讨论
颅内感染是颅内肿瘤术后的常见并发症之一,致残、致死风险高[7-9],是较为严重的医院感染,波及脑、脊髓,被覆组织及其邻近的解剖结构,因感染部位特殊,大部分抗菌药物不能透过血-脑屏障发挥良好的抗感染效果,病情控制具有一定难度。此外,因为近年来神经外科微创技术的发展,颅内肿瘤的高风险、高难度手术增多,术后颅内感染的防治工作成为临床热点和难点[10-11]。
2组患者均进行了腰大池置管引流,这是一种通过腰椎穿刺将引流管放置于腰大池内,对脑脊液进行引流的治疗方法,既可以降低颅内压,也可通过观察脑脊液性状来了解颅内感染状况,在神经外科围手术期中的应用安全、有效[12-13]。腰大池引流术能持续引流脑脊液,促进脑脊液的循环,减少异常脑脊液的刺激,缓解颅内感染症状,并且具有创伤小、方法简便易行、成功率高、可避免反复穿刺的优点[14-15]。王斌等[16]报道腰大池引流能迅速、有效降低颅内压,有利于保护脑组织,但亦需注意引流相关并发症。2组在腰大池置管引流的同时,应用多黏菌素B抗感染,其是由多粘芽胞杆菌产生的一组多肽类抗生素,除变形杆菌外几乎对所有革兰阴性杆菌均有抗菌作用,而且对耐氨基糖苷类、耐第三代头孢菌素菌以及绿脓假单胞菌或其他敏感菌所致的严重感染效果肯定[17-18]。研究2组不同之处在于对照组静脉给予多黏菌素B抗感染,观察组鞘内/脑室内注射给药,结果显示观察组总有效率略高于对照组,但差异并无统计学意义,这与杨晓文等[19]的研究结果存在一定差异,其研究显示鞘内/脑室内注射给药多黏菌素B总有效率显著高于静脉给药,可能与样本个体及样本量较少有关。本研究中观察组患者所需恢复时间更短,体温及颅内压均降低更显著,脑脊液相关指标改善更明显,均与对照组体现了统计学差异,这与杨晓文等[19]、孙书光[20]的研究结果相符合。鞘内/脑室内注射给药是通过腰穿将药物直接注入蛛网膜下腔,不经过血-脑屏障可使药物随脑脊液循环自然到达蛛网膜下腔各脑池,并弥散在整个脑室系统,并很快达到有效的血药浓度,从而弥散在脑脊液中发挥治疗作用,并且短期反复给药,维持药物有效浓度,是一种较好的给药途径和治疗颅内感染的方法[21-22]。在应用过程一定要严格无菌操作,密切观察脑脊液状况,防止引流过度,降低侵入性操作带来的危险。
综上所述,多黏菌素B鞘内/脑室内注射联合腰大池置管引流对颅内肿瘤术后并发颅内感染的治疗效果显著,并且能够改善患者颅内压和脑脊液成分,促进患者康复。
