储存式自体输血临床操作规范探讨
2021-10-08吴建君宫济武钱宝华穆士杰李忠俊王海燕余泽波荣0赵树铭
吴建君,宫济武,钱宝华,穆士杰,李忠俊,王海燕,余泽波,张 娟,骆 群,夏 荣0,秦 莉,赵树铭△
1.贵黔国际总医院输血科,贵州贵阳 550018;2.北京医院输血科,北京 100005;3.海军军医大学第一附属医院输血科,上海 200433;4.空军军医大学第二附属医院输血科,陕西西安 710000;5.陆军军医大学第二附属医院输血科,重庆 400038;6.青岛大学附属医院输血科,山东青岛 266071;7.重庆医科大学附属第一医院输血科,重庆 400042;8.重庆市中医院输血科,重庆 400011;9.解放军总医院第五医学中心输血科,北京 100039;10.复旦大学附属华山医院输血科,上海 200040;11.四川大学华西医院输血科,四川成都 610041
储存式自体输血(PABD),又称预存式自体输血,是指采用采供血机构(类似于血站)从健康无偿献血者采集血液的方法来采集和保存患者的血液或其成分,并供给患者治疗时使用[1-5]。我国《临床用血技术规范》规定,PABD由输血科或血库负责采血和储血,经治医师负责采血过程的医疗和监护[6]。但在具体实施过程中,往往存在医院人员配置及管理与医疗业务工作的矛盾与冲突,笔者认为有必要研究和制订PABD的操作规范指南,明确其开展工作的基本条件,达到符合《中华人民共和国执业医师法》等法律法规要求的目的。
1 PABD基本条件与操作要求[1,6]
1.1人员与场地 应有执业护士、技师、医师,护士或技师负责采血,技师负责检验,医师负责体检和采血过程中的安全监护等;应有洁净的医疗场所。
1.2血液采集与控制 单次全血采集者,一般术前3 d内完成,也可在血液保存有效期内进行;多次全血采集者,采用蛙跳式或转换式采血方案。单次采血量应控制在自体血液循环量的10%~15%,两次采血间隔不少于3 d;对于体质量低于50 kg患者,按体质量每少1 kg则少采8 mL计算;儿童每次采血量为8 mL/kg。红细胞单采或血小板单采的患者通常采集1次即可(单采浓缩红细胞4~8 U、单采血小板1~2个治疗量)。
1.3血液标识和储存 按照《全血及成分血质量要求》(GB18469-2012),自体血液应参照异体血液及成分同样进行计算机信息系统管理,并标识清楚后分开储存。全血或红细胞、血小板等按要求存放于相应的温度条件下。一般情况下,有传染病的患者可行PABD,但应注意和无传染病患者的血液分开保存。
1.4适应证与禁忌证 适应证主要见于择期手术或预估术中出血量大,需要输血的患者;稀有血型或疑难配血患者;特殊情况如疫情原因,供血困难时;因宗教信仰原因拒绝输注异体血液患者。患者符合以上适应证且体检合格,一般情况良好,维持采血后血红蛋白(Hb)>100 g/L或血细胞比容(Hct)>0.30,年龄、体质量不限,患者知情同意,并签字选择PABD。禁忌证主要见于患有严重心血管疾病不能耐受者;合并菌血症患者;肝、肾功能不全者;贫血患者;凝血功能异常(凝血功能检测指标超过正常值≥30%)和血小板计数<50×109/L或功能异常者;存在活动性癫痫病史患者;合并遗传性红细胞膜缺陷所致疾病者等。
1.5采血不良反应诊治 最常见的采血不良反应是血管迷走神经反应,表现为低血压、心动过速和晕厥、出汗、面色苍白、局部血肿等,根据相应症状对症处理。
1.6自体血液回输及不良反应 原则上后采的自体血液先回输;先输自体血液,再输异体血。不良反应常见于细菌污染、微血管栓塞、溶血反应、循环超负荷等。
1.7自体血液报废原因及处置 手术过程中出血量少于预估出血量,患者不需要输血;采血后患者放弃手术或不同意回输等。自体血液待明确不用后,按报废血处理。
2 PABD实施模式
大型综合性医院设置有输血科,人员配置齐全;但大多数中小型医院未设置独立的输血科或者人员配置不齐,要达到符合医疗安全的采血标准很困难,在此提出以下3种模式。
2.1输血科独立实施模式 由临床医师提交患者“临床用血申请单”后,输血科医师评估患者病情并审核是否符合PABD适应证,对符合条件者开具“储存式自体输血申请单”,并对患者进行知情告知并签署“储存式自体输血同意书”后,即可由输血科护士或经培训合格的技师采集血液,贴签、标识(仅用于自体输血)、入库保存。血液采集过程中患者的安全监护和不良反应处理由输血科医师负责。自体血液保存及管理应该纳入血库信息系统。自体血液入库后即由网络信息系统通知临床科室患者自体血液相关信息如采集时间、数量等,并提醒临床医师及时使用;对于网络信息系统尚不完善的单位,按照血液出入库流程进行自体血液出入库,手工录入具体的采集时间、数量,做好明确标识,通知临床医师及时使用。血型及传染病指标根据医院规定进行检测,由检验技师执行。自体血液发放则由发血室按标准程序发行。自体血液采集、保存、检测、发放等均经过计算机系统进行管理。该模式中输血科具有较大自主权,适用于大型医院,特别是开设输血门诊的医院[7-10],需要医师、技师和护士共同参与,严格按照“血液采集过程应同血站血液采集规程一样”进行,以保证血液采集到发放等一系列过程的安全。见图1。
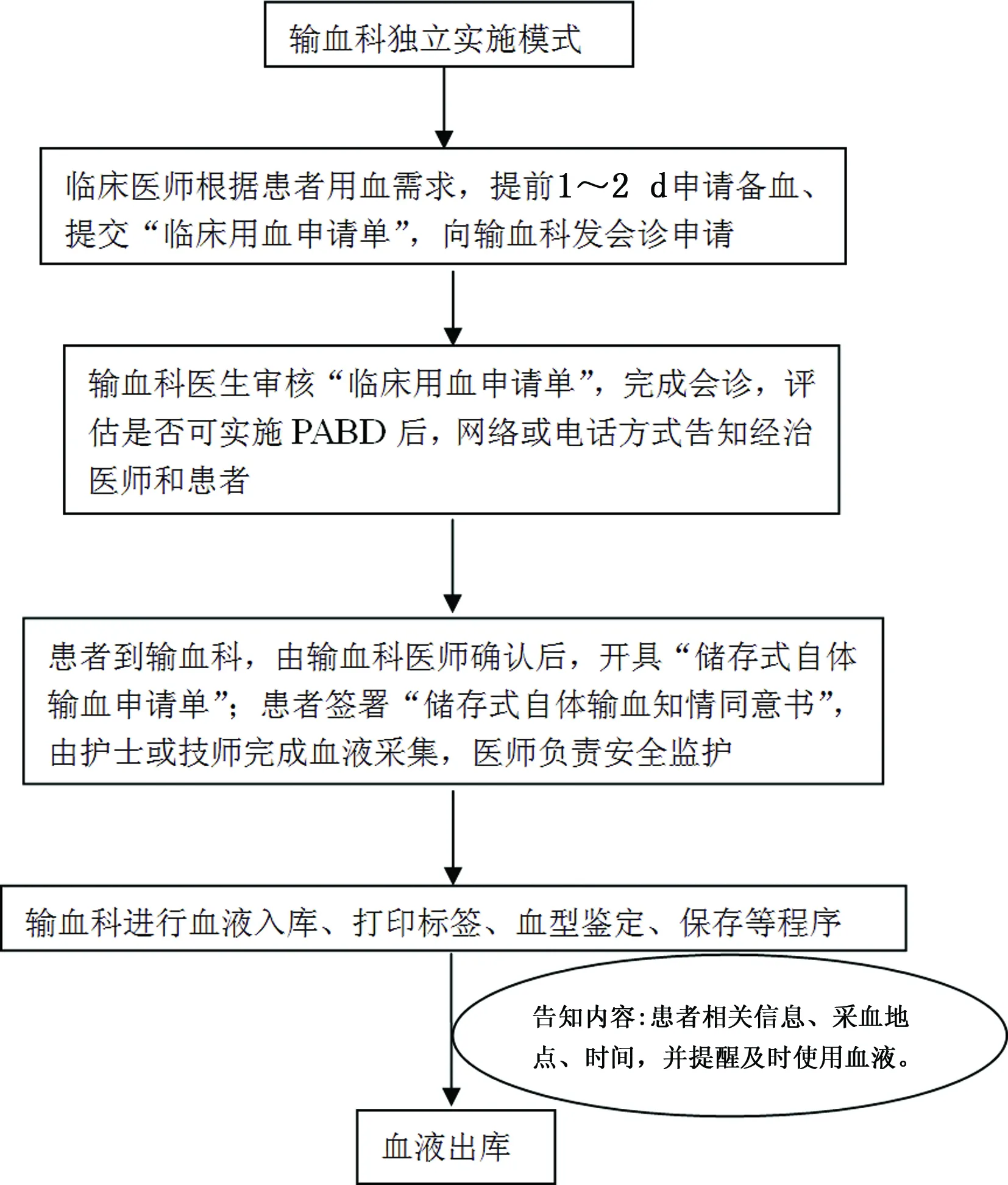
图1 输血科独立实施PABD流程
2.2输血科和临床科室联合实施模式 输血科和临床科室联合实施模式是传统的PABD模式[6]。临床医师拟申请输血时,评估患者是否具有PABD条件,对评估合格者,告知其相关注意事项,签署“储存式自体输血知情同意书”,并开具“储存式自体输血申请单”;输血科接到自体输血申请后,输血科人员到患者床旁或患者到输血科,由输血科护士或经培训合格的技师按血站血液采集规程采集血液,必要时临床医师在采集过程中进行安全监护和处理采血不良反应等。血液采集后,按流程进行标识、保存、检测、入库及发放等环节[6,9-10]。这种模式需要临床科室的配合,输血科被动性执行,适用于中小型医院,由于输血科尚未配置执业医师,严格意义上无权限对患者进行安全监护和处理不良反应事件等[11-12]。这种模式下,输血科检验技师应经过必要的献血者体检和献血不良反应诊治的培训,能够掌握常见的异常体征和简单的不良反应处理;对于一些特殊的患者如深度自体血液采集者,最好有经治医师在场,以便及时处理献血不良反应。见图2。
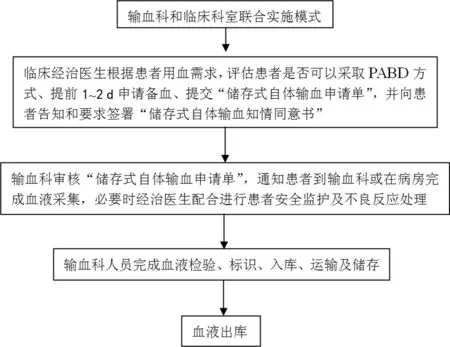
图2 输血科和临床科室联合实施PABD流程
2.3医院和血站联合模式 临床医师拟申请输血并评估后,告知可以采取PABD方式,患者到血站按自体血液采集标准,由血站进行采血和(或)保存,当医院需要用血时由血站提供患者的自体血液[13-14]。见图3。
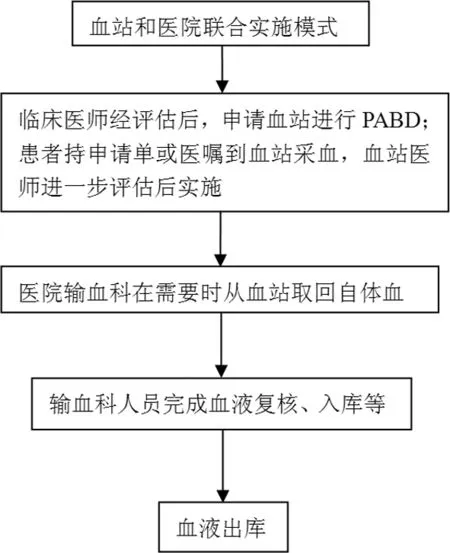
图3 医院和血站联合实施PABD流程
3 PABD操作3种模式的优缺点
3.1输血科独立模式 现代输血医学已经发展到“患者血液管理”的模式,国外部分医院输血科医师全程参与患者的血液管理,从而达到安全、有效、合理用血的目的。美国血库协会(AABB)《血库和输血服务机构标准》规定,血库或输血科的主任应参与受血者治疗知情同意书相关政策、过程和程序的制订[13]。对于PABD,特别是在新冠疫情影响无偿献血的情况下,在医院开展PABD对缓解异体血液供应紧缺具有重要意义。我国多家大型综合性医院输血科已开设有输血门诊[7-8],并深度参与PABD工作,输血医师在血液采集与管理方面,相较于临床医师更具有专业性,亦更了解血液法律法规的要求,因而更能推动PABD的开展;另一方面,临床医师的诊疗工作往往繁忙、紧张,输血和献血专业知识相对欠缺,因此,PABD由输血科来开展和对接,临床医师则可集中资源和精力开展临床工作[9-10]。这一模式是对现有自体输血方式的改进,需要得到医疗卫生行政部门的认可,并从卫生管理层面为输血科配置医疗专业人员[11-12]。建议输血科往这一方向发展,齐全的人才配置还有利于开展血液治疗与细胞生物治疗等输血医学前沿新技术、新方法,对于输血医学学科建设和发展都有促进作用。缺点是这种输血科独立模式需要医院输血科类似血站常规配置医师、技师、护士等各种具有资质的医务人员,要求较高,可能因病例不多,效益差,短期内推广有难度。
3.2输血科和临床科室联合模式 输血科和临床科室联合模式是传统的PABD模式,但由于临床医师对自体输血的要求及专业知识不足,且临床医师常因其他医疗事务繁忙而无法参与患者采血时的安全监护和不良反应处理,导致其开展自体输血工作积极性不高;而输血科或血库往往因没有执业医师无法越权行医,导致开展PABD难度较大[9-10]。在此种状态下,即使输血科开展PABD,检验技师亦需要经过基本的献血者体检和献血不良反应处理的培训。
3.3医院和血站联合模式 医院和血站联合模式是目前英、美等国家施行的PABD模式,血站采集并保存患者血液,保障自体输血安全、有效[5]。英、美国家血站对自体采血的患者进行健康体检,采血标准比健康志愿者的要求略低,如Hb≥110 g/L即可,以保证采血400 mL后患者体内Hb≥100 g/L;如检出传染性指标阳性,必须标注清楚,并分开存放;亦有明确的自体献血禁忌证,如不稳定型心绞痛、近期心肌梗死或脑血管意外等,以保障患者的安全。医院输血申请医师和血站医师都需要仔细权衡自体献血的获益和风险。在英国等国家,要求自体血液的采集和保存等过程与异体血液一样,甚至还要对自体血液进行白细胞过滤处理[14]。此种模式适用于中小型医院,并在英、美等国家施行。但由于此种血液采集方式并不符合我国《临床用血技术规范》规定,血站采血主要针对健康献血人群,对于患者自体采血是否可行尚未明确;此外,传染性指标检出阳性者如何防止及处理交叉感染,亦未作明确规定,故此种模式尚未在我国实施,相关政策和措施有待进一步探讨、论证和完善。
4 讨 论
美国等国家规定患者凭医师的处方或医嘱即可到就近血站进行自体血液采集和保存[13-16]。在我国,《临床用血技术规范》明确要求PABD在医院输血科开展。虽然我国要求2级以上医院设置独立的输血科,但很多医院输血科仅有检验医学资质的人员,没有临床医师和护理人员,人员配置很难达到血站标准化采血的要求。在国家层面上,一些法律法规如《医疗机构管理条例》[11]、《中华人民共和国执业医师法》[12]及《医师不良执业行为管理办法》等,对规范医疗行业起到了重要的引领作用,特别对跨专业执业都做出了一些明确要求,如《医疗机构管理条例实施细则》第八十一条规定:医疗机构使用卫生技术人员从事本专业以外的诊疗活动的,按非卫生技术人员处理,而PABD牵涉到医疗、技术和护理行业人员,因此,无论是从患者还是血液安全的角度考虑,特别是在目前新冠肺炎疫情严重、血液供应急缺的情况下,医院都应大力规范开展自体输血技术[17],行政卫生部门应支持输血科进行合理的人员配置,输血医学从业者应在明确的人员配置和执业规范的情况下,有序推进PABD,既保障临床安全合理用血,又符合《中华人民共和国执业医师法》等法律法规要求。