膝关节全膝置换术围术期自体血回输管理与临床预后相关性分析
2021-10-08李尊严
韩 梅,肖 祎,柳 娇,蔡 颖,李尊严
(北华大学附属医院,吉林 吉林 132011)
骨关节炎是指膝、踝关节进行性、局限性关节软骨破坏及关节边缘的骨赘形成,其发病机制是由于生物力学的改变及关节软骨的自身免疫反应,患者出现了膝、踝关节钝痛,严重影响患者的肢体运动能力[1].骨关节炎多见于60岁以上的老年人群,常表现为膝盖肿痛、活动受限等,加重后甚至引起关节畸变,影响患者的生活质量[2].
人工全膝关节置换术(TKA)在临床上作为治疗膝关节骨性关节炎(KOA)主要方法之一,主要采用的是一种人工材料制作的假体替代患者的膝关节.TKA术中常出现不同程度的出血情况,若术中大量输入异体血可增加患者输血不良反应和手术医疗费用,且异体输血可导致患者合并免疫抑制、溶血、发热等不良反应[3].自体血回输是指将手术过程中体腔血、引流血通过回收机抗凝回收后,采用浓缩、离心、洗涤、排空等方式收集到储血袋中,然后回输给患者.目前,自体血液回输已成为外科手术的首要输血方式[4].本研究通过对比膝关节全膝置换术中自体血回输的围术期护理,分析其对预后的影响.
1 资料与方法
1.1 一般资料
收集2017年4月—2019年4月北华大学附属医院骨科收治的78例择期行膝关节全膝置换术且符合自体血回输的患者住院资料,采用随机数字表法将其随机分为研究组和对照组,每组39例.其中,对照组男19例,女20例,年龄68~72岁,平均(72.01±6.19)岁,平均BMI(25.89±3.52)kg/m2;研究组男18例,女21例,年龄69~75岁,平均(74.11±5.18)岁,平均BMI(26.28±3.13)kg/m2,两组患者一般资料比较差异无统计学意义(P>0.05).
纳入标准:术前膝关节屈伸活动>90°,屈伸90°时内翻自动校正,内翻畸形角度为5°~15°;BMI<30 kg/m2;患者符合膝关节全膝置换术手术指征;前后交叉韧带和副韧带结构完整.
排除标准:近1 a内行全膝关节置换术;合并精神障碍性疾病;合并血小板减少症、弥散性血管凝血及血友病等凝血功能异常等疾病.
1.2 方 法
对照组实施常规护理,研究组患者实施围术期自体血回输护理管理.
术前评估:术前对患者综合情况进行评估,评估内容主要包括手术史、治疗史、过敏史、用药史及心理、精神状态等,合并骨结核、骨感染、骨肿瘤等患者应禁止自体血回输.根据患者个体化差异拟定个性化术前访视方案[4],对于紧张、焦虑、恐惧的患者进行针对性疏导,确保患者术中心理耐受.
术中护理:1)严格控制感染.术前30 min给予患者静脉滴注抗菌药物,辅助术者对切口周围皮肤进行充分消毒,自切皮开始进行血液回收,回收过程中避免血液被污染,保持100~120 mmHg的负压对出血点进行吸引[5],并保持负压吸引管道通畅,避免吸入空气和脂肪颗粒,导致形成过多的血泡,进而增加红细胞表面张力而破坏红细胞,影响血液回收质量.自体血液回输时间应低于6 h.2)自体血回输过程护理.膝关节全膝置换术术程长,巡回护士应每3~5 min测量1次呼吸、血压、脉搏等生命体征,并观察血液循环血量的血氧饱和度、尿液、中心静脉压等指标.3)术后并发症护理.护士应详细观察患者术后切口是否有渗血和引流液颜色、量、性质(血性/脓性),观察患者是否有溶血、过敏、低血压等不良反应发生[6].术后护理人员应遵医嘱给患者补充白蛋白和胶体,以维持血浆胶体渗透压和有效循环血量,避免发生显性或隐性失血造成心肌灌注量不足进而导致低血压.护士应详细观察和记录回输血量,当术中回输血液量≥1 200 mL时应酌情补充血浆,当术中回输血液量≥3 000 mL时应酌情补充新鲜冰冻血浆和血小板,避免回收自体血经处理后凝血因子和血小板被清除,影响凝血功能.术后护理应观察患者呼吸、血压、脉搏、体温、血常规等指标,当有多项指标异常并提示菌血症时,应立即上报主治医师处置.
1.3 评价指标
记录两组患者一般情况、凝血功能、免疫功能、并发症发生率及护理服务满意度情况,其中一般情况包括住院费用、住院天数、拆线时间、引流管拔出时间、引流量;凝血功能包括凝血酶原时间(Prothrombin Time PT)、纤维蛋白原(Fibrinogen FIB)、活化部分凝血酶时间(Partial actived throm- bin APTT);免疫功能指标包括CD3+、CD4+、CD8+、CD4+/CD8+水平,分别在术前和术后1 d采集5 mL外周静脉血进行流式细胞分析检测;并发症观察指标包括低血压、感染;采用医院自行制定的临床护理服务满意度调查表调查临床护理服务满意度,量表等级包括满意、比较满意、不满意3个级别,量表总分为百分制,≤60分为不满意,60~85分为比较满意,86~100分为满意.满意度=(满意例数+比较满意例数)/总例数×100%.
1.4 统计学分析
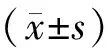
2 结 果
2.1 两组患者一般情况
研究组与对照组在住院费用、住院天数、拆线时间等方面比较差异具有统计学意义(P<0.05);引流管拔出时间、引流量、术后输血率等方面比较差异均无统计学差异(P>0.05).见表1.
2.2 两组患者术前和术后1 d凝血功能指标
两组患者术前PT、FIB、APTT水平比较差异无统计学意义(P>0.05);术后1 d,两组患者PT、FIB、APTT水平比较差异无统计学意义(P>0.05).见表2.
2.3 两组患者术前和术后1 d免疫功能指标
两组患者术前CD3+、CD4+、CD4+/CD8+水平比较差异无统计学意义(P>0.05);与对照组比较,术后1 d,研究组患者CD3+、CD4+、CD4+/CD8+水平明显下降,差异具有统计学意义(P<0.05).见表3.
2.4 两组患者并发症发生率
与对照组比较,研究组感染发生率为2.56%,明显低于对照组(15.38%),差异具有统计学意义(P<0.05).见表4.
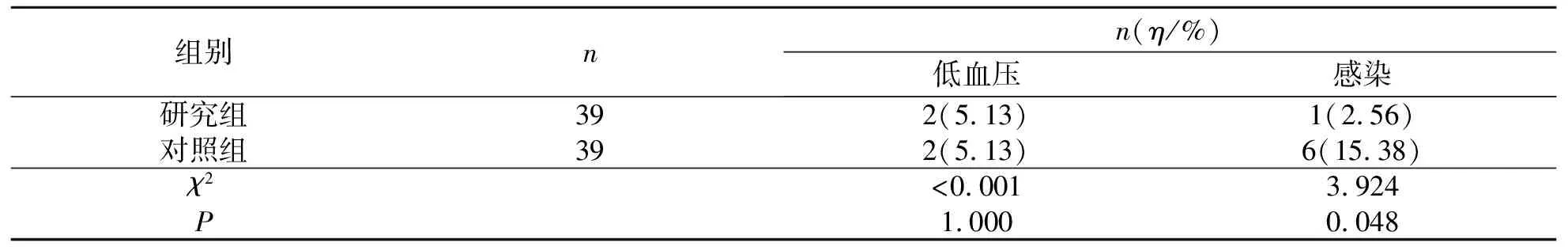
表4 两组患者并发症发生率Tab.4 Incidence of complications in the two groups
2.5 两组患者对护理服务满意度
与对照组比较,研究组患者满意度为89.74%,显著高于对照组(64.10%),差异具有统计学意义(P<0.05).见表5.
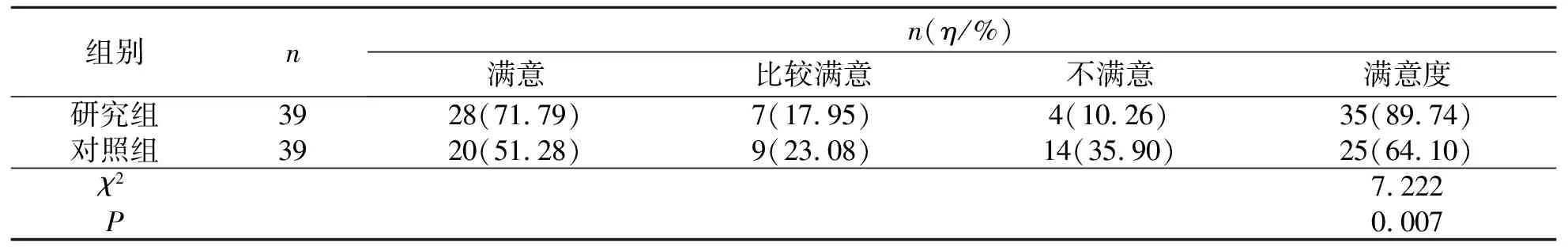
表5 两组患者对护理服务满意度Tab.5 Patients’ satisfaction with nursing services of two groups
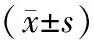
表1 两组患者术中和术后一般情况Tab.1 General conditions of two groups during and after the operation
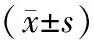
表2 两组患者术前和术后1 d凝血功能指标 Tab.2 Coagulation function indexes of two groups before and 1 day after operation
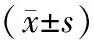
表3 两组患者术前和术后1 d免疫功能指标Tab.3 Immune function indexes of two groups before and 1 day after operation
3 讨 论
骨关节炎严重影响患者的肢体运动能力[3],膝关节全膝置换术是治疗骨关节炎的常规手段,其对机体存在一定程度的损伤,术中常出现不同程度的出血情况,若术中大量输入异体血可增加患者输血不良反应(发热、过敏、免疫抑制等)和手术医疗费用,自体血液回输已成为膝关节置换术的首要输血方式[7].自体血液回输是指通过回收机将术中自体血抗凝回收后以浓缩、离心、洗涤、排空等方式将其收集于储血袋中,然后回输给患者[8],可有效避免血液供应不及时所致低血压、凝血功能障碍以及输入异体血发生感染、出现输血不耐受等风险,因此,加强围术期自体血回输护理管理,可有效降低输血并发症发生率[9].本研究结果显示:研究组患者感染发生率明显低于对照组(P<0.05);而两组患者的凝血功能各项指标无明显差异(P>0.05),由此可见,自体血回输对患者凝血功能影响较小.回收的自体血液经过滤、洗涤等,可将创面组织碎片、抗凝剂、血红蛋白、凝血因子等有效清除,其浓缩红细胞与异体输血质量相当[10].本研究结果显示:研究组患者免疫功能各项指标均显著优于对照组(P<0.05).输血可导致免疫功能紊乱、T细胞亚群失衡,自体血回输可避免异体血对患者免疫功能的抑制,降低围手术期感染的发生概率.
外科手术对机体心理和生理可带来不同程度的应激反应,特别是全膝关节和单踝置换术需植入人工关节假体患者,一般年龄偏大,部分患者还合并其他疾病,对出血耐受较差,对自体血液回输进行全程护理,可直接影响患者术后预后效果[11].在本研究中,研究组住院时间、发生费用及拆线时间、护理满意度等均优于对照组(P<0.05),更加提示围术期实施自体血回输输血护理管理模式的重要性,可以减轻患者精神和经济双重压力,
综上所述,膝关节全膝置换术围术期针对自体血液回输实施相应护理措施,可有效稳定凝血功能,促进免疫功能恢复,降低并发症的发生率,利于患者康复.
