宫颈小细胞神经内分泌癌2例PET/CT表现
2021-09-28黄世明岳建兰孙永锋林志春
黄世明,岳建兰,尹 亮,孙永锋,林志春
宫颈癌是女性常见的生殖系统恶性肿瘤,我国每年新增14万例患者[1],宫颈神经内分泌癌在宫颈癌中较为少见,主要分为大细胞神经内分泌癌、小细胞神经内分泌癌(small-cell neuroendocrine carcinoma of the uterine cervix,SCNEC)、类癌及不典型癌4种类型[2]。其中SCNEC临床非常罕见,仅占所有宫颈癌的1.4%,是一种高度侵袭性的恶性肿瘤,早期阶段也会发生远处转移,易累及淋巴结,预后差。目前,国内外关于采用18F-FDG PET/CT对SCNEC的影像学报道较少。本文对2例SCNEC采用18F-FDG PET/CT显像的影像表现进行总结分析,旨在为临床诊治提供依据。
1 病例报告
1.1 病例1 患者,女,66岁,孕3产2,绝经12年,身高155 cm,体重60 kg。阴道间断性出血10 d,伴乏力。于2018-09-28收治武警特色医学中心妇科。妇科检查:外阴已婚,引道畅,可见少量白色分泌物,宫颈后唇可见菜花样增生物,宫颈管质硬,宫颈无举痛、摇摆痛。患者既往体健,无肿瘤或传染病史。B超检查示:宫颈占位,大小5.3 cm×5.0 cm×5.0 cm。诊断:宫颈恶性肿瘤可能。未检测肿瘤标志物。为进一步鉴别宫颈病灶良恶性及转移情况,进行全身18F-FDG PET/CT显像。空腹6 h 后(血糖≤4.4 mmol/L),经左上肢静脉注射18F-FDG(放射性活度为7.4 mCi)。安静环境休息60 min后行全身PET/CT扫描显像,扫描范围由颅顶到大腿根部,层厚3.75 mm。
PET/CT显像示:宫颈部可见团块状FDG摄取增高影,范围 5.0 cm×4.3 cm×6.0 cm(图1),SUV最大值19.6,促排延迟显像后上述病灶FDG摄取较前稍增高,SUV最大值21.2,CT示上述病灶呈软组织密度肿块影,边界不清,向上累及宫体,向下累及阴道。右侧盆壁区可见增大淋巴结影,大小 1.7 cm×1.3 cm,PET示上述淋巴结呈FDG摄取增高影,SUV最大值8.9。综合诊断:宫颈恶性肿瘤伴淋巴瘤转移。宫颈部活检:SCNEC。免疫组化:CGA(+)、CD56(+)、CK(+)、Ki-67(+,90%)、P16(+)、Syn(+)、ER(-)、PR(-)。
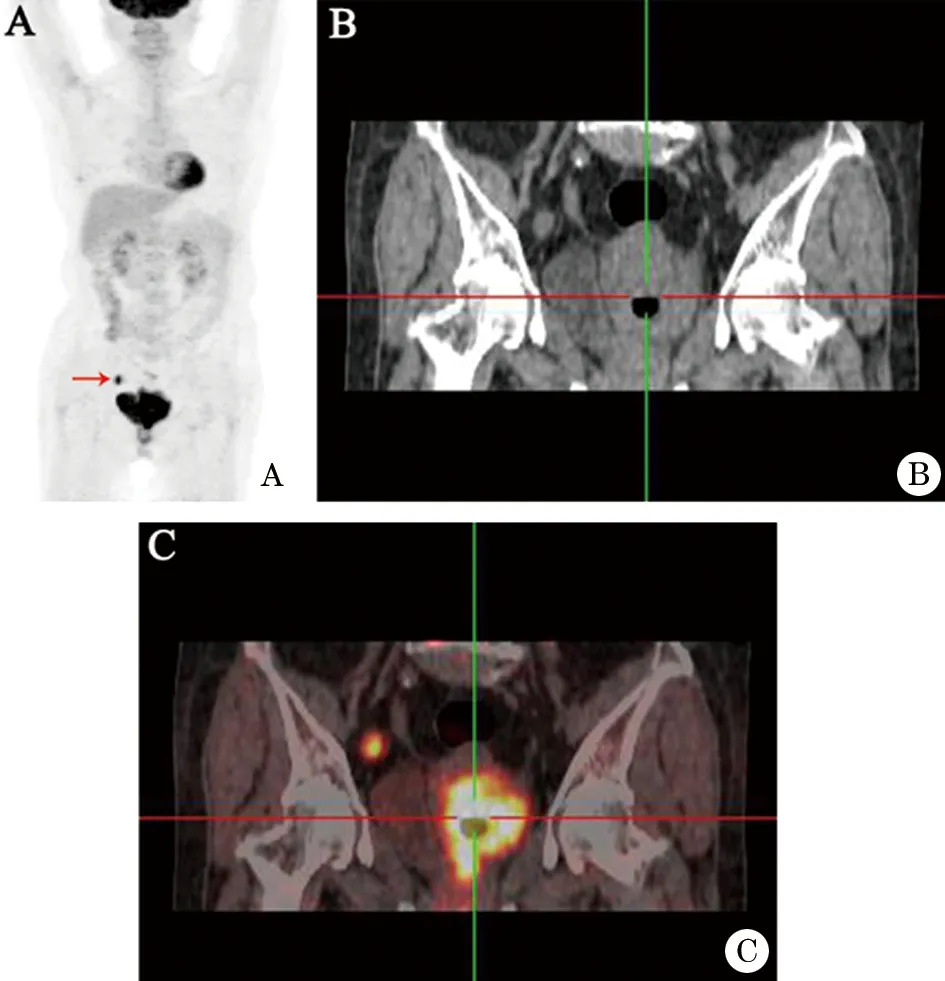
图1 小细胞神经内分泌癌患者18F-FDG PET/CT扫描图像
1.2 病例2 患者,女,73岁,孕4产2,绝经23年,身高150 cm,体重57 kg。下腹疼痛2个月,伴恶心。2020-12-24收治武警特色医学中心妇科。妇科检查:外阴已婚,引道畅,可见少量白色分泌物,宫颈肥大,前唇可见轻度糜烂,有接触性出血,宫颈无举痛及摇摆痛。1个月前行双肾造瘘术。既往体健,无肿瘤或传染病史。CT检查:膀胱占位3.2 cm×6.0 cm,与子宫分界不清。肿瘤标志物CA199、CA125、NSE、CEA、CA153、AFP等结果均正常,余未检查。为进一步鉴别明确诊断,行全身18F-FDG PET/CT显像。空腹6 h后(血糖≤4.1 mmol/L),经左上肢静脉注射18F-FDG(放射性活度为5.9 mCi)。安静环境休息60 min后进行全身PET/CT扫描显像,扫描范围由颅顶到大腿根部,层厚3.75 mm。
PET/CT显像示:子宫区团块状FDG摄取增高影,范围7.2 cm×6.1 cm×10.3 cm,SUV最大值 30.4,促排延迟显像后上述病灶FDG摄取较前稍增高(图2),SUV最大值35.8,CT示上述病灶呈软组织密度肿块影,边界不清,累及膀胱后壁、阴道、直肠。盆腔内(双侧盆壁区、髂血管周围)、腹主动脉旁、双侧腹股沟区多发增大淋巴结,最大者位于左侧腹股沟区,大小 2.7 cm×1.6 cm,SUV最大值29.7。综合诊断:宫颈癌侵及膀胱、阴道、直肠,伴多发淋巴结转移。宫颈部活检 :SCNEC。免疫组化:CGA(+)、Syn(+)、CD56(+)、CK(+)、P16(+)、Ki-67(+,85%)、SMA(-)、CD3(-)、P63(-)、CD20(-)。

图2 宫颈小细胞神经内分泌癌患者18F-FDG PET/CT扫描图像
2 讨 论
肺外小细胞癌仅占全部小细胞癌的5%,最常见于胃肠道、泌尿生殖系统,目前病因尚不明确[3]。其中SCNEC具有极强的侵袭性,不但治愈率低,且预后较差,根治性子宫切除术后的五年存活率仅为14%[4]。Kitajima 等[5]研究发现,SCNECC Ⅰ、Ⅱ、Ⅲ和Ⅳ期患者的3年无进展生存率和总生存率均较低。早期SCNECC临床治疗多以根治性手术、依托泊苷和顺铂辅助或新辅助化疗为主,早期根治性子宫切除术后辅助化疗患者的中位生存期为28~51个月;局部晚期或复发的SCNECC宜采用放化疗联合治疗[6]。
宫颈涂片和宫颈活检是诊断SCNECC的主要方法,但病理表现缺乏一定的特异性,需要与低分化鳞状细胞癌和淋巴瘤及具有小细胞样特征的胚胎横纹肌肉瘤、黑色素瘤等进行鉴别;免疫组化染色有利于提高诊断,其中灵敏度较高的标记物主要包括CD56、Syn和CHG(本研究两例患者的CD56、Syn均为阳性),但该检测在部分患者中可能表现为阴性[7]。腹盆腔显像是评估SCNECC治疗前的临床分期和确定淋巴结或远处转移的重要诊断方法,包括磁共振成像(magnetic resonance imaging,MRI)、计算机断层扫描(computed tomography,CT)和18F-FDG PET/CT。其中,CT在评估原发性SCNECC方面的作用有限,而SCNECC的MRI特征也是非特异性的,且MRI在评估其淋巴结转移中的诊断能力有限,因为MRI对淋巴结转移的评估主要是根据其大小的变化,而正常大小的淋巴结可能存在转移[8]。
18F-FDG PET/CT显像对宫颈癌临床诊断的准确度、特异性及敏感性均高于MRI、CT。18F-FDG PET/CT还可根据分子代谢水平检测远处转移,因此可对患者进行更准确的临床分期及预后分析[6]。SCNECC的特征之一是早期淋巴结扩散,37%~57%的SCNECC有阳性淋巴结,而非SCNECC的淋巴结阳性率为10%~15%。Kuji等[9]发现,20%的I B1期宫颈癌患者有淋巴结转移,而I B2期的患者超过50%发生淋巴转移。本研究2例患者均出现淋巴结转移,主要集中在盆腔、腹膜后及双侧腹股沟区,且部分淋巴结虽较小,但仍呈葡萄糖高代谢灶,进一步表明淋巴结转移率较高;同时本研究2例患者均出现周围软组织浸润,符合小细胞癌易早期转移的特点,但未出现骨、肺等远处转移,与李崇佼等[10]报道出现多发骨转移不同。另外,PET/CT显像结果示2例患者宫颈处病灶的SUV最大值20.0,而促排延迟显像(可减少膀胱内尿液对病灶的影响)后,2例患者病灶的SUV最大值均增高,表明较高的SUV最大值及促排延迟显像后SUV最大值的升高可能有助于SCNECC的诊断,但仍需要大样本进行研究确定。但目前关于18F-FDG PET/CT在SCNECC应用研究较少,仅有一项前瞻性的研究[11]。
由于SCNECC的侵袭性类似于小细胞肺癌,在最初诊断时,很少局限于局部,大多是局部晚期或转移的。因此,18F-FDG PET/CT全身显像可更全面地显示SCNECC的转移病灶,有利于其临床分期、预后判断及监测复发,还可为患者制定个体化治疗方案提供参考,为准确勾画放射治疗的靶区提供依据。
