鼻咽癌调强放疗与三维适形放疗的疗效和后遗症对比分析
2021-09-27黎彩霞陈登源
黎彩霞,陈登源
广东省罗定市人民医院肿瘤放射科,广东罗定 527200
鼻咽癌为临床常见的一种头颈部恶性肿瘤, 临床症状包括耳鸣、涕中带血、听力下降等,其发病率居耳鼻咽喉恶性肿瘤榜首, 发病病因主要与EB 病毒感染、遗传易感性、环境等因素相关[1]。 临床实践中发现,鼻咽癌对放射治疗具有较高敏感性, 且原发灶和颈部淋巴区均可同时包括在照射野区域内, 故放疗为临床治疗鼻咽癌的主要手段[2]。 目前临床常用的精确放疗包括调强放疗及三维适形放疗, 在提高肿瘤剂量的同时可减少重要器官照射剂量[3]。 精确放疗能提高放射治疗的增益比。该研究对2015 年7 月—2018 年6 月接受调强放疗与2012 年7 月—2015 年6 月接受三维适形放疗的50 例初治鼻咽癌患者进行对比分析, 旨在比较两种精确放疗方式的疗效及后遗症差异。 现报道如下。
1 资料与方法
1.1 一般资料
方便选择该院收治的初治的并且接受三维适形放疗的鼻咽癌患者50 例为A 组, 男女分别为27 例、23例;年龄 41~74 岁,平均(57.51±5.24)岁;病程 6~27 个月,平均(16.59±1.25)个月;病理类型:未分化癌 46 例,低分化鳞癌 4 例;TNM 分期Ⅰ期 7 例,Ⅱ期 9 例,Ⅲ期18 例,Ⅳ期16 例。 另选该院收治的初治的并且接受调强放疗的鼻咽癌患者50 例为B 组,男女分别28 例、22例;年龄 42~73 岁,平均(57.57±5.29)岁;病程 7~28 个月,平均(16.63±1.29)个月;病理类型: 未分化癌 45 例,低分化鳞癌 5 例;TNM 分期Ⅰ期 6 例,Ⅱ期 8 例,Ⅲ期19 例,Ⅳ期17 例。 两组一般资料比较差异无统计学意义(P>0.05)。 具有可比性。
1.2 纳入与排除标准
纳入标准:均经病理学检查确诊为鼻咽癌;均为初治患者,未接受其他治疗;临床胸片、生化、B 超等检查证实无远处转移;患者及家属均知情,并签订知情同意书;研究经医院医学伦理委员会批准。
排除标准:合并心、肝、肾等器官严重疾病者;存在远处转移者;合并其他恶性肿瘤者;精神、意识、智力、言语等功能障碍者;有放疗禁忌证者。
1.3 方法
采用美国瓦里安直线加速器Clinac CX 的6X 光子线进行放疗, 治疗前经鼻咽增强MRI/CT 确定肿瘤部位,所有患者先行CT 模拟定位,通过光纤将CT 扫描图像传输到治疗计划系统。 根据鼻咽纤维镜、 鼻咽增强MRI 结合定位扫描图像勾画肿瘤靶体积、危及器官、临床靶体积、计划靶体积,然后由物理师制定治疗计划。
A 组接受三维适形放疗,主要分四段照射,对双侧面颈、鼻前面颈、下颈前切线进行照射,头顶野,在双侧对穿野加楔形板试剂量线后移,将鼻前机头旋转90°,使剂量线朝脚后方向推移,颅顶避开脊髓、脑干后适形照射。剂量为 50 Gy,对 CTV1 分 3~5 个面照射,剂量60 Gy,对双侧小面颈、下颈切线、后上颈照射,剂量50 Gy,对GTVnx 非共面进行照射,剂量70 Gy,残留淋巴结,剂量64 Gy。 共分 35 次分割照射,1 次/d,治疗 5 次/周。
B 组接受调强放疗,鼻咽、上颈部及下颈部采用同一 IMRT 计划, 共 7~9 个共面野静态调强技术, 包括PGTVnx、PGTVnd、PCTV1、PCTVnd、PCTV2,剂量分别为70 Gy、66 Gy、60 Gy、54 Gy、54 Gy, 共分 32 次分割照射,1 次/d,治疗 5 次/周。
1.4 观察指标
①参照世界卫生组织(WHO)[4]实体瘤疗效判断标准,完全缓解(CR):病灶彻底消失,时间>1 个月;部分缓解 (PR): 症状明显缓解, 病灶缩小至原来的30%~50%,维持>1 个月;稳定(SD):症状及病灶无明显变化;进展(PD):病情恶化,或出现新病灶。 记录两组局部控制率。 ②应用鼻咽癌生存质量量表(QOL-H&N35)[5]对两组进行测评,包括生理、情感、功能、社会/家庭,各维度0~25 分,分数越高提示患者生存质量越好。 ③记录两组后遗症发生情况。
1.5 统计方法
采用SPSS 20.0 统计学软件对数据进行分析,计量资料采用()表示,进行t检验;计数资料采用[n(%)]表示,进行 χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者疗效比较
A 组治疗总有效率为 62.00%, 局部控制率为66.00%, 与B 组82.00%、88.00%比较差异有统计学意义(P<0.05),见表 1。

表1 两组患者疗效比较[n(%)]
2.2 两组患者生存质量评分比较
两组治疗前QOL-H&N35 各维度评分差异无统计学意义(P>0.05),B 组治疗后的 QOL-H&N35 各维度评分均较 A 组高,差异有统计学意义(P<0.05),见表 2。
表2 两组患者生存质量评分比较[(),分]

表2 两组患者生存质量评分比较[(),分]
注:分别表示与治疗前、A 组相比,*、#P<0.05
功能 社会/家庭A 组(n=50)组别 时间 生理 情感B 组(n=50)治疗前治疗后治疗前治疗后12.12±1.25(15.21±1.71)*12.06±1.21(18.96±2.04)*#12.15±1.13(15.34±1.67)*12.19±1.16(20.01±2.15)*#12.65±1.28(16.42±1.53)*12.69±1.31(19.81±1.96)*#12.41±1.22(15.78±1.58)*12.38±1.18(19.41±1.89)*#
2.3 两组患者后遗症发生率比较
A 组张口受限、听力损伤、放射性脑病等后遗症发生率为16.00%,较B 组4.00%高,差异有统计学意义(P<0.05),见表 3。
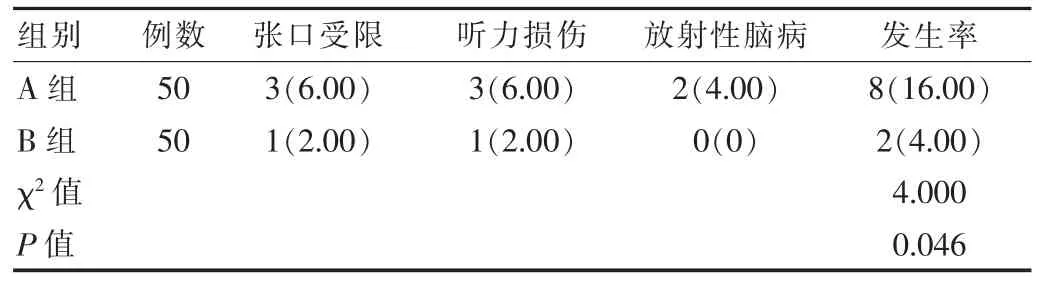
表3 两组患者后遗症发生率比较[n(%)]
3 讨论
鼻咽癌为临床常见的头颈部恶性肿瘤, 由于解剖结构及肿瘤病灶生长特点,大部分患者早期较难发现,确诊时多为中晚期, 且鼻咽癌病理类型多为恶性程度高的未分化或低分化癌,对射线敏感,但鼻咽部周边有较多难以耐受放射线的器官或组织,如耳部结构、颞叶等在放疗过程中大多暴露在照射视野内, 容易引发听力损伤、放射性脑病等相关并发症[6]。 放疗既要对原发肿瘤及转移后的淋巴结进行杀灭, 还需对周边正常组织器官进行保护,故照射野很不规则,且有较大面积[7]。常规放疗难以达到理想剂量分布, 也很难对周边正常组织进行保护, 如何在保证鼻咽癌治疗效果的前提下减少并发症为放疗优化的难点及重点。
调强放疗与三维适形放疗均为临床常用的精准放疗方法,在乳腺癌、头颈部肿瘤等多种恶性肿瘤中应用价值较高,有研究表示与三维适形放疗相比,调强放疗在达到等同效果的同时能使周围正常组织和器官少受或免受不必要的放射,提高放射治疗的增益比,利于减轻患者毒副作用,改善生存质量[8]。 调强放疗为近年兴起的一种较为先进的放疗技术, 其优势主要体现为可提供高度的物理适形剂量分布, 可于靶区临界处形成较为陡峭的剂量梯度,可获得更精准的放疗照射,对病灶周边正常组织发挥保护作用[9-10]。 调强放疗可根据病灶调整高剂量曲线在3 个维度上的分布, 使病灶组织得到充足照射剂量,还可减轻对周边正常组织的损伤,进而提高临床疗效,减少并发症发生[11]。 调强放疗通过建立靶区危及器官的直观图, 可更加精准的对靶区进行照射,对危及器官发挥保护作用,应用逆向治疗计划系统, 可对靶区处方剂量及危及器官限制剂量进行优化,通过减少正常组织受照量及体积,提高靶区照射剂量,可有效提高局部控制率[12]。
刘惠珠等[13]研究结果显示,观察组治疗后有效率为87.88%, 明显较对照组的77.27%高, 该次研究结果显示,B 组总有效率为82.00%, 明显较A 组的62.00%高(P<0.05),与刘惠珠研究结果基本一致。 提示与三维适形放疗相比,调强放疗在鼻咽癌患者中疗效更为理想,可有效控制局部复发。 分析原因可能为调强放疗可给予靶区精确的高剂量照射, 通过高精度分区, 应用光栅、物理补偿器等工具对射线强度进行调节,可将高剂量照射精确定位于靶区,可减少剂量重叠或漏照发生,进而对靶区病灶进行杀灭, 有效提高临床疗效及局部控制率[14]。 QOL-H&N35 具有较好信效度,为测评我国头颈癌患者生命质量的常用工具, 分数越高提示患者生存质量越好。 该次研究结果显示,B 组患者治疗后QOL-H&N35 各维度评分均较A 组高,提示调强放疗不仅可提高临床疗效, 还对改善患者生存质量有积极作用。 B 组治疗后张口受限、听力损伤等发生率明显较A组低,提示调强放疗可有效减少患者后遗症发生,分析原因为调强放疗可提供高度的物理适形剂量分布,使周围正常组织和器官少受或免受不必要的放射,故有效减少后遗症发生。
综上所述, 鼻咽癌调强放疗的有效率与局部控制率较三维适形放疗高,也能提高患者生存质量,减少后遗症发生。
