经产妇产后宫缩疼痛分级护理构建及实施效果分析
2021-09-27陈淼婷
潘 晓 曾 锋 陈淼婷
广东省罗定市中医院妇产科,广东罗定 527200
产后宫缩痛多出现在产后1~3 d,子宫通过强烈收缩恢复至原来正常大小,压迫子宫壁的血管,减低产后出血的风险[1-3]。产后宫缩痛在哺乳时最强烈,哺乳时婴儿吮吸刺激乳头,反射性使缩宫素分泌,血液缩宫素的水平上升,使宫缩更强烈,产妇痛感越强烈,且经产妇产后宫缩的程度比初产妇更剧烈[4-5]。强烈产后宫缩痛严重影响产妇作息、进食,延缓产后恢复进程,危害母婴安全[6-7]。随着“二孩”政策的放宽,产妇人数不断增加,产后宫缩疼痛护理逐渐被人们关注,有效产后宫缩疼痛护理可减轻产妇产后宫缩疼痛及降低因产后宫缩痛引发的一系列不良反应发生率。为更好帮助产妇缓解产后宫缩痛,降低不良妊娠结局发生率,改善产后护理质量,罗定市中医院成立产后宫缩痛管理团队,构建宫缩疼痛的管理流程,旨在更好地促进产妇产后恢复。
1 资料与方法
1.1 一般资料
选取2019年8月—2020年7月罗定市中医院收治的98 例经阴道分娩后出现宫缩痛经产妇作为研究对象,按随机数字表法分为对照组与观察组,每组各49 例。分组后使用数字评分量表(numerical rating scale,NRS)进行二次分组[8],1~3 分为轻度,4~6 分为中度,7~10 分为重度。观察组产妇,平均年龄(26.35±4.23)岁;平均孕龄(39.43±1.02)周;产后宫缩痛情况:轻度22 例,中度16 例,重度11 例。对照组产妇,产妇平均年龄(26.25±4.32)岁;平均孕龄(39.42±1.01)周;产后宫缩痛情况:轻度22 例,中度16 例,重度11 例。两组的一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①均为经产妇;②均经阴道分娩。排除标准:①出现产后出血;②产褥期合并感染。本研究经医院医学伦理委员会批准,产妇及家属签署知情同意书。
1.2 方法
观察组采用分级疼痛管理,具体措施如下。①成立产后宫缩疼痛管理团队:由1 名组长和6 名组员组成,小组人员在产科工作至少3年,有一定产后护理经验。组长负责、统筹团队建立,制定疼痛管理标准流程、评价实施效果。组员协助组长完善标准流程构建并参与相应培训。②产后宫缩疼痛管理标准流程构建:通过检索文献,制定标准流程。在中国知网、维普、万方、JBI 循证护理等数据库,以“疼痛”“宫缩痛”“护理”“管理”“postpartum pain”“contractions pain”等词检索了18 条相关文献,并参考《疼痛护理学》[9]等相关疼痛护理书籍,结合科室实际情况经讨论制定、实施疼痛的管理流程:实施疼痛管理前,先对产后宫缩疼痛管理团队中成员进行培训,以讲座、视频学习为主,后进行相应的考核,成员需考核合格进入研究团队。疼痛分级管理的具体实施:a.产后密切关注产妇的疼痛情况。全面、动态进行评估(疼痛的频次、程度、持续时间等),使用NRS 进行分组,分数<4 分列入轻度,4分≤分数<7 分列入中度,分数≥7 分列入重度。b.对产妇进行疼痛的分级管理。轻度:保持病房安静,采取非药物的方式缓解疼痛,如穴位按摩(产妇仰卧位,放松全身肌肉,按摩时按顺时针方向在腹部按摩,持续5 min,用右手拇指轻推关元、气海穴位,约2 min,后捏三阴交、血海穴位,产妇出现酸胀感为宜,按摩时间总长10 min)、中药止痛穴位贴敷(在产妇气海、中级、关元、子宫这四个穴位贴敷,将24 g 当归、9 g 川芎,6 g桃仁、2 g 甘草、2 g 干姜磨成粉末,加入温水和陈醋调至糊状后,直接敷于产妇穴位,1 次/d,连续3 d)等[10-11]。中度:先采取非药物措施,如疼痛未能缓解,遵医嘱给予阿片类药物或非甾体类药物镇痛。重度:观察产妇疼痛情况,及时报告医生,遵医嘱使用药物止痛。c.注重产妇心理护理。缓解、减少不良情绪发生,与产妇多交流,鼓励产妇。d.责任护士对产妇疼痛情况做好记录。采取相应缓解疼痛护理措施做出评价。对产妇及家属进行宣教,交代注意事项。对照组给予常规疼痛护理,具体如下。观察产后24 h 内的生命体征,每4小时评估1 次产妇产后宫缩痛程度、疼痛次数及时长,若产妇NRS 评分≥4 分时,报告医生,并遵医嘱用止痛药,再行止痛措施1 h 后再次进行评估。
1.3 观察指标及评价标准
使用NRS 在产后当天、产后第1、2 及3 天对疼痛进行评估,NRS 评分最低分为0 分,表示无痛,最高分为10 分表示剧烈疼痛,分数越高表示疼痛越剧烈。使用休斯顿疼痛评分情况调查表(Houston pain score questionnaire,HPOI)[12]中的三个条目对产妇产后宫缩痛影响进行评分,选取HPOI 的疼痛对身体及日常生活影响(4 个问题,0~40 分)、对控制疼痛教育满意度(7 个问题,0~70 分)、对控制疼痛方法满意度(6 个问题,0~60 分)三个条目,共17 项问题,每个问题0~10 分,总分为170 分,分数越高表示疼痛控制越好,对患者影响越小。于产后当天、产后第3 天使用产后舒适度量表(postpartum comfort questionnaire,PCQ)对产妇产后舒适度进行评价,PCQ 包括身体舒适度、精神心理舒适度及社会文化舒适度,1 分表示不舒适,5分表示非常舒适,评分越高,患者舒适感越强。
1.4 统计学方法
采用SPSS 24.0 统计学处理数据,计量资料以均数±标准差(±s)表示,多组间比较采用方差分析,两组间比较及组内两两比较采用t检验;计数资料以率表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组不同疼痛程度产妇产后不同时间NRS 评分的比较
同组疼痛程度,观察组与对照组的NRS 评分随着时间迁移评分逐渐降低,差异有统计学意义(P<0.05);同组疼痛程度,观察组与对照组产后当天的NRS 评分比较,差异无统计学意义(P>0.05);观察组产后第1、2、3 天的NRS 评分低于对照组,差异均有统计学意义(P<0.05)(表1)。
表1 两组不同疼痛程度产妇产后不同时间NRS 评分的比较(分,±s)
与本组产后当天比较,aP<0.05;与本组产后第1 天比较,bP<0.05;与本组产后第2 天比较,cP<0.05
组别产后当天产后第1 天产后第2 天产后第3 天F 值P 值观察组(n=49)轻度组(n=22)中度组(n=16)重度组(n=11)对照组(n=49)轻度组(n=22)中度组(n=16)重度组(n=1)2.53±0.53 5.34±0.87 8.23±0.86 1.76±0.34a 3.23±0.62a 5.88±0.98a 1.12±0.43ab 2.23±0.33ab 3.10±1.23ab 0.43±0.43abc 1.02±0.22abc 1.70±0.53abc 92.306 164.833 126.065 0.000 0.000 0.000 2.48±0.55 5.30±0.94 8.21±0.78 0.444 0.658 0.212 0.833 0.117 0.907 2.30±0.46a 4.56±0.54a 6.35±0.68a 6.403 0.000 10.971 0.000 2.672 0.009 1.62±0.40ab 3.26±0.45ab 4.62±1.36ab 5.774 0.000 12.519 0.000 5.622 0.000 1.03±0.33abc 2.34±0.34abc 2.03±0.88abc 7.508 0.000 22.107 0.000 2.179 0.000 49.618 74.772 97.231 0.000 0.000 0.000 t 轻度观察组组与对照组组比较值P 轻度观察组组与对照组组比较值t 中度观察组组与对照组组比较值P 中度观察组组与对照组组比较值t 重度观察组组与对照组组比较值P 重度观察组组与对照组组比较值
2.2 两组产后宫缩痛影响评分的比较
观察组的疼痛对身体及日常生活影响评分、对控制疼痛教育满意度评分、对控制疼痛方法满意度评分及产后宫缩痛影响总评分高于对照组,差异均有统计学意义(P<0.05)(表2)。
表2 两组产后宫缩痛影响评分的比较(分,±s)
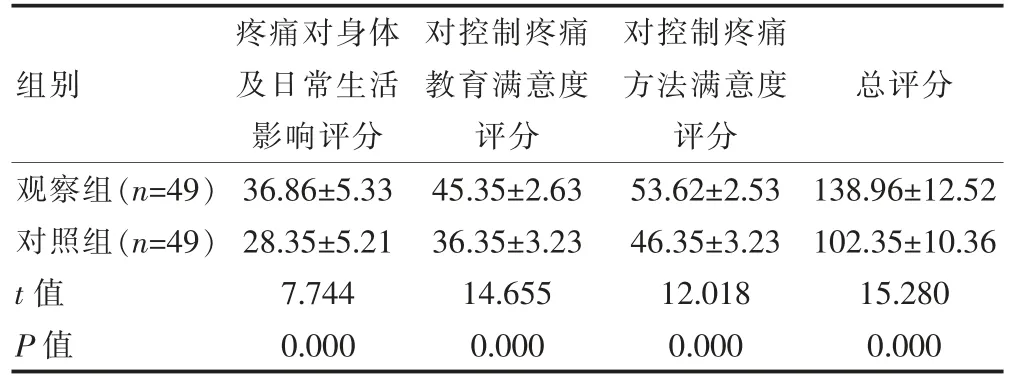
表2 两组产后宫缩痛影响评分的比较(分,±s)
组别疼痛对身体及日常生活影响评分对控制疼痛教育满意度评分对控制疼痛方法满意度评分总评分观察组(n=49)对照组(n=49)t 值P 值36.86±5.33 28.35±5.21 7.744 0.000 45.35±2.63 36.35±3.23 14.655 0.000 53.62±2.53 46.35±3.23 12.018 0.000 138.96±12.52 102.35±10.36 15.280 0.000
2.3 两组产后不同时间舒适度评分的比较
两组产妇产后第3 天的身体舒适度评分、精神心理舒适度评分高于本组产后当天,且观察组产妇产后第3 天的身体舒适度评分、精神心理舒适度评分高于对照组,差异有统计学意义(P<0.05)。两组产妇产后第3 天的社会文化舒适度评分比较,差异无统计学意义(P>0.05)(表3)。
表3 两组产后舒适度评分的比较(分,±s)
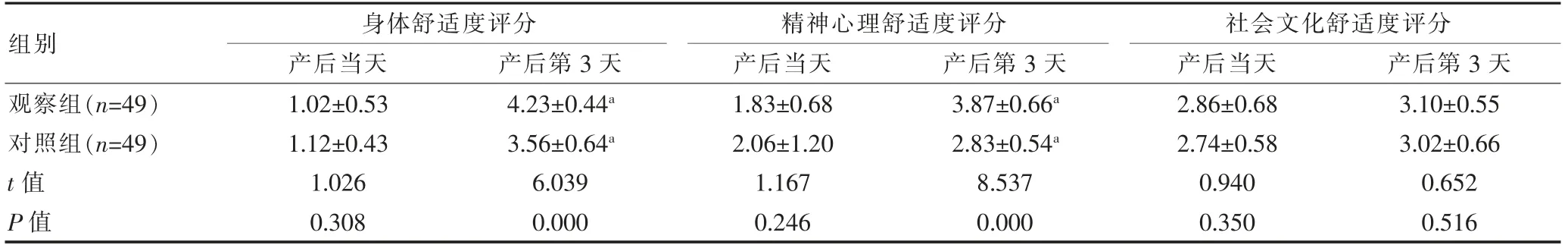
表3 两组产后舒适度评分的比较(分,±s)
与本组产后当天比较,aP<0.05
组别身体舒适度评分产后当天产后第3 天精神心理舒适度评分产后当天产后第3 天社会文化舒适度评分产后当天产后第3 天观察组(n=49)对照组(n=49)t 值P 值1.02±0.53 1.12±0.43 1.026 0.308 4.23±0.44a 3.56±0.64a 6.039 0.000 1.83±0.68 2.06±1.20 1.167 0.246 3.87±0.66a 2.83±0.54a 8.537 0.000 2.86±0.68 2.74±0.58 0.940 0.350 3.10±0.55 3.02±0.66 0.652 0.516
3 讨论
产后宫缩疼痛是产褥早期子宫强烈收缩引起的,经产妇和多胎产妇的产后宫缩比初产妇更严重,痛感更强烈[13]。其机制尚不明确,可能由于分娩的次数多,子宫多次拉伸或受损等原因改变脊神经的信息传递,中枢神经变得敏感,导致痛感更强[14]。疼痛带来不舒适感,严重影响人们的生活作息,在1995年,美国疼痛协会将疼痛列为“第五大生命体征”。
本研究与相关研究管理应用相同,通过循证护理径检索文献,制定、实施产后宫缩疼痛的管理,促进产妇的迅速康复[15-16]。本研究结果显示,同组疼痛程度,观察组与对照组的产妇NRS 评分随着时间迁移评分逐渐降低,观察组产后第1、2 及3 天的NRS 评分低于对照组(P<0.05),提示本研究制订的产后宫缩疼痛的标准管理流程,可有效帮助患者缓解疼痛,作用效果显著优于常规疼痛护理。由研究数据分析可知,随着时间的迁移,产妇的疼痛评分逐渐下降,提示时间对疼痛有一定影响。观察组的疼痛对身体及日常生活的影响评分、对控制疼痛教育满意度评分、对控制疼痛方法满意度评分及产后宫缩痛影响总评分高于对照组(P<0.05),提示疼痛管理流程对产妇护理,对疼痛的控制效果更好。产后宫缩痛疼痛可能会影响产妇产后活动及睡眠质量。在疼痛作用下,产妇不断地呻吟,加重胃肠胀气,使产妇舒适感下降,导致产妇不愿言语、进食,不利于产后身体恢复。本研究结果显示,观察组、对照组经护理干预后的身体舒适度评分及精神心理舒适度评分均上升,且观察组分值高于对照组(P<0.05),提示疼痛分级管理可有效提高产妇的舒适感,促进产妇恢复进程。本研究经产妇疼痛管理的分级护理构建与疼痛管理护理实践,从产妇的角度去考虑,细化疼痛管理护理工作,让护理人员可清晰、快速的进行产后宫缩疼痛护理。同时将音乐疗法、穴位按摩、中药贴敷运用于产后宫缩疼痛管理,促进产妇产后宫缩疼痛缓解,增加了产妇产后的舒适感,提高产妇对护理工作的满意度,积极地营造良好的护患关系,共创良好就医环境。张晗等[17]研究表示,无论是初产妇还是经产妇产后都遭受着宫缩痛的折磨,重视产后疼痛管理十分必要,对产妇进行规范的疼痛护理可缓解疼痛,增加产妇舒适度,减少产后抑郁发生。疼痛管理在癌症疼痛护理运用较多,且有一定的效果。罗宇玲等[18]研究表示规范疼痛管理护理优于常规疼痛护理,可提升患者治疗疾病的信心,有效减轻患者疼痛程度,改善患者的心理状态,减少负面心理的产生。陆琴等[19]研究通过规范的疼痛管理,有步骤的对患者的疼痛程度进行评估,采取相应镇痛方案、措施并对患者进行疼痛及止痛药的健康宣教,患者更加主动与护理人员讲述疼痛,帮助护理人员对疼痛进行判断,及早获知患者的疼痛,及时采取疼痛措施,减低疼痛的程度。由此可见,规范疼痛管理有效帮助患者减轻疼痛,达到更好的治疗效果,罗定市中医院成立产后宫缩痛管理团队,构建宫缩疼痛的管理流程,规范疼痛管理护理是十分必要的。
综上所述,对经产妇采取产后宫缩疼痛分级指标管理,可有效缓解产妇的宫缩痛,提高患者对护理的满意度,营造和谐的护患关系。
