经直肠超声引导下6针及10+x针穿刺活检术对前列腺癌诊断价值的对比分析
2021-09-26吴上超李冠奕
吴上超 李冠奕 许 晖 李 方
深圳市萨米国际医疗中心(深圳市第四人民医院)泌尿外科,广东深圳 518118
前列腺癌是中老年男性人群中常见恶性肿瘤之一,前列腺穿刺活组织检查是前列腺癌诊断的金标准及主要方法。Hodge 等[1]于1989年提出经典6 针前列腺系统穿刺活检以后,目前已成为前列腺癌穿刺活检的标准方法。但是,随后有研究发现,6 点穿刺法未考虑前列腺体积及肿瘤的多灶性等因素,故可能致20%~30%的前列腺癌患者漏诊[2]。另外,不同患者前列腺体积大小不同,如果只按6 针穿刺法对所有患者进行穿刺活检,可能会增加穿刺的假阴性率,因此,部分学者提出可以通过增加前列腺穿刺针数的方法提高前列腺癌阳性检出率[3-4]。另外一些研究则显示,超过12 针以后增加穿刺针数对于提高诊断阳性率是有限的[5],并且会增加患者的痛苦。因此,为了比较传统的6 针穿刺法与10+x针穿刺法在前列腺癌诊断中的有效性与安全性,本研究通过对国内外已经发表的相关文献汇总并进行meta 分析,为临床上前列腺穿刺活检方案选择提供理论依据。
1 资料与方法
1.1 检索策略
以“prostate cancer,prostate neoplasms,transrectal ultrasound-guided,biopsy”等为主要检索词,计算机检索PubMed、Embase、Web of science、SCI 等外文数据库;并以“前列腺癌、经直肠超声、前列腺穿刺”等为主要检索词,通过计算机检索中国生物医学文献数据库、维普数据库等中文数据库,中国知网、万方医学、检索时间范围2009—2019年发表的文献。
1.2 文献的纳排标准
纳入标准:①纳入病例对照研究、随机对照试验和队列研究;②所有纳入研究对象均接受经直肠超声引导下前列腺穿刺活检、病理检查,诊断的金标准为穿刺或手术后病理诊断为前列腺癌;③可以直接或间接提取纳入研究的数据,或者可分别计算出各组前列腺癌的检出率及并发症的发生率;④若为重复发表数据,则选择最近发表的文献或其中最详尽的数据;⑤因前列腺癌发病具有显著地域性,本研究只入组中国地区的前列腺癌患者。
排除标准:①非原创性研究、文献中数据不完整或无可用信息;②患者目前有尿路感染或急性前列腺炎,或既往曾经诊断为前列腺癌的患者;③中文和英文以外的文献;④重复穿刺的研究、重复发表的文献;⑤动物试验等基础性研究;⑥文献类型为综述、评论、信件、社论、病例报告的文章。
1.3 数据提取与文献质量评价
由两名研究者根据纳入、排除标准独立进行文献筛选、提取资料并交叉核对,如有分歧,通过讨论解决或由第3 名研究者决定。文献筛选时首先阅读题目和摘要,排除明显不符合纳入标准的文献后,进一步阅读全文,确定最终纳入的文献。提取的资料主要有:纳入研究的一般特征,包括该文献的第一作者与发表时间、研究对象所在国家、研究设计类型、患者例数、前列腺癌检出率、并发症发生率、穿刺针数、年龄,血清前列腺特异抗原(prostate-specific antigen,PSA)浓度、前列腺体积大小,并发症情况。
文献质量评价根据Cochrane 手册中的偏倚风险评价工具评价随机对照研究(randomized controlled trial,RCT)的方法学质量[6],本研究根据纽卡斯尔-渥太华量表(Newcastle-Ottawa scale,NOS)评分表,分别从研究人群选择、组间可比性、暴露或结果评价三个方面对非随机对照研究(non-randomized controlled trial,NRCT)进行方法学质量评价。
1.4 统计学方法
本研究利用Review Manager 5.3 软件进行异质性检验和合并统计量分析。计数资料使用效应量优势比(odds ratio,OR)统计分析,计量资料使用(mean difference,MD)均数差统计分析。通过I2进行异质性分析,当I2<50%,P>0.1 时,表明本次研究纳入的文献不存在明显的异质性,可选择使用固定效应模型进行数据合并统计分析;当I2>50%,P<0.1 时,表明所纳入研究存在较显著的异质性,则选择使用随机效应模型进行数据合并统计分析,最终结果均以森林图形式表示。另外,各效应量均选择95%CI表示。以P<0.05 表示差异有统计学意义。
2 结果
2.1 检索结果、纳入研究的基本特征及文献质量评价
按照本研究的检索策略和资料的收集方法,共检索到相关文献671 篇,去除重复文献、会议、系统评价等,并阅读标题、摘要和阅读全文,严格按照纳入标准和排除标准,最终纳入16 篇研究文献[7-22],包括1 篇RCT[7],15 篇病例对照研究[8-22]。其中5 篇研究为组间对照[7-11],基本特征见表1,组间对照共纳入674 例患者,其中6 针组320 例,10+x 针组354 例。另有11 篇研究为组内自身对照[12-22],基本特征见表2,组内自身对照共纳入3730 例患者。这些研究分布于最近10年内(2009—2019)。其中,15 篇病例对照研究[8-22]的偏倚分析结果见表3。周立[7]等的研究文献为RCT 研究,按照Cochrane 协作网偏倚风险评估工具评价:随机分配方案的产生、结果数据不完整、选择性报告结果、其他偏倚4 项的偏倚评价为“低风险”;分配方案隐藏、对研究者和受试者施盲、对结局评价员施盲3 项的偏倚评价为“不清楚”。
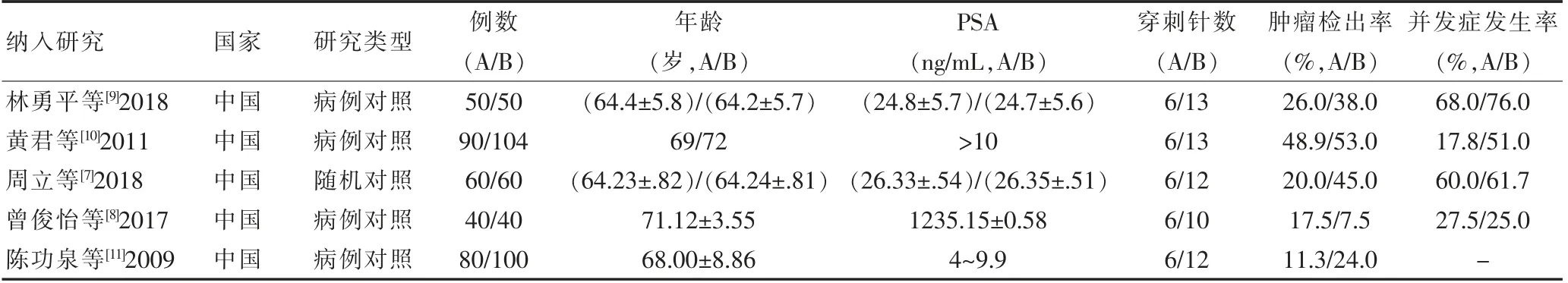
表1 纳入研究的基本特征(组间对照)
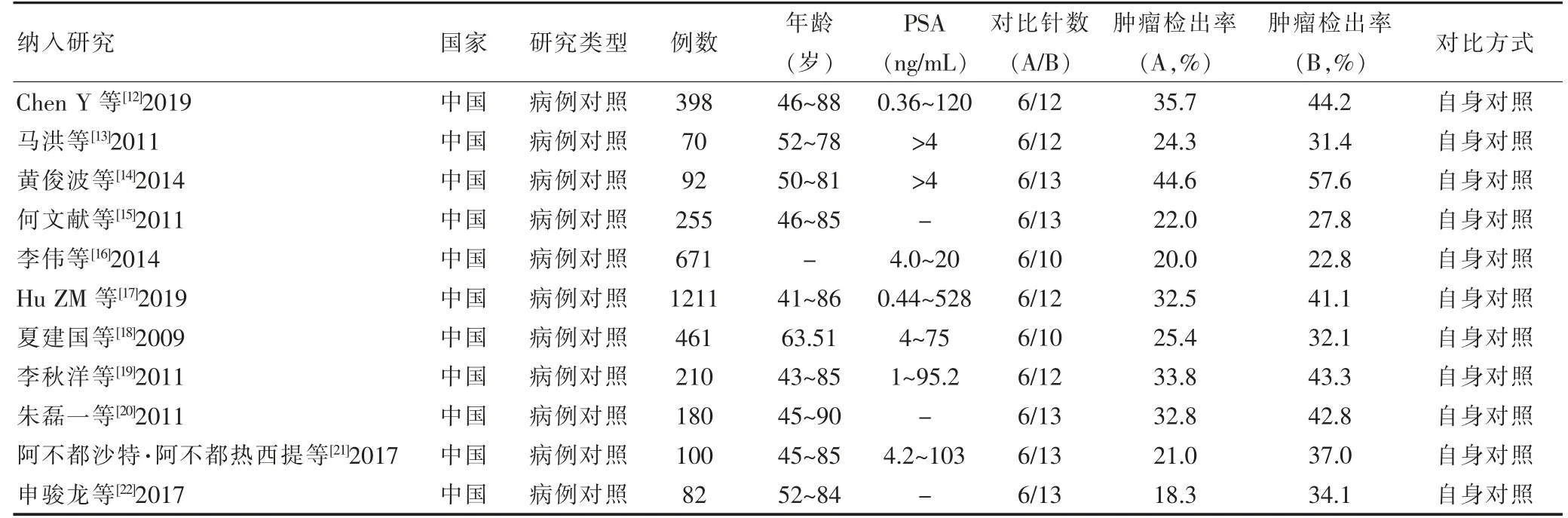
表2 纳入研究的基本特征(自身对照)
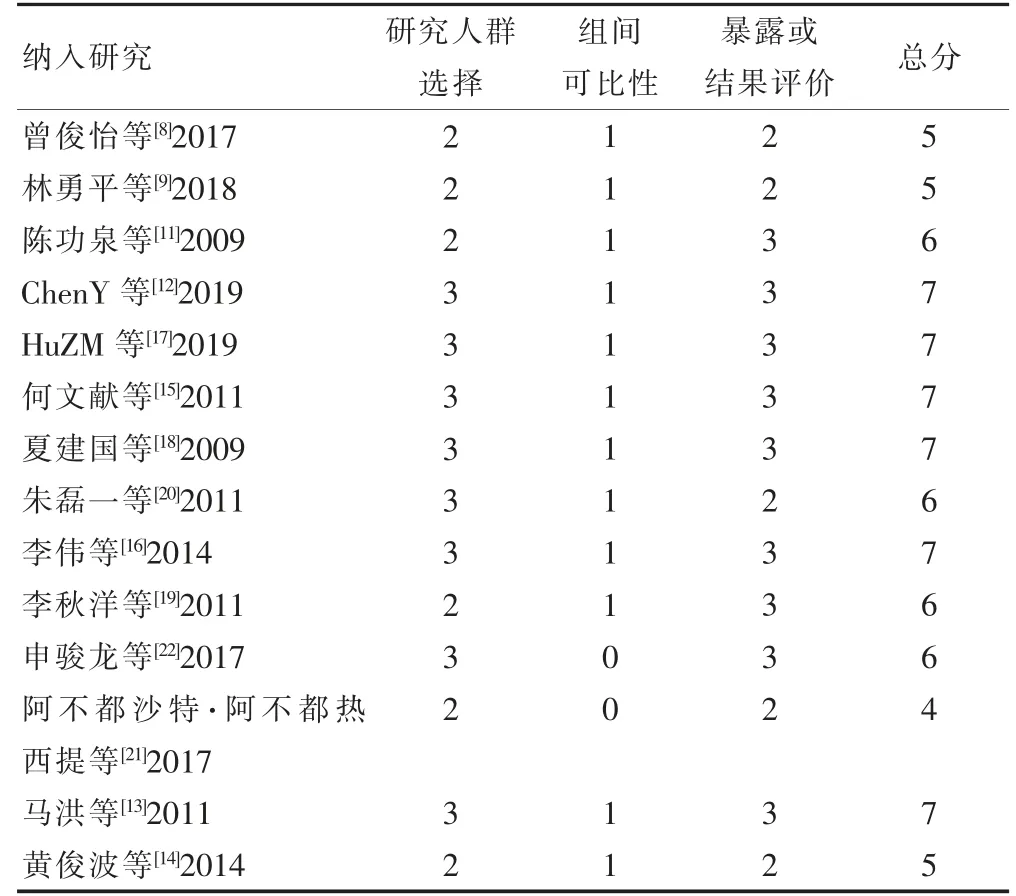
表3 纳入研究的偏倚风险评价结果(NOS 评分)
2.2 前列腺癌检出率的比较
组间对照所纳入的5 篇文献[7-11],异质性检测结果(I2=28%<50%,P=0.24>0.1),检测结果显示,本次纳入研究的文献之间异质性较低,采用固定效应模型进行数据合并统计分析,结果表明,6 针组和10+x针组的前列腺癌检出率比较,差异有统计学意义(OR=0.53,95%CI:0.37~0.74,P=0.0002),即在组间对照情况下,前列腺癌检出率6 针组低于10+x 针组(P<0.05)(图1)。
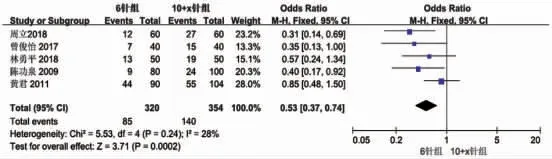
图1 6 针组与10+x 针组前列腺癌检出率比较的meta 分析(组间对照)
组内自身对照共纳入的11 篇文献[12-22],异质性检测结果(I2=0%<50%,P=0.80>0.1),检测结果显示本次纳入研究的文献之间异质性较低,采用固定效应模型进行数据合并统计分析,结果表明,6 针组和10+x针组的前列腺癌检出率差异有统计学意义(OR=1.44,95%CI:1.30~1.59,P<0.000 01)。即在自身对照情况下,前列腺癌检出率6 针组低于10+x 针组(P<0.05)(图2)。
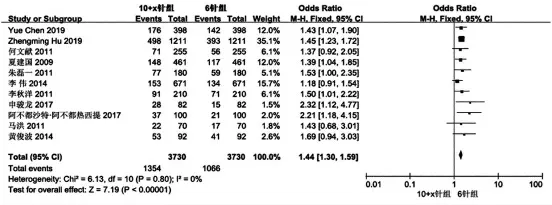
图2 6 针组与10+x 针组前列腺癌检出率比较的meta 分析(自身对照)
2.3 并发症发生率的比较
因自身对照无法进行并发症发生率的比较,所以本研究对组间对照研究的并发症发生率进行分析。共有4 篇文献记录并发症的发生率并予以纳入[8-11],异质性检测结果示(I2=76%>50%,P=0.006<0.1),表明纳入研究的文献存在较显著的异质性,选择使用随机效应模型进行数据合并统计分析。结果显示,6 针组和10+x针组的并发症发生率比较,差异无统计学意义(OR=0.60,95%CI:0.26~1.36,P=0.22)(图3)。
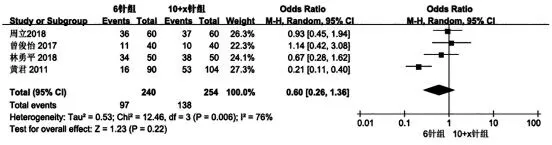
图3 6 针组与10+x 针组并发症发生率比较的meta 分析
2.4 术后感染发热发生率
共有4 篇文献[8-11]记录了术后感染发热的发生率,纳入文献进行异质性检测结果为(I2=0%<50%,P=0.70>0.1),检测结果提示本次纳入研究的文献之间异质性较低,选择采用固定效应模型进行数据合并统计分析,结果表明,6 针组和10+x 针组的术后感染发热发生率比较,差异无统计学意义(OR=0.75,95%CI:0.24~2.30,P=0.62)(图4)。
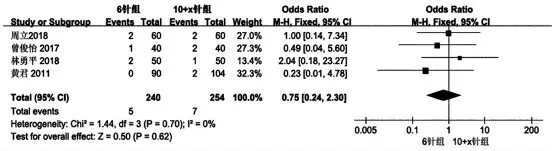
图4 6 针组与10+x 针组术后发热发生率比较的meta 分析
2.5 术后血尿发生率
共有4 篇文献[8-11]记录了术后血尿的发生率,纳入文献进行异质性检测结果为(I2=0%<50%,P=0.60>0.1),检测结果提示本次纳入研究的文献之间异质性较低,选择采用固定效应模型进行数据合并统计分析。结果表明,6 针组和10+x 针组的术后血尿发生率比较,差异无统计学意义(OR=0.68,95%CI:0.45~1.00,P=0.05)(图5)。
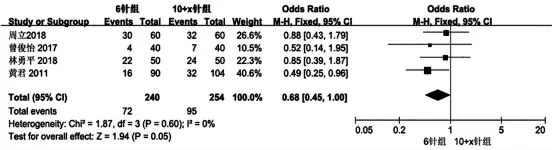
图5 6 针组与10+x 针组术后血尿发生率比较的meta 分析
2.6 术后血便发生率
共有4 篇文献记录术后血便的发生率[8-11],对纳入文献进行异质性检测结果为(I2=62%>50%,P=0.05<0.1),检测结果提示本次纳入研究的文献之间异质性较显著,选择采用随机效应模型进行数据合并统计分析,结果表明,6 针组和10+x 针组的术后血便发生率比较,差异无统计学意义(OR=0.81,95%CI:0.19~3.34,P=0.77)(图6)。
图6 6 针组与10+x 针组术后血便发生率比较的meta 分析
3 讨论
前列腺癌为老年男性常见的恶性肿瘤。目前,临床上前列腺癌诊断的方法包括直肠指诊、PSA 水平检测、前列腺穿刺活检等。直肠指诊对前列腺癌的诊断操作较为简便,属非特异性检测手段,当触及到质地坚硬或前列腺结节时,患者已处于级别较高的恶性程度,早期诊断符合率较低[23]。PSA 是筛查前列腺癌的重要指标,但是,PSA 水平会因前列腺体积、患者年龄、前列腺的急慢性炎症、留置尿管、膀胱镜检查等因素受到影响。前列腺穿刺活组织检查是前列腺癌明确诊断的金标准,Hodge 等[1]提出的6 针系统穿刺法长期以来被认为是前列腺的标准穿刺方法,能较为有效的确诊前列腺癌患者。经典的6 针系统前列腺穿刺法对前列腺癌多灶性分布特点和包块体积等考虑不够充分,该穿刺法主要集中在前列腺左、右叶的中间区域,不能较好的发现前列腺外周带与前部的病变,这些部位又是前列腺癌的好发部位,往往导致发生较高的漏诊率[24-25]。
不少学者提出通过将穿刺针数增加至8、10、12、13 针,甚至饱和穿刺来提高前列腺癌的检出率,但饱和穿刺主要针对2 次穿刺阴性患者的重复穿刺,尤其是对前列腺尖部癌灶有较好的检出率[26]。有研究发现当穿刺针数增加到12~15 针时,与6 针穿刺法相比可提高前列腺癌检出率[27-28]。Uno 等[29]的研究也表明,相比于经典6 针穿刺法,12~14 针或更多针穿刺法的前列腺癌检出率可提高18%~28%。但是,有研究结果表明,通过增加穿刺针数并不能使患者在提高前列腺癌的检出率中受益,反而增加患者穿刺过程的痛苦和术后并发症发生的风险。Abd 等[30]的研究结果显示,采用12 针穿刺法前列腺癌检出率是51.2%,然而8 针穿刺法检出率则约是49.2%,该结果表明将穿刺针数从8 针增加至12 针后,前列腺癌检出率差异无统计学意义。另外,De la Rosette 等[31]的研究也提示了相同的结果。目前文献中相关前列腺穿刺针数不等,缺乏相应临床操作规范,多以临床经验为主。
也有学者提出,要根据患者的PSA 水平高低使用不同的穿刺针数。有研究表明[32],当PSA>10 μg/L 时,12 针与18 针的前列腺癌检出率差异无统计学意义。然而,PSA 为4.0~10.0 μg/L 时,18 针穿刺法的肿瘤检出率则大于12 针穿刺法(38.4%,19.6%),两者差异有统计学意义。另外,在临床中不同患者间平均前列腺体积差异比较大,有些学者建议依据不同的前列腺体积决定相应的穿刺针数。Scattoni 等[33]的研究发现,18 针穿刺法前列腺癌的检出率在平均前列腺体积≥55 mL时要高于12 针法(31.5%,24.8%),且两者间的差异具有统计学意义。但是,前列腺体积大小与穿刺针数之间的明确比例关系还需更进一步的研究。
随着影像学技术的不断发展,MRI 检查对前列腺病变组织有较高的分辨率,对穿刺定位具有良好的指导意义,被用于前列腺穿刺前定位[34]。另外,有学者通过使用MRI 与经直肠超声融合成像技术引导前列腺穿刺活检术,提示其能提高活检的准确性及检出率[35-36]。
本研究系统性比较了经直肠超声引导下6针及10+x针穿刺法对诊断前列腺癌检出率与并发症发生率,meta 分析结果显示,6 针法前列腺穿刺组的患者前列腺癌检出率低于10+x 针组[OR=0.53,95%CI:0.37~0.74,P=0.0002(组间对照)]、[OR=1.44,95%CI:1.30~1.59,P<0.00001(组内自身对照)];总并发症发生率在6 针组和10+x 针组中差异无统计学意义(OR=0.60,95%CI:0.26~1.36,P=0.22)。前列腺穿刺术后并发症主要是出血及感染[37],本研究结果显示,两组患者穿刺术后的总并发症的发生率以及各单项并发症发生率差异均无统计学意义,采取10+x 针法前列腺穿刺活组织检查不会增加额外的并发症发生。
本研究尚存在以下局限性:①国内外已发表的关于6 针及10+x针穿刺法对诊断前列腺癌检出率的研究文献相对偏少:希望未来有更多的研究,通过进一步的数据分析能得出更可靠的研究结果。②纳入的文献可能存在因样本相对偏少而导致的发表偏倚。③尚不能排除穿刺者经验和穿刺术前后其他因素对研究结果的影响;④可能存在选择偏倚,因为本研究检索语种只限于中文和英文,可能有部分非英文外文研究不能被纳入本次统计分析。
综上所述,10+x 针法前列腺穿刺活组织检查比6针穿刺法能更有效的提高前列腺癌检出率,具有更高的临床诊断价值。由于受纳入研究数量和质量的限制,上述结论仍需开展更多大样本、多中心、高质量的研究进一步论证。
