新生儿急性呼吸窘迫综合征右心功能监测及早期保护的研究
2021-09-24潘晶晶成胜胡雨生尹同进
潘晶晶 成胜 胡雨生 尹同进
多种病因导致的急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是新生儿常见的危重症疾病[1-2],2017年国际性多中心多学科协作组在回顾儿童与成人ARDS诊断标准的基础上,制定了相应的新生儿ARDS诊断标准(蒙特勒标准)[3]。新生儿ARDS临床上以难以纠正的低氧血症、呼吸窘迫、肺顺应性下降为特征[4-5];由于缺氧、窒息、严重肺部疾病、重症感染等原因导致肺血管收缩,肺血管的阻力不能下降,肺动脉压力(pulmonary artery pressure,PAP)出现不同程度的增高,增高的PAP会影响到新生儿的右心功能,从而导致血流动力学的紊乱[6]。早期动态监测PAP与心功能指标的变化并积极处理,防止新生儿持续肺动脉高压(persistent pulmonary hypertension of the newborn,PPHN)的发生,对新生儿ARDS预后有重要的意义。本研究旨在探讨ARDS新生儿右心功能的变化以及米力农早期临床干预,并分析其临床意义。
资料与方法
一、研究对象
2018年1月至2020年3月南通大学第六附属医院新生儿科收治的新生儿ARDS患儿共68例,符合“新生儿急性呼吸窘迫综合征”蒙特勒诊断标准[3],按随机数字表及随机数余数分组法分为治疗组与对照组各34例,导致新生儿呼吸窘迫综合征原发疾病分别为脓毒症18例(26.47%),吸入综合征15例(22.05%),重度窒息13例(19.12%),重症肺炎11例(16.18%),新生儿失血性休克7例(10.29%),心源性休克4例(5.82%),本研究为随机对照临床研究,经医院伦理管理委员会批准,所有入选的患儿监护人均签署知情同意书。
二、研究方法
1 治疗方法 所有患儿入院后均予以呼吸支持(包括无创辅助通气、气管插管机械通气),并常规予以抗感染、抗休克、纠正酸中毒、补液、营养支持等基础治疗,由于条件限制,所有新生儿均未给予NO吸入治疗。治疗组予以早期右心功能保护,米力农(维持量0.5ug/kg·min)维持72h,观察治疗后0~72h的反映右心功能指标的变化以及预后。
2 观察指标 右心功能评估包括每天监测N-末端钠尿肽(N-BNP),床边超声监测右心做功指数(RV-Tei)以及PAP;监测血气分析并计算氧合指数(OI),评估病情严重程度,对于PAP大于30 mmHg新生儿,诊断肺动脉高压(pulmonary artery pressure hypertension,PAH)预后随访统计住院天数、机械通气时间及病死率、并发症包括PPHN、气胸、呼吸机相关性肺炎、支气管肺发育不良等疾病的发生率。
三、统计学方法

结 果
一、一般资料
本研究共纳入68例急性呼吸窘迫综合征的新生儿,其中对照组与治疗组各34组;两组患儿基本资料包括出生体重、胎龄、性别比、入院时日龄、自然分娩率、基于氧合指数(OI)ARDS严重程度(轻度ARDS4-8,中度ARDS8-16,重度ARDS≥16),治疗组及对照组患儿出生体重、性别、胎龄、基于氧合指数(0I)病情严重程度比较差异无统计学意义(P>0.05)(见表1)。

表1 治疗组与对照组患儿基本资料比较
二、 两组患儿上机后PAP、RV-Tei、N-BNP水平及治疗组予以米力农治疗后N-BNP及PAP、右心指数的比较。
米力农治疗前对照组与治疗组PAP、N-BNP、Rv-Tei比较差异无统计学差异(P>0.05);米力农干预治疗后24h、48h、72h治疗组PAP、N-BNP、 Rv-Tei明显低于对照组,差异有统计学意义(P<0.05);治疗组0h、24h、48h、72h点比较PAP、BNP、Rv-Tei呈明显下降趋势(F=31.731,57.76,54.824,P均<0.05),对照组组间差异无统计学意义(F= 2.453,1.766,1.559,P均>0.05)(见表2)。
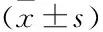
表2 治疗组与对照组PAP、N-BNP、Rv-Tei比较
三、治疗组与对照组预后的比较
治疗组机械通气时间(h)、平均住院时间(d)、PPHN发生率低于对照组,差异有统计学意义(P<0.05),治疗组病死率与对照组比较差异无统计学意义(P>0.05)(见表3)。

表3 治疗组与对照组机械通气时间、病死率、平均住院日、PPHN发生率比较
讨 论
在成人的ARDS中,已逐渐认识到,在重症疾病中与左心功能受累相比,右心功能受累更具普遍性,受累严重或未能及时纠正,将会进入到自主的恶性循环中,引起严重血流动力学波动及后果,故右心功能的管理在血流动力学治疗中的重要地位被认知而更加受到重视[7];在新生儿ARDS的临床管理中,右心功能的监测与保护尚未引起足够的重视。相对于成人,新生儿由于自身的循环生理特点,心功能储备差,更容易发生右心功能的损害。
同时新生儿ARDS容易合并PPHN,增高的肺动脉压力对右心功能造成持续损害,甚至右心功能的衰竭,导致严重的血流动力学紊乱,心输出量下降,组织器官灌注不足,必将对机体造成不可逆的影响[8],增加了ARDS的临床管理难度;因此早期右心功能监测与保护理应得到足够的临床重视;在成人ARDS的管理实践中,越来越强调右心功能的管理[9]。由于新生儿的肺循环、体循环生后转换的特殊性,如果合并ARDS,循环功能更容易受到损害,甚至是不可逆的影响。因此对合ARDS新的生儿儿适时右心功能监测与保护就显得尤为重要。
N-BNP可以作为评估新生儿呼吸障碍性疾病合并心功能损害的生物学标志物,增高的N-BNP提示存在不同程度的心功能不全[10],Vijlbrief等研究表明N-BNP与PAP有着很好的一致性[11]。本研究发现,合并新生儿ARDS的患儿,无论治疗组还是对照组,其N-BNP以及PAP均明显增高,PAP增高直接影响到右心室的后负荷,右心做功增加,RV-Tei增高明显,提示新生儿ARDS存在明确的右心功能损害[12-13],PAP的增高导致右心后负荷增加,右心室收缩末期及舒张末期容积增加,根据Frank-Starling定律,右心室心肌收缩力增强,右心输出量增加,这种代偿在初期有利于肺循环血流的增加,一定程度上可以改善通气/血流比值。但由于原发疾病的存在,PAP的持续增加,左心回心血量减少,左心前负荷降低,压力负荷下扩张的右心对左心室影响包括室间隔的移位和左心室的压缩,两者都会导致左心室充盈减少,从而导致左心室输出量下降,低心输出量状态可能会导致血压下降以及体循环灌注不足,引起更严重的血流动力学障碍,进而恶化病情;另一方面右心室压力持续增高甚至超过体循环压力,会引起PPHN,这种恶性循环不早期打断,会严重影响ARDS新生儿的预后。早期发现这种损害并予以及早干预,有着重要的临床意义。在本研究中,治疗组予以米力农早期干预72h治疗方案,动态的PAP、N-BNP及Rv-Tei监测表明,米力农干预后PAP、N-BNP、Rv-Tei呈现明显的下降趋势,而对照组则下降不明显,停药后进一步的观察没有发现PAP、 N-BNP及Rv-Tei明显反弹的现象,与Vijlbrief等[14]报道一致。米力农为磷酸二酯酶抑制剂,是非洋地黄、儿茶酚胺类正性肌力药物,尽管其在PPHN中的有效性与安全性尚需要随机对照研究证实[15],但其增加心肌收缩力,降低肺血管阻力,改善肺脏和全身血流动力学的作用是明确的[16];其作用靶点在肺血管及心肌细胞,具有降低肺循环、体循环血管阻力,提高舒张期心室的顺应性;因此米力农既可以降低右心的前负荷,又可以增加心肌收缩力,且不增加后负荷与心肌氧耗量;对于合并PPHN患儿,由于医疗条件的限制不能吸入NO治疗,米力农是较为理想改善氧合以及心功能的药物[17],本研究的结果初步提示米力可以降低PAP、降低Rv-Tei,为理想的循环功能保护药物。米力农常见的副作用为低血压与血小板减少,主要与给药方式及维持时间长短有关[18],本研究未观察到明显低血压及血小板减少现象的发生,考虑与早期的液体复苏、米力农维持量的给药方式以及疗程较短有关。
EL-Khuffash[19]的一项随机对照研究表明新生儿PPHN早期予以米力农干预可以明显提高患儿对吸NO的反应率,并可减少NO的吸入和机械通气时间,显著降低了住院费用与缩短了住院时间。本研究表明,对ARDS的新生儿实施右心功能早期的米力农干预其机械通气时间、平均住院日,均明显低于对照组;并发症方面治疗组未观察到PPHN的发生,而对照组有6例,差异有统计学意义,提示早期的右心功能保护有助于病情的恢复、减少并发症的发生并可以改善预后;病死率方面治疗组低于对照组,但Fisher精确检验,两组差异没有统计学意义,考虑与研究对象样本量较小有关;本研究为小样本的临床对照研究,初步的研究提示早期的右心功能监测与保护,有助于总体的治疗并可以改善预后,然而合并ARDS新生儿都需要不同强度的呼吸支持技术,机械通气对血流动力学的影响可产生复杂的病理生理效应,从而引起血流动力学不稳定,本研究未能对不同强度机械通气时,对左、右心功能的影响、肺顺应性、气道阻力等指标进行深入探讨。
总之,本研究结果初步提示米力农有明显的改善右心功能与降低PAP的作用,并可以减少PPHN的发生,由于ARDS新生儿在机械通气的情况下往往存在复杂的血流动力学变化,药物治疗的同时如何动态评估对肺循环与体循环的不同效应,值得深入研究。
