MSCT征象及MPR、CPR重建对急性复杂性与非复杂性阑尾炎的鉴别价值分析
2021-09-23张仕兵肖正文邓克学
曹 振,张仕兵,肖正文,邓克学
(1.南京市儿童医院全椒分院影像科,江苏 南京 239500;2.中国科学技术大学附属第一医院影像中心)
急性阑尾炎为临床常见急症,发病率高,且男性高于女性[1]。及早准确诊断,以采取相关治疗,对减轻病人临床症状、改善其预后具有重要意义。而对于急性阑尾炎的治疗方法,有研究表示并非所有急性阑尾炎都需采用手术治疗,非复杂性急性阑尾炎采用保守治疗也能获得可观效果[2,3];同时急性复杂性与非复杂性阑尾炎病人手术中和手术后处理也存在差异。因此,对急性阑尾炎进行鉴别诊断,有助于医师选择合理的治疗方法。多层螺旋CT(MSCT)在急性阑尾炎诊断中应用较广,多平面重建(MPR)、曲面重建(CPR)为MSCT重建方法,可以更好地显示阑尾情况[4,5]。本次研究选取我院165例急性阑尾炎病人为研究对象,分析MSCT征象及MPR、CPR重建对急性复杂性与非复杂性阑尾炎的鉴别价值,以期提高对急性阑尾炎分型的诊断效能。
1 资料与方法
1.1 一般资料
选取2019-01~2021-01我院收治的并进行MSCT检查的165例急性阑尾炎病人为研究对象,纳入标准:①确诊为急性阑尾炎;②首次发作,起病时间<7 d;③阑尾脓肿形成,CT可见阑尾轮廓;④临床资料完整。排除标准:①慢性阑尾炎急性发作;②入院前使用过抗生素治疗;③处于妊娠期或哺乳期;④阑尾脓肿,CT无法看见阑尾轮廓;⑤因其他疾病在住院期间发生急性阑尾炎或其他腹腔手术所致急性阑尾炎而行阑尾切除。165例病人中男性93例,女性72例;年龄7~87岁,平均年龄(44.44±18.95)岁;其中急性单纯型阑尾炎23例,急性蜂窝织型阑尾炎102例,急性坏疽型阑尾炎40例,合并穿孔10例。根据病理分型,将急性单纯型阑尾炎归为非复杂性组(n=23),急性蜂窝织性阑尾炎和急性坏疽型阑尾炎归为复杂性组(n=142)。
1.2 方法
临床资料收集:包括性别、年龄、体温、首发症状、发病时间、是否合并慢性病、白细胞计数(WBC)、中性粒细胞百分比(NEU)、C反应蛋白(CRP)和手术病理结果。
MSCT扫 描:采 用 德 国Philips Brilliance 64排128层MSCT扫描仪对病人行腹部扫描,扫描范围由膈肌上缘至耻骨联合处,急性阑尾炎病人在未确诊前因急腹症前来就诊,病情往往较急,腹痛原因不明,为防止加重病情都不做腹部CT扫描前准备。主要技术参数:管电压120 KV,管电流300 mAs,扫描层厚5 mm,无间距扫描,重建层厚1.0~1.5 mm,FOV为350 mm×350 mm,矩阵512×512,将薄层重建数据传至工作站,对扫描图像进行MPR、CPR后处理。
1.3 图像处理与观察
由2名高年资CT诊断医师对CT图像进行查阅,其查阅前均不知手术病理结果,以2名医师达成一致意见作为最终结论。CT征象包括阑尾外径、阑尾结石、阑尾穿孔、阑尾周围渗出改变、回盲部淋巴结增大、回盲肠壁增厚、肠淤张。
1.4 统计学分析
采用SPSS 21.0软件进行相关数据分析,计数资料(%)、计量资料为(±s)分别行χ2、t检验,检验水准为α=0.05,以P<0.05为差异有统计学意义。
2 结果
2.1 急性复杂性与非复杂性阑尾炎临床特点
复杂组性别、年龄、合并慢性疾病、右下腹压痛、发病时间与非复杂组比较尚无统计学意义(P>0.05),体温、右下腹反跳痛、转移性右下腹痛、恶心呕吐、WBC、NEU和CRP水平与非复杂组比较差异有统计学意义(P<0.05)(见表1)。

表1 急性复杂性与非复杂性阑尾炎临床特点比较
2.2 未重建前急性复杂性与非复杂性阑尾炎MSCT征象显示情况
复杂性组阑尾外径增粗、阑尾周围渗出改变、阑尾穿孔、回盲部淋巴结增大、肠淤张与非复杂性组比较差异有统计学意义(P<0.05);阑尾结石和盲肠壁增厚差异无统计学意义(P>0.05)(见表2)。
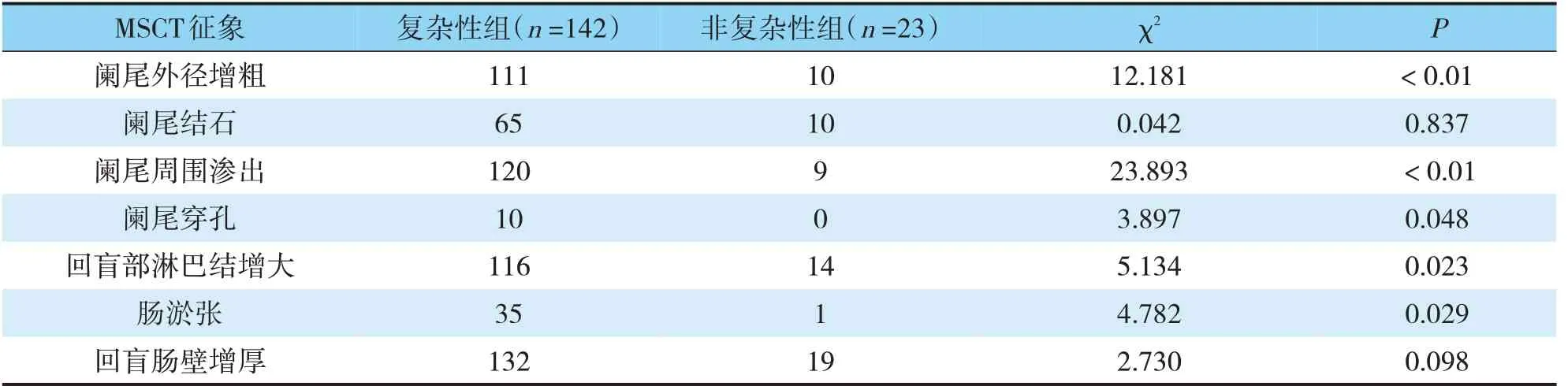
表2 未重建前急性复杂性与非复杂性阑尾炎MSCT征象比较
2.3 重建后急性复杂性与非复杂性阑尾炎MSCT征象显示情况
复杂性组阑尾外径增粗、阑尾周围渗出改变、阑尾穿孔、回盲部淋巴结增大、肠淤张与非复杂性组比较差异均有统计学意义(P<0.05);阑尾结石和盲肠壁增厚差异无统计学意义(P>0.05)(见表3)。

表3 重建后急性复杂性与非复杂性阑尾炎MSCT征象比较
2.4 重建前后急性复杂性阑尾炎MSCT征象显示情况比较
重建后急性复杂性阑尾炎MSCT征象中阑尾外径增粗、阑尾周围渗出显示率均高于重建前(P<0.05);阑尾结石、阑尾穿孔、回盲部淋巴结增大、肠淤张、盲肠壁增厚与重建前比较差异均无统计学意义(P>0.05)(见表4)。
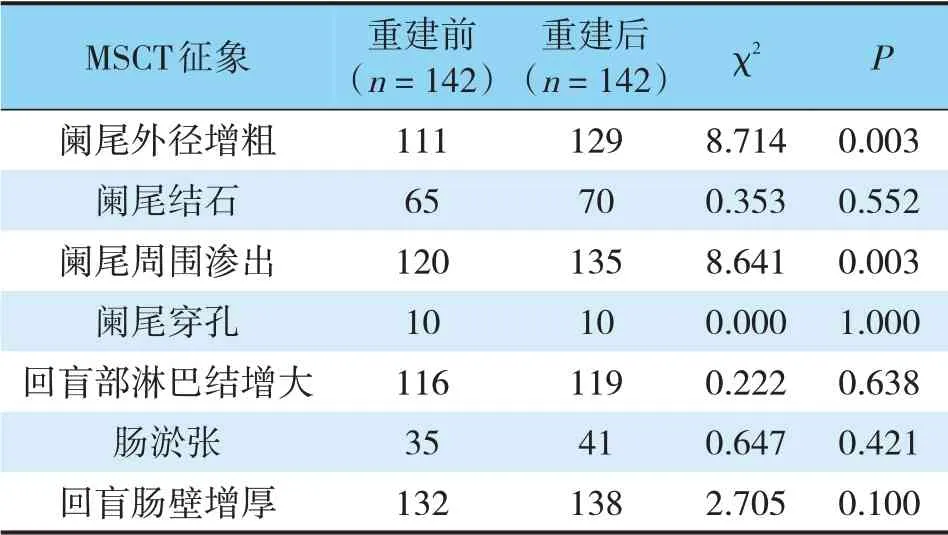
表4 重建前后急性复杂性阑尾炎MSCT征象显示情况比较
2.5 病例分析
病人女,28岁,病理结果为急性化脓性阑尾炎。

图a~c:MSCT轴位阑尾全貌未能完全显示,MPR冠状位及CPR显示增粗的阑尾全貌,阑尾最粗处约10.7 mm,阑尾壁增厚、毛糙,腔内可见斑点状粪石形成,周围脂肪间隙少许炎性渗出改变。图d:CPR重建图。
3 讨论
在急性阑尾炎病情发展过程中,由于内腔阻塞、腔内压力增大以及炎症反应影响而引起血栓性静脉炎发生,都会导致阑尾壁血液循环障碍而出现坏死,继而发生穿孔,造成阑尾周围脓肿或弥漫性腹膜炎,引发严重并发症[6~8]。但相关研究表示,并非所有急性阑尾炎均会发展至坏疽穿孔[9]。Bhangu A等[10]研究指出,从阑尾正常发展到坏疽穿孔并不一定是急性阑尾炎的自然病程。且随着抗感染治疗的快速发展,急诊手术不再是急性阑尾炎的唯一治疗手段,部分病人在抗生素治疗下便可获得良好效果,甚至可以自发缓解,而这种情况主要见于急性单纯型阑尾炎。复杂性阑尾炎病人病情发展迅速,对病人健康影响大。关于复杂性急性阑尾炎的判断标准尚不统一,一般是指急性阑尾炎中病情相对严重复杂的类型,包括脓肿、坏疽、穿孔,治疗较为困难[11,12]。及早有效鉴别急性复杂性与非复杂性阑尾炎,对的治疗具有重要意义。
本次结果显示,复杂组体温、右下腹反跳痛、转移性右下腹痛、恶心呕吐、WBC、NEU和CRP水平与非复杂性组比较差异有统计学意义(P<0.05),提示相较于非复杂性急性阑尾炎,复杂性急性阑尾炎病人炎症反应更严重,临床症状也更加明显,而这主要与脏器受累有关。观察两组MSCT征象,显示MPR、CPR重建前后,复杂组阑尾外径增粗、阑尾周围渗出改变、阑尾穿孔、回盲部淋巴结增大、肠淤张与非复杂组比较差异均有统计学意义(P<0.05),与李光明等[13]研究结果相符。前文已描述,急性复杂性阑尾炎主要由阑尾管腔阻塞、压力增大等引起,而这具体表现为阑尾外径明显增粗。并且,急性复杂性阑尾炎常常有阑尾周围渗出或是脓肿形成,MSCT中可见回盲部淋巴结增大、肠淤张等,而反映到临床症状中表现为恶心呕吐、转移性右下腹痛、右下腹反跳痛等。两组阑尾结石和盲肠壁增厚差异无统计学意义(P>0.05),阑尾结石为粪石,阑尾内有粪石并非表示阑尾腔梗阻,而盲肠壁增厚由炎症反应直接影响盲肠所致。笔者对比了MPR、CPR重建前后急性复杂性阑尾炎MSCT征象,显示重建后急性复杂性阑尾炎MSCT征象中阑尾外径增粗、阑尾周围渗出显示率均高于重建前(P<0.05),而阑尾结石、回盲部淋巴结增大、肠淤张、盲肠壁增厚与重建前比较差异均无统计学意义(P>0.05),但仍高于重建前,提示采用MPR、CPR重建可以提升急性复杂性阑尾炎鉴别价值。MPR可以更加清晰地显示阑尾及周围结构的解剖情况,而CPR能在单个CT图像中完整地显示阑尾结构,更具直观性[14,15]。MPR和CPR结合在清晰显示上述征象的同时,还能够增加其诊断敏感度和特异度。例如病人阑尾壁小,扫描强化缺损,进行单纯横断面易遗漏,但是结合MPR、CPR可以提高诊断效能。
综上所述,急性复杂性与非复杂性阑尾炎临床症状和MSCT征象均存在差异,采用MPR、CPR对MSCT图像进行处理,能够提升急性复杂性与非复杂性阑尾炎鉴别价值。
