慢性阻塞性肺疾病患者长期氧疗管理的最佳证据总结
2021-09-21张艳红罗彩凤米元元朱丽群刘巧艳严雪琴张政怡黄汉鹏
张艳红,罗彩凤,米元元,朱丽群,刘巧艳,严雪琴,张政怡,黄汉鹏
(1.江苏大学附属医院,江苏 镇江 212001;2.江苏大学,江苏 镇江 212001;3.华中科技大学同济医学院附属协和医院,湖北 武汉 430022)
慢性阻塞性肺疾病 (Chronic Obstructive Pulmonary Disease,COPD)随疾病进展,患者气流受限逐渐加重,肺组织通气血流比例失调加剧和弥散能力降低,产生不同程度的低氧血症。在部分患者中,低氧血症可能严重到在休息时发生,导致严重的呼吸困难,神经认知功能障碍,影响了患者的生理功能和心理社会健康[1]。长期氧疗(Long Term Oxygen Therapy,LTOT)作为COPD患者稳定期重要的管理措施之一,已被证明对存在低氧血症的COPD患者,可延缓病情进展,改善生活质量,减少肺心病等严重并发症的发生,达到改善预后的目的[2]。国外已开发长期氧疗相关实践指南,我国2013年版COPD诊治规范也将长期氧疗作为患者的常规治疗之一,但医护人员对指南和实践标准的了解和执行情况不容乐观,在COPD患者氧疗的评估、随访等方面存在着不足[3]。近年来,国内开展长期氧疗的护理研究,大多为健康指导、家庭访视[4-5]并以提高患者氧疗的规范性和依从性为目标。李育莲等[6]报道的综述显示,目前我国长期氧疗研究中所构建的护理实践大部分基于护理经验且研究内容较分散,尚未形成有效的COPD患者长期氧疗的管理方案以及系统的护理流程和标准。虽然医护人员在临床工作中不断地探索和积累经验,但真正基于循证的长期氧疗管理的证据仍不明确,本研究旨在总结COPD患者长期氧疗管理的最佳证据,以规范医护人员管理工作,为患者提供一套科学、规范、完整、以循证思维为指导的长期家庭氧疗管理方案。
1 方法
1.1 问题确立 采用上海复旦大学循证合作中心的PIPOST模式构建循证问题。P(证据应用目标人群)为慢性阻塞性肺疾病患者;I(干预措施)为长期氧疗的过程管理及系列干预措施;P(应用证据的专业人员)为护士、医生、呼吸治疗师等;O(结局)为长期氧疗的依从性、规范性、因不适当用氧产生的氧疗副作用等;S(证据应用场所)为呼吸科及居家;T(证据类型)为临床决策、临床实践指南、证据总结、系统评价、专家共识。
1.2 证据检索 按照“6S”证据模型,自上而下进行检索。计算机检索BMJ best practice、Up To Date、JBI循证卫生保健国际合作中心图书馆、系统摘要数据库、美国国立指南数据库、加拿大安大略注册护士协会、苏格兰学院间指南网、国际指南协作组、英国国家卫生与临床优化研究所库、澳大利亚指南网、临床系统改进协会、慢性阻塞性肺疾病全球倡议、美国胸科协会、英国胸科协会、爱尔兰胸科协会、澳大利亚和新西兰胸科协会、医脉通临床指南网、Cochrane Library、EMbase、CINAHL、PubMed、中国知网、万方数据库、维普数据库及中国生物医学文献数据库中所有关于COPD患者长期氧疗证据。以“COPD/Chronic Obstructive Lung Disease/Chronic Obstructive Pulmonary Disease/Chronic Obstructive Airways Disease”AND“Long term oxygen therapy/Oxygen Inhalation Therapy/Domiciliary Therapy/LTOT”为英文关键词,以“慢性阻塞性肺疾病/慢阻肺/慢性肺病”AND“吸氧疗法/氧吸入疗法/长程氧疗/长期氧疗/家庭氧疗/氧气吸入/氧气疗法”为中文关键词,检索最佳实践、指南、证据总结、系统评价、专家共识及与本研究密切相关的原始文献。检索时限为建库至2021年02月15日。
1.3 文献的纳入、排除标准 纳入标准:涉及COPD患者长期氧疗的研究,包括长期氧疗的定义、评估、适用人群、氧疗设备选择、健康教育等;研究类型为最佳实践、指南、证据总结、系统评价、专家共识及原始研究;语种为中文或英文。排除标准:文献类型为计划书、草案、案例报告、综述等;重复发表的研究;已被更新的研究;无法获得全文的研究;文献质量评价不通过的研究;语种非中英文的研究。
1.4 证据质量的评价标准 临床决策和证据总结的质量评价追溯原始文献,根据原始文献类型进行质量评价;指南质量的评价使用AGREE协作网制定并发布的指南研究与评价工具Ⅱ[7];系统评价、专家共识、随机对照试验采用澳大利亚JBI循证卫生保健中心(2016版)对应的评价标准进行评价[8]。
1.5 证据质量的评价过程 具有循证护理学背景的2名研究人员独立进行评价,如意见不一致,请第3名研究者(循证方法学专家)介入评议,决定文献是否纳入或剔除。出现不同来源的证据结论冲突时,本研究遵循循证证据优先、高质量证据优先、最新发表证据优先原则[9]。
2 结果
2.1 纳入文献的一般特征 初步检索获得624篇文献,经筛选共纳入20篇,分别为临床决策2篇[10-11]、证据总结4篇[12-15]、指南8篇[16-23]、系统评价1篇[24]、专家共识3篇[25-27]、随机对照试验2篇[28-29]。 纳入文献的一般资料详见表1。
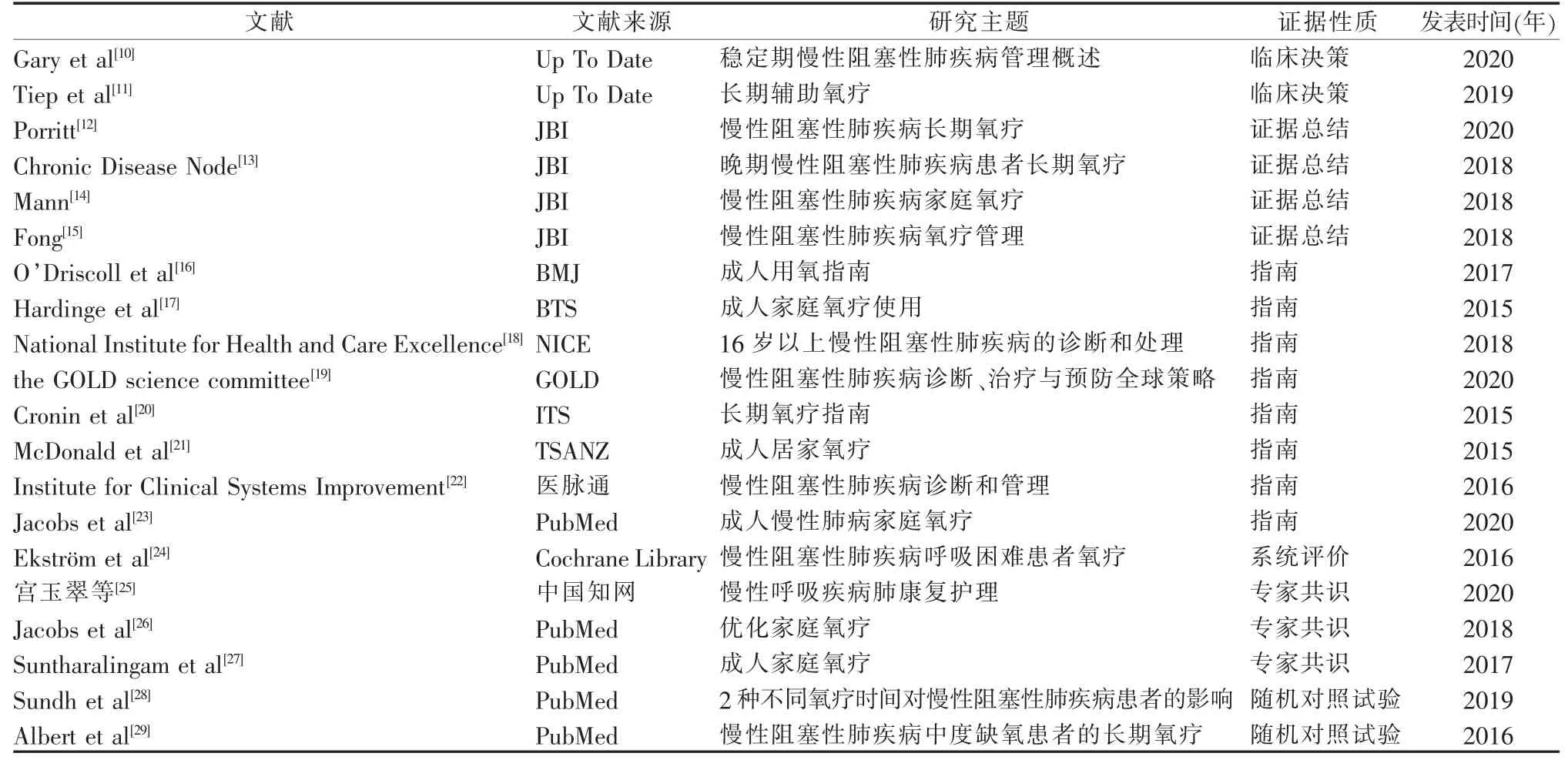
表1 纳入文献的一般资料
2.2 纳入研究质量评价结果
2.2.1 指南的质量评价结果 本研究纳入指南8篇[16-23],各领域标准化得分及2项评价结果,见表2。
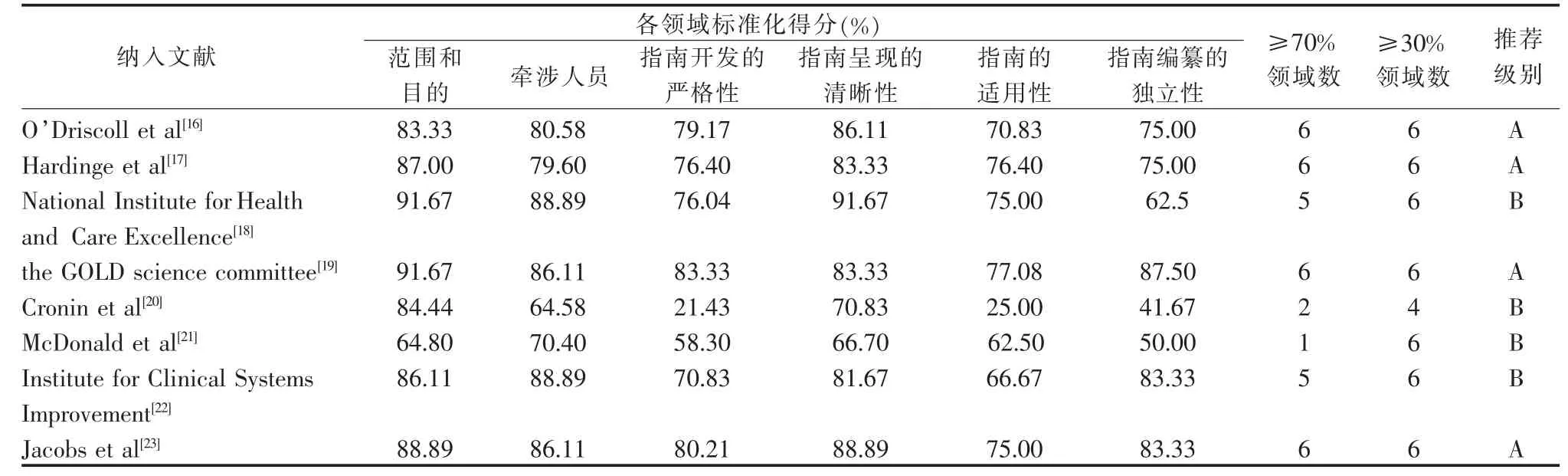
表2 本研究纳入指南的方法学质量评价结果
2.2.2 系统评价的质量评价结果 本研究纳入系统评价1篇[24],来源于Cochrane Library,所有条目的评价结果均为“是”,准予纳入。
2.2.3 专家共识的质量评价结果 本研究纳入专家共识3篇[25-27],1篇来源于中国知网[25],所有条目的评价结果均为“是”;2篇来源于PubMed[26-27],所有条目的评价结果均为“是”,均准予纳入。
2.2.4 随机对照试验的质量评价结果 本研究纳入随机对照试验2篇[28-29],均来源于PubMed数据库。Sundh等[28]的研究在条目5评价为“否”外,其他条目评价结果均为“是”,准予纳入。Albert等[29]的研究在条目2、条目4、条目5和条目6的评价结果为“否”外,其他条目评价结果均为“是”,准予纳入。
2.3 证据描述及汇总 采用2014版澳大利亚JBI循证卫生保健中心的证据预分级及证据推荐级别系统[30],对纳入的证据进行评价及等级划分。根据研究设计类型,将证据等级划分为1~5级。推荐强度由循证小组成员基于专业判断在JBI FAME Scale结构(即证据的可行性、适宜性、临床意义和有效性)指导下,结合证据的JBI推荐强度分级原则共同讨论确定,即证据的A级推荐(强推荐)或B级推荐(弱推荐)。
2.4 最佳证据总结 通过对COPD患者长期氧疗管理的证据进行提取和汇总,从长期氧疗定义、多学科团队、适用指征、氧疗设备基本要求与选择、实施、动态评估与监测、健康教育与出院随访等8个方面进行证据综合,形成27条最佳证据,见表3。
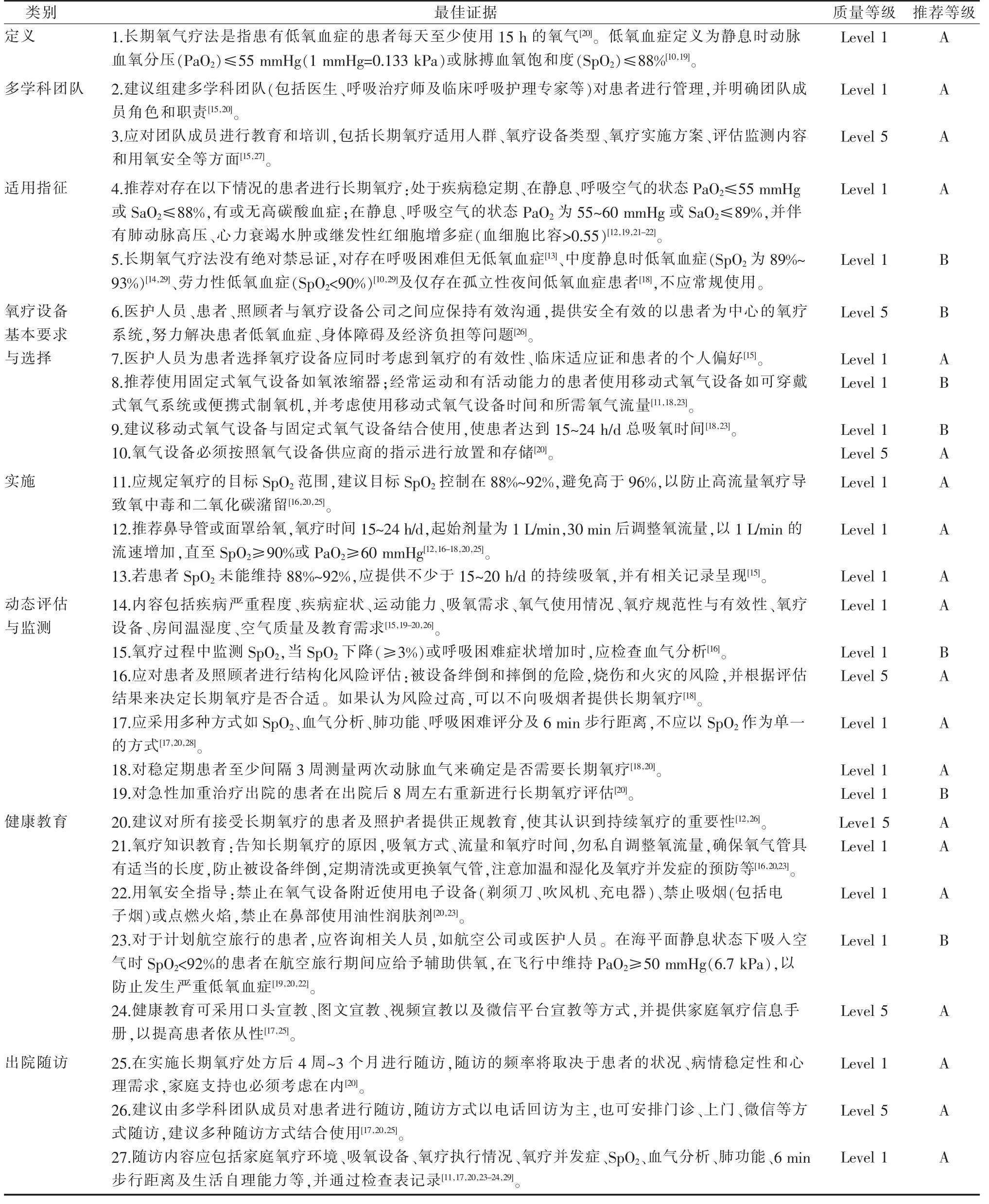
表3 COPD患者长期氧疗管理的最佳证据总结
3 证据分析
3.1 多学科合作,严格把握长期氧疗适用指征 长期氧疗是治疗伴有重度低氧血症COPD患者的主要手段,可提高患者的运动能力、认知功能和生活质量[2],但长期氧疗对存在呼吸困难但无低氧血症、中度静息时低氧血症,运动引起的低氧血症及仅存在夜间氧饱和度降低的COPD患者并没有明显的获益证据[10,13-14,18]。虽然COPD恶化期间的氧气治疗可能挽救生命,但过多的氧气输入则会适得其反。研究显示过度的辅助供氧可能造成组织损伤,包括气管支气管炎和弥漫性肺泡损伤,增加危重住院患者的死亡率[31]。因此,应成立以患者为中心的多学科团队,对患者进行全面的个性化评估,严格按适用指征进行人群筛选,以避免患者不必要的治疗和氧疗资源的浪费。
3.2 选择合适氧疗设备是有效氧疗的前提 医护人员应了解氧疗输送设备的类型和性能,综合考虑不同设备的益处及氧疗的有效性,使选择的设备与患者的需求和愿望正确匹配,以支持患者争取积极的生活方式。居家患者推荐使用固定式氧气设备如氧浓缩器,对于经常运动和有活动能力的患者,建议使用移动式氧气输送设备如可穿戴式氧气系统或便携式制氧机,以保证其出门在外移动。1项随机对照试验表明[32]:相比于空气,采用移动式氧气设备供氧可提高患者6 min步行距离,减轻呼吸困难症状,但缺乏关于患者使用移动式氧气设备供氧安全性的数据报道。因此,在为患者提供移动式氧疗设备时需由呼吸治疗师在移动过程中进行测试,以确保设备在患者活动时能充分供氧。建议患者移动式氧气设备与固定式氧气设备结合使用,以达到每日15~24 h总吸氧时间。
3.3 加强实施方案管理,规范长期氧疗 长期氧疗实施中明确了目标SpO2范围,详细阐述了吸氧方式、吸氧流量和吸氧时长,为患者制定个性化长期氧疗方案提供参考依据。通过遵循目标SpO2范围,可预防组织缺氧,同时尽可能减少氧疗的有害作用。长期氧疗处方推荐鼻导管或面罩给氧[25],吸氧时间至少15 h/d,可改善低氧COPD患者的存活率。但实际应用中存在绝大多数患者自行决定吸氧时间的长短的现象,仅少数患者吸氧时间达到15 h/d,且多数患者存在不能正确选择氧流量或私自调节氧流量的现象[33],较少的患者遵循指南的建议氧流量从1 L/min开始[16-17],在30 min后再以1 L/min的流速逐渐增加。因此,长期氧疗的规范性仍需进一步提升。关于氧疗时间,目前指南建议持续氧疗24 h/d可能效果更好[16,20],但缺乏足够的临床数据支持。Ahmadi等[34]针对长期氧疗吸氧时间开展了1项为期5年的前瞻性观察性研究,结果显示相比15 h/d的吸氧时间,24 h/d并没有减少患者的再入院率和病死率,患者的生存质量也无明显改善。且过长的氧疗时间限制患者活动,影响日常生活,导致社会孤立感。关于长期氧疗有效具体的氧疗时间,尚需开展更多大样本、高质量的随机对照试验进行验证。
3.4 动态评估与监测,确保用氧安全与疗效 指南建议对实施长期氧疗的患者进行评估和监测[16-18],以保障患者在长期氧疗期间的安全。证据中对评估与监测的内容、方式和时机均提出明确要求。通过正确全面的评估与监测,了解患者的整体健康状况,有无氧疗安全隐患,是否适合长期氧疗。另外,医护人员应意识到房间温度、湿度和空气质量对氧疗的影响,虽然具体的干预措施没有得到充分研究,但认识到保持合适稳定的温湿度、防止烟草烟雾和有害气体导致的空气污染对氧疗患者是非常重要的[35]。
3.5 规范系统的健康教育,提高患者依从性 长期氧疗一般由患者居家完成,脱离医护人员的监督指导,患者依从性变差[6],主要原因是患者及照顾者对长期氧疗知识及氧疗设备了解不足。McDonald等[21]指出,所有实施长期氧疗的患者及照顾者均应了解氧气设备的使用、维护和故障排除方法,接受氧疗知识和氧疗安全的培训教育,包括戒烟、防火和绊倒预防等。因此,医护人员对患者的健康教育尤为重要。常见的健康教育包括口头、图文、视频以及微信平台宣教等,建议综合考虑患者的具体情况,选取患者最易接受的形式,树立患者对氧疗的正确认识,改善用氧行为。对于大多数接受长期氧疗的患者而言,航空旅行是安全的,休息时氧饱和度>95%且步行6 min时SpO2>84%的患者在旅行时无需进一步评估[36],但并不能排除航空旅行时严重低氧血症的发生,建议计划航空旅行的患者做好相关咨询和防范。
3.6 加强出院随访,保障落实最佳氧疗方案 出院随访作为出院患者延伸服务的主要方式,可有效保证医护人员对患者长期氧疗行为干预的持续性,保证患者处于最佳的氧疗方案[6]。文中总结了出院随访频率、人员、方式和随访内容的相关证据。在随访频率、方式及随访人员上,不同的指南建议各异[16-17],对患者长期氧疗依从性也产生不同的影响。本次研究多为国外文献,国内在临床实践中应充分考虑各科室情况,结合科室自身特点,探索适用于我国的随访方案,为长期氧疗患者提供最佳的随访服务。
4 结论
本研究从临床需求出发,总结COPD患者长期氧疗管理的最佳证据,为临床实践标准提供循证依据。但本研究纳入的文献多为国外文献,医疗服务系统与国内存在地域及文化差异,纳入人群对长期氧疗的观念及态度不同,研究者对长期氧疗时长、随访时间等观点也不尽相同,建议证据应用时需结合本科室自身特点、现有环境及患者的意愿等综合分析,审慎运用于临床。
