内镜微创治疗对梗阻型轻症急性胆源性胰腺炎患者的治疗效果评价
2021-09-17孙佳欢谢敏李丛丛武悦崔培林
孙佳欢 谢敏 李丛丛 武悦 崔培林
急性胆源性胰腺炎(ABP)是最常见的急性胰腺炎(AP)类型,占AP发病人数的50%~70%,近年来其发病率呈上升趋势,可能与肥胖和胆结石的发病率增加有关[1]。约80%的ABP患者表现为轻度自限性疾病,约20%的ABP患者临床病程严重,可导致多器官系统衰竭,死亡率高达30%[2]。目前非梗阻型轻症急性胆源性胰腺炎(MABP)的早期治疗方式以保守治疗为主[3],而关于梗阻型MABP的治疗选择仍存在争议。本研究旨在探讨经内镜逆行性胰胆管造影术(ERCP)对梗阻型MABP的治疗效果,并探索合理的治疗策略。
对象与方法
1.对象:2013年7月~2019年7月我院收治的梗阻型MABP患者58例,其中男32例,女26例,年龄21~85岁,平均年龄(56.32±14.71)岁。纳入标准:(1)符合《中国急性胰腺炎诊治指南(2019,沈阳)》[4]中AP的诊断标准;(2)符合胆道梗阻的判定标准:①静脉血生化提示总胆红素(TBil)和直接胆红素水平持续升高;②影像学检查[腹部超声、计算机断层扫描(CT)、磁共振胰胆管成像(MRCP)或超声内镜(EUS)]结果提示胆总管结石或胆总管扩张≥1.0 cm;③胃肠减压无明显胆汁引出;(3)入院评估符合MABP的判定标准,即未见合并器官功能障碍的证据,无局部或全身并发症;急性生理与慢性健康评分(APACHEⅡ)评分<8分;Ranson评分<3分;修正CT严重指数(MCTSI)评分<4分。排除标准:(1)已明确诊断为其他病因所致ABP;(2)就诊于我院前有外院治疗经历;(3)伴急性化脓性胆管炎,入院24 h内行急诊ERCP;(4)合并其他严重疾病,干扰治疗效果评价;(5)妊娠或产褥期;(6)临床资料不完整。本研究经我院伦理委员会审核批准,患者均签署知情同意书。
2.方法
(1)保守治疗方法:所有患者入院后均给予常规内科保守治疗,包括:禁食水、液体复苏、维持水电解质及酸碱平衡、质子泵抑制剂抑酸、生长抑素抑酶、营养支持、必要时应用抗菌药物等,密切监测病情变化,合并其他系统器官功能不全者应及时给予器官支持,病情不稳定必要时转入重症监护病房加强生命监护及治疗。
(2)内镜治疗方法:术前完善血常规、血型、凝血功能、传染病等实验室检查。在保守治疗的基础上,行ERCP治疗。患者术前肌注盐酸山莨菪碱10 mg、哌替啶50 mg,左侧卧位。寻腔进镜经食道、胃至十二指肠降部,调整镜身角度,暴露十二指肠乳头,进行逆行性胆道插管,操作成功后缓慢注入碘伏醇造影剂,明确胆道是否存在结石、狭窄、乳头旁憩室等。ERCP检查见结石则行内镜下乳头括约肌切开术(EST)+鼻胆管引流(ENBD)+胆道取石术,未见结石则给予EST+ENBD。
(3)观察指标:根据住院期间治疗方式将患者分为保守治疗组(26例)和ERCP组(32例),比较两组实验室检查指标及临床疗效指标,包括平均住院日、腹痛缓解时间、白细胞计数、血淀粉酶、ALT、TBil降至正常的时间、治愈率及并发症发生率。
结 果
1.两组患者临床资料比较:两组患者临床资料比较差异均无统计学意义(P>0.05),见表1。保守治疗组有1例患者既往行ERCP治疗,ERCP组有1例患者既往行胆囊切除术+胆总管探查+取石+T管引流术。

表1 两组患者临床资料比较
2.两组患者临床疗效指标比较:保守治疗组的平均住院时间、腹痛缓解时间、实验室检查指标恢复时间均明显长于ERCP组(P<0.05),见表2。
表2 两组患者临床疗效指标比较(天,
3.两组患者治愈率及并发症发生率比较:两组均无死亡病例,两组治愈率比较差异无统计学意义(P>0.05)。保守治疗组中有8例患者发生并发症,其中麻痹性肠梗阻2例经禁食、甘油灌肠后好转,上消化道出血2例经禁食、抑酸、保护胃黏膜治疗后痊愈;ERCP组中1例患者反复尝试插管未成功,考虑其长期口服抗凝药物,未继续操作,后经保守治疗好转;ERCP组中有4例患者发生并发症,其中ERCP术后胆管炎1例经3代头孢抗感染治疗后痊愈,ERCP术后肺栓塞(PTE)1例经抗凝治疗后好转。两组并发症发生率比较差异无统计学意义(P>0.05)。
共有22例MABP患者在同次住院期间行腹腔镜胆囊切除术(LC),其中保守治疗组8例,ERCP组14例,术中胆道造影发现结石者行胆总管切开取石+T管引流。见表3。
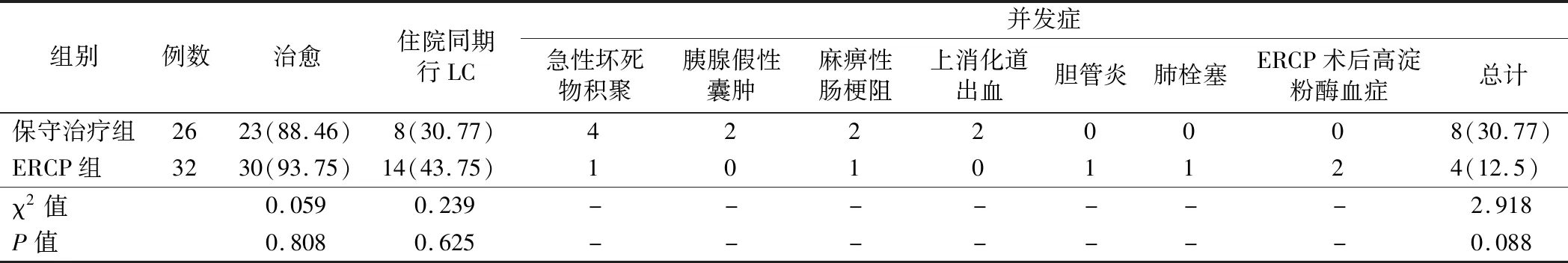
表3 两组患者治愈率及并发症发生率比较[例,(%)]
讨 论
ABP是胆系疾病相关AP的统称,作为一种潜在的致死性疾病,其病因多样,包括胆道结石、胆道感染、胆道蛔虫、肿瘤、Oddi括约肌痉挛等器质性及功能性病变,以胆石症最为多见。关于ABP的发病机制已有很多学说和理论,目前大多数学者认可胆石移动可能压迫胆道远端与胰管之间的隔膜,导致胰液流出受阻,也可能嵌顿在共同通道(Vater壶腹),胆汁流至胰管,这两种因素均可导致胰管压力增加,进而造成胰管损伤,胰蛋白酶原被不适当地激活,引起胰腺自身消化,促成AP的发生[5-7]。
内镜技术具有微创的优势,经历近几十年的发展和实践已成为ABP的早期干预方式。对于合并急性胆管炎的ABP患者,我们提倡在入院后24 h内行ERCP治疗[4,8]。此外,确定有无胆道梗阻亦是发病早期准确进行医疗决策的关键,胰腺损伤程度(间质水肿至坏死)与壶腹梗阻持续时间相关,梗阻解除与症状缓解相关,目前MRCP和EUS已被广泛应用于筛查高度可疑的胆总管结石。
关于梗阻型MABP的治疗方案选择,国内外多项研究尚未有一致结论。Oria等[9]进行的随机临床试验没有得出早期内镜干预与保守治疗相比更有益的结论。Burstow等[10]进行的Meta分析纳入了11项前瞻性随机对照试验,结果显示,早期接受ERCP+EST治疗的MABP患者与采取保守治疗方式的患者相比,死亡率差异有统计学意义,并发症有减少趋势,但差异无统计学意义。李刚等[11]对158例ABP患者进行回顾分析发现,与接受保守治疗患者比较,在发病48 h内接受内镜治疗的患者症状缓解和生化指标恢复时间均明显缩短,并发症发生率更低。2013年中国急性胰腺炎指南[12]提出,MABP患者住院期间均可行ERCP治疗。本研究未对ERCP治疗组明确划分手术具体时间,结果显示保守治疗组实验室指标恢复时间、平均住院日、腹痛缓解时间均明显长于ERCP组,两组患者的治愈率和并发症发生率比较差异均无统计学意义。
有研究发现,大多数ABP患者的胆石会自行排出至十二指肠,临床表现为自限性病程[13-14]。ERCP治疗是一种侵入性操作,并发症发生率为1.6%~15.7%[15],主要包括ERCP术后胰腺炎、胆管炎、胆囊炎、出血、穿孔、心肺事件等,远期影响主要体现在EST后Oddi括约肌的完整性被破坏,括约肌丧失功能导致肠胆反流、胰胆反流及因胆管内环境的改变而再发胆管结石等,对年轻患者影响较大,且可能需要重复ERCP治疗处理这些并发症。在本研究中,早期行ERCP治疗在提升治愈率方面未显示出明显优势。在并发症方面,保守治疗组患者以局部并发症为主;ERCP组则以ERCP术后并发症为主,其中1例胆管炎患者术后高热,未出现黄疸,给予3代头孢抗感染治疗后痊愈;1例术后PTE患者血流动力学稳定,考虑为低危PTE,给予抗凝治疗后好转。提示对于梗阻型MABP患者,应尽量避免ERCP,减少潜在的手术并发症。然而,MABP多为间质水肿性胰腺炎,若胆道梗阻持续时间较长亦可出现胰腺坏死,使病情向重症发展。综合考虑,我们认为梗阻型MABP患者入院后可先给予内科保守治疗,同时密切监测其生命体征、腹部症状、生化指标等,病情缓解期完善EUS或MRCP检查评估胆道情况,判断胆道梗阻是否自行改善,以指导是否进一步行ERCP+EST治疗,若病情呈进展趋势需及时按重症患者处理。
预防ABP复发是患者管理中的重要内容,ABP首次发作后采取保守治疗的患者发生复发性胆道事件的风险为2.5%~63.0%[16-17]。胆囊切除术是预防ABP最有效的治疗方法,不仅可降低ABP复发风险至1.0%~1.7%,还可以降低其他相关疾病的风险,如急性胆囊炎、胆管炎和胆总管结石。目前指南推荐MABP发作后在同次住院期间即行LC[4],规避等待手术期间复发的可能。本研究中,共有22例梗阻型MABP患者在同次住院期间完成LC治疗,其中保守治疗组8例,ERCP组14例。尽管LC是金标准治疗方式,但对于高龄及有多重合并症的患者往往有顾虑,随着预期寿命的延长和胆石症发病率的增加,对高危患者治疗方式选择的犹豫在临床上越来越常见。Garcia等[18]研究结果显示,EST可考虑作为ABP复发的预防手段,因此,临床医生需要针对患者的实际情况对ERCP+EST的获益和风险进行权衡,以期决策最佳治疗方案。
综上,早期使用内镜微创治疗可促进梗阻型MABP患者的临床指标恢复,但在减少并发症、提升治愈率方面无明显优势。ABP的早期治疗策略一直是学者争论和研究的热点,我们争取为每一位患者选取最适宜的治疗方式,避免不必要的侵入性干预,目前优化治疗方案仍依赖于更多大样本、前瞻性随机对照试验来探索。
