PDCA结合信息化创伤复苏时间轴管理的质量控制在严重创伤救治中的应用
2021-09-16步涨,徐峰
步 涨,徐 峰
0 引 言
随着社会及经济的发展,我国严重创伤的发生率正在逐年上升,其致死率与致残率较高,已成为36岁以下青壮年中最主要的死亡原因之一[1]。严重创伤患者病死存在时间相关性,在伤后1 h,1~6 h及1周后存在三个死亡高峰[2]。从有机会获救到出现不可逆的生理损伤发生之前存在约1 h的时间窗,临床上称之为“黄金一小时”[3]。然而目前国内缺乏创伤专科,严重创伤的救治并未形成标准化的流程或临床路径,在涉及多个专科及部门协同工作时往往衔接不畅[4-6],在抢救流程的关键节点形成“时间黑洞”,使得许多患者错失救治时间窗。
自20世纪60-70年代起,美国创伤中心的建立使得美国创伤相关疾病的死亡率及致残率大幅下降,也得到了欧美其他国家的效仿并取得了不错的效果。但是中美两国存在着基本国情及创伤疾病谱的差异,需要建立符合中国国情及地方特点的区域性创伤救治体系[7-8]。合理的创伤救治模式的本质优势是有效缩短救治等待时间,减少限速时间节点的“时间黑洞”,使救治流程得以优化,在这种理念指导下,使用PDCA结合信息化创伤复苏时间轴管理的质量控制系统,大大提升了创伤救治的效率。
1 PDCA循环管理方法
PDCA管理方法最初应用于工业领域的质量管理,近年来被广泛利用于医疗管理领域,在感染控制、医疗文书质量监控、器械消毒及供应、手术安全核查等相关领域中均有应用,该方法是全面质量管理所应遵循的科学程序,也是螺旋式提高管理质量的动态过程,具有普适性。因其被戴明宣传运用后获得普及,也被称为“戴明环”。PDCA循环包括计划(plan)、设计( design)、检查(check)和处理(act)4个环节[9]。苏州大学附属第一医院创伤中心为江苏省创伤质控单位,在实际运行遵循了PDCA管理原则,获得了一定的成果。
1.1计划阶段采用回顾性系统分析的方法,将建立创伤中心前影响严重创伤救治时间的重要因素列出。①院前与院内信息交换不通畅,院前急救无法将患者生命体征,受伤情况,严重程度有效告知院内抢救室及创伤相关科室,而院内也未能将抢救负荷反馈给院前,使得院内无法提前进行相关抢救措施的安排,甚至在某些情况下,受伤患者需要在院际间进行二次转运,因此延长了患者等待院内救治的时间。②CT检查在创伤的诊断与救治中具有重大价值[10],但是在实际执行CT检查时,如何正确评估患者病情及外出行CT检查时的风险,选择进行快速平扫或耗时更长的增强扫描,均可对CT检查的完成时间造成影响。③创伤患者需要建立人工气道的种类及时机非常具有挑战性,既往急诊外科及专科医师往往缺少相关培训,对气道管理的紧迫性及重要性重视不够,且缺少独立进行气管插管的技能,需要请麻醉科医师会诊后进行气管插管操作,这无疑会延长人工气道建立时间,而创伤患者可能因为出血导致气管内膜组织肿胀、水肿、软组织变形,进一步增加了人工气道建立的困难。④在创伤患者需要进行输血治疗时,交叉配血,血库用血不足均可能延长患者输血时间。⑤严重创伤患者往往是多发伤,涉及多个专科手术治疗,缺乏统一决策手术方案及先后次序的医师及团队,日间手术室择期手术较多,急诊创伤手术难以及时安排房间设备及手术人员。
1.2设计阶段针对计划阶段提出的问题,我院首先建立院前及院内信息化管理平台,使得在院前患者的个人信息及受伤情况能传入院内;并建立创伤患者数据库,同时抢救措施录入系统,以定期分析回溯;形成了实体化的创伤抢救团队并提供独立创伤复苏单元;采用射频识别(radio frequency identification,RFID)技术采集患者进出复苏室、CT室、创伤病房、ICU及手术室的具体时间,自动采集数据,生成每个严重创伤患者的时间轴[11]。
1.3检查阶段检查阶段的目的是为了确认实施的方案释放已经达到目标,需要有量化的数据对效果进行评价,并再次讨论改进的方案,我院每月进行急诊外科内质控会议,由科主任主持,将本月接诊的ISS≥16分的严重创伤患者进行回溯分析,评估时间轴每个节点所消耗的平均时间。并由接诊医师提出每个抢救环节所遇到的问题,并由团队成员讨论救治过程中的优点及不足,共同商讨并总结改善相关复苏流程。院内初步急诊复苏的理想时间应控制在患者在入抢救室后半小时之内,然后尽快转送到手术或创伤病房及ICU[12]。
1.4处理阶段将检查阶段提出的改进措施在实际工作中执行,对于广泛接受并行之有效的方法在复苏流程中予以更新,同时将上一个PDCA循环后仍存在的问题继续进入下一个PDCA循环进行再次评估及改进。只有如此往复循环开展持续质量改进,才能实现救治水平的不断提升[13]。
2 创伤复苏时间轴管理及质控
通过创伤PDCA质控发现,影响最终创伤复苏质量及时间的往往是几个关键节点,可单独作为质控指标存在[14],而提升这些指标则需要做到制订并执行标准化的流程细节。见图1。
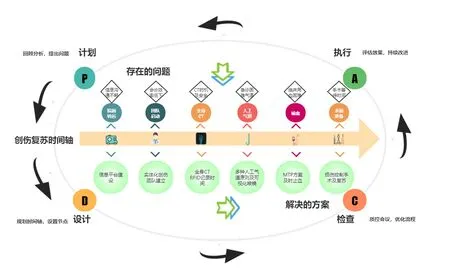
图1 PDCA循环及创伤复苏时间轴流程图
2.1院前转运时间院前转运时间是指经急救车辆转运的创伤患者从离开现场至到达急诊科的平均时间。同一创伤患者若经多次转运,需计算院前总时间。其影响因素与急救呼叫与分配的模式,城市交通基础建设及交通工具的选择,以及院前院内的衔接工作均有关。目前国内的创伤院前急救模式缺少完全的统一标准[15],各地结合自身情况建立了多种模式,提升了院前转运的效率[16-17]。
得益于近年移动信息技术的发展,建设院前院内统一的信息化管理平台,能使得区域急救资源调配合理化,患者的院前院内信息得到同步传输及共享,使得院前急救及远程会诊更加精细化从而进一步缩短院前转运的时间,并将病情评估及治疗干预提前[18]。
2.2团队启动时间团队启动时间是指严重创伤患者从到达急诊科至院内创伤团队启动的平均时间,其影响因素多为创伤团队的培训及组织情况,启动标准。
实体化的创伤团队应包括多急诊外科(创伤外科)、麻醉、骨科、放射等专科的医师,并由高年资急诊外科医师作为团队领导[19]。早期正确的启动团队可以缩短处理的时间,并减少不必要的团队激活所造成医疗资源的浪费,但启动团队的条件并无完全统一的标准,美国外科医师学会创伤委员会(American College of Surgeons Committee on Trauma,ACS-COT)[20]建议按照生理、解剖、损伤机制三方面要素,依据降阶梯原则形成三阶梯启动标准对创伤患者进行降序优先的判断,或仅按照生理、解剖两个部分的指标形成两阶梯启动标准。三阶梯与两阶梯的启动标准对团队启动时间,救治效率及患者获益的情况的孰优孰劣也并无定论。
ISS评分系统是基于解剖学的创伤评分系统,其分值高低与患者死亡率存在相关性,因此一般将ISS≥16分作为严重创伤的诊断标准[21]。但将ISS评分作为团队启动标准,存在一定的局限性,如某些创伤表现为隐匿性,初次评估时并不能容易发生漏诊,ISS评分低于实际外伤情况,且其并不能反应患者的生理指标,部分ISS<16分的创伤患者也需要团队进行支持[22]。因此也有人提出,可在ISS评分标准的基础上结合患者生理指标及需要进行的紧急处置措施来作为启动团队的标准以缩短启动团队的时间并提高准确性[23]。
2.3全身快速CT完成时间全身快速CT完成时间是指严重创伤患者到达急诊科至完成全身快速 CT 检查的平均时间。该指标反应了患者完成病情评估并初步明确诊断所需要的时间,严重创伤患者的初步的处置及复苏往往需要与评估同时进行。按照美国高级创伤生命支持ATLS原则[24]初步评估应按照ABCDE的顺序, 即气道(Airway)、呼吸(Breath)、循环(Circulation)意识及功能障碍(Disablity)、暴露(Exposure),未危及生命的则应用创伤评估法(CRAMS),即 循环(Circulation)、呼吸(Respiration)、腹部(Abdomen)、活动(Motor)和语言(Speech)进一步评估判断病情轻重,查体和辅助检查时推荐联合(CRASHPLAN),即心脏(Cardiac)、呼吸(Respiratory)、腹部(Abdomen)、脊柱(Spine)、头部(Head)、骨盆(Pelvis)、动脉(Arteries)、神经(Nerves)顺序行全身体格检查。快速而高效的初步评估无疑会将这段时间有效缩短。而对于初步评估及复苏后未能明确出现部位的失血性休克患者,则推荐立即采取进一步评估[25]。
尽管近年来超声在创伤评估中扮演了越来越重要的角色,快速全身CT检查的重要性仍不可被替代,尤其在胸腹部钝性损伤中,被视为诊断金标准[26]。缩短患者进行CT检查所需要的转运时间也十分重要,CT室靠近创伤复苏室已证明对严重创伤的存活率有显著的积极影响,而转运距离超过50m以上则会产生负面的效果[27]。外出CT检查时应评估患者是否经过复苏能暂时达到血流动力学稳定状态,并由创伤团队陪同随时应对突发状态。增强CT检查虽会稍增加外出及整体CT完成时间,但增强CT在诊断胸腹腔内钝性外伤造成的隐匿性出血仍具有明显优势[28],并且可能对早期识别生命体征尚未明显变化的失血性休克具有一定的帮助[30],因此欧洲指南也推荐全身CT应行头颈部的平扫及胸腹盆的增强[25]。
2.4人工气道建立时间人工气道建立时间是指明确需建立人工气道至完成此项操作的平均时间。气道管理在创伤评估应放在十分重要的地位,ATLS强调气道的评估与处置的优先级最高,创伤患者发生的任何病情变化,均应对患者的气道进行重新的评估。气道管理应采用阶梯管理方法,即按照创伤患者呼吸功能不全的程度以建立气道,采用不同侵入程度的支持手段如喉罩、气管插管、气管切开达到呼吸支持的目的[30]。
建立确定性人工气道的金标准仍是经口或经鼻的气管插管,创伤患者的插管难度较大,可视化喉镜对于困难气道的管理更具有优势,并能节约插管时间[31]。另外在条件受限,或确实存在罕见的困难气道时,应避免浪费时间在建立最佳或确定气道,采用简单方法建立非确定性的人工气道,以缩短人工气道建立时间[32]。
2.5输血时间输血时间是指从提出输血至护士开始执行输血的平均时间。2013年版 《严重创伤输血专家共识》定义了大量失血及大量输血的概念[33],并推荐在创伤大量失血时启动大量输血方案(massive transfusion protocol,MTP)。MTP不单是单纯恢复容量,还能提升患者的携氧能力和止血能力以避免缺氧及创伤性凝血病的发生。现行的MTP主要由止血复苏同时早期输血、持续输血预测和实验室支持三部分组成[34]。而如何正确且快速的启动MTP方案则成为缩短输血时间的关键因素,如果MTP错误的启动,在中国国情下不单单会带来大量输血相关风险,也会浪费宝贵的血资源。MTP的启动不能仅依赖单纯的生命体征指标[35],有研究报道了一些MTP方案启动的预测评分方法,如TASH评分法、McLaughlin评分法、ABC评分法、PWH评分法和TICCS评分法等,但很难单纯评价哪一种评分法更加准确,对提升输血效率贡献更大,或更适合与中国国情[36-37]。而对于60岁以上老人,全身功能开始减退,以上评分系统准确性都有所下降[38],对于启动MTP的评估需更加的谨慎。
2.6术前准备时间术前准备时间是指严重创伤患者到达急诊科时间至手术正式开始的平均时间。手术或选择性血管栓塞和出血时间的控制是降低病死率的关键点,就地开展损伤控制性手术(damage control surgery,DCS)而非再次转运至手术室是最节约术前准备时间方法,这就需要在硬件准备阶段设置专门独立的创伤复苏室,并组建完整的创伤救治团队。另外随着损伤控制性复苏(damage control resuscitation,DCR)概念的进一步推广及运用,应注意DCS应作为DCR的一个重要组成部分进行使用,而同为DCR理念的时间限制性的可允许性低血压、大量输血方案和氨甲环酸的使用应与DCR置于同样重要的地位,不可只单纯重视DCS的作用而忽视其他复苏手段[25]。而当患者虽遭遇严重创伤,但血流动力血稳定且未出现酸中毒,低体温或血凝障碍时,应避免片面追求缩短术前时间而仅仅行DCS,应转运至手术室行初步的确定性手术,否则可能引起感染和再出血等并发症的发生率升高,甚至对患者预后造成不良影响[39]。
3 结语及展望
总体来说,我国的严重创伤救治水平较成熟发达国家仍具有差距。随着我国经济及社会的发展带来的创伤病例上涨,不断提升严重创伤救治水平也成为当务之急。通过社会对创伤相关疾病关注程度的加强,创伤复苏单元及设备的建设,医疗资源的配置及创伤急救人员的培训,建立多学科的联合救治机制及流程,并选择合理的质控方案以促进持续不断的质量改进,是综合提升严重创伤救治水平切实可行的途径。
