胎盘早剥超声检查声像图特点及诊断效果分析
2021-09-15张健
张 健
(德州市人民医院超声科 山东 德州 253045)
胎盘早剥是指在胎儿分娩前,正常位置的胎盘从子宫壁剥离。诱发胎盘早剥的原因主要是机械性外伤、血管病变、胎膜早破及子宫静脉压增高等。相关统计资料显示[1],孕妇产次、年龄与发生胎盘早剥的概率呈正相关。轻型剥脱面积通常会在1/3以下,以外出血为主,分娩期较多见,阴道流血为主要临床症状。重型剥脱面积通常会在1/3以上,以内出血为主,阴道无流血或伴少量流血,同时伴较严重的胎盘水肿,突发持续性腰酸、腰痛或腹痛为突出临床症状。超声是目前最便捷、最常用的检查手段,对此,本次试验进行了深入研究,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年1月—2020年12月本院收治的118例胎盘早剥患者为研究对象。患者年龄22~42岁,平均年龄为(32.08±5.26)岁;体质量指数(BMI)21~33kg/m2,平均BMI为(25.17±3.16)kg/m2;孕次1~5次,平均孕次(3.04±1.52)次;孕周21~41周,平均孕周(35.71±4.13)周;初产妇与经产妇的比例为71:47;有无剖宫产史的比例为43:75;临床表现为77例患者伴多量阴道出血及轻度腹痛,41例伴少量阴道出血及剧烈腹痛。纳入标准:所有患者均经胎盘病理诊断确诊;所有产妇均伴有严重程度不一的腹痛、阴道流血、子宫压痛、子宫强直性收缩、胎心率减缓等症状。排除标准:合并呼吸功能不全者;伴严重心脑血管疾病者;合并重要脏器实质性组织损伤者;伴恶性肿瘤者。
1.2 方法
所有患者均接受GE-E8型彩色多普勒超声诊断仪检查,孕妇保持常规平卧位进行检查,若存在严重不适者可选择稍左侧卧位。调整超声探头频率为3.5 MHz~5.0 MHz,对胎儿及附属物进行常规探查,包括胎位、胎儿大小、胎心活动、胎先露、羊水量及胎儿解剖结构等,对胎盘形态、位置、厚度、胎盘胎儿面及母体面、子宫壁等进行重点观察,对胎盘内血流信号进行检测,对存在异常回声的部位则进一步仔细探查血流情况、胎盘出血量及血肿范围。对脐动脉血流进行仔细观察,计算胎儿S/D比值及RI值。由2位影像诊断医师通过双盲法阅片,鉴别诊断胎盘早剥类型及位置。
1.3 诊断标准
多普勒超声诊断标准[2]:①存在胎盘子宫壁剥离或胎盘后血肿征象、异常回声,胎盘剥离初期可见子宫壁与胎盘不规则暗性液区,伴条带状回声、斑点状高回声或杂乱回声;②胎盘剥离晚期血肿液化、出血停止,内回声消失,血肿机化后呈现不均质高回声团。
1.4 观察指标
所有产妇均接受胎盘病理检查确诊,计算超声诊断不同类型及位置胎盘早剥的符合率并比较超声诊断与病理检查结果的一致性;计算超声诊断不同类型及位置胎盘早剥的灵敏度,分析其诊断效能。
1.5 统计学方法
采用SPSS 21.0统计学软件进行数据处理,计量资料采用(±s)描述,组间比较行t检验;计数资料通过率(%)描述,组间比较行χ2检验,P<0.05时差异有统计学意义。
2 结果
2.1 不同类型及位置胎盘早剥的声像图特点分析
(1)胎盘增厚:占比10.17%(12/118),厚度49~91 mm,平均厚度为(63.64±15.79)mm;(2)胎盘后方血肿:占比11.02%(13/118),在子宫壁与胎盘之间存在边缘不清晰、形态不规则的低回声、中回声或中低混合回声团块,血肿直径50~107 mm,平均直径为(64.38±13.05)mm;(3)胎盘边缘血肿:占比11.86%(14/118),胎盘边缘呈现中回声团块或局限性低回声,血肿直径41~103 mm,平均直径为(61.26±22.47)mm;(4)羊水内呈现不规则、中低回声混合团块3例,占比2.54%;(5)胎盘内存在异常血流信号15例,占比12.71%,未剥离处显示血流正常,剥离处血流消失或减少。
2.2 超声诊断不同类型及位置胎盘早剥的符合率
118例胎盘早剥患者经病理诊断确定为轻型的98例,重型20例;胎盘早剥位置在前壁、后壁、侧壁的例数分别为54例、52例、12例。超声诊断轻、重型胎盘早剥的符合率分别为97.96%、95.00%;超声诊断前壁、后壁、侧壁胎盘早剥的符合率分别为98.15%、98.08%、91.67%,与胎盘病理诊断结果差异不具统计学意义(P>0.05)。详见表1、表2。
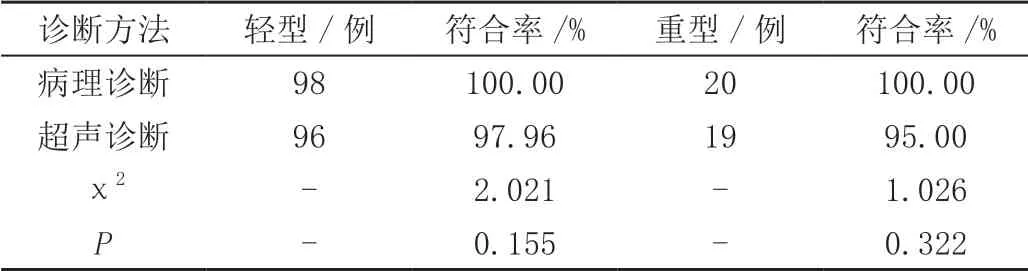
表1 超声诊断不同类型胎盘早剥的符合率
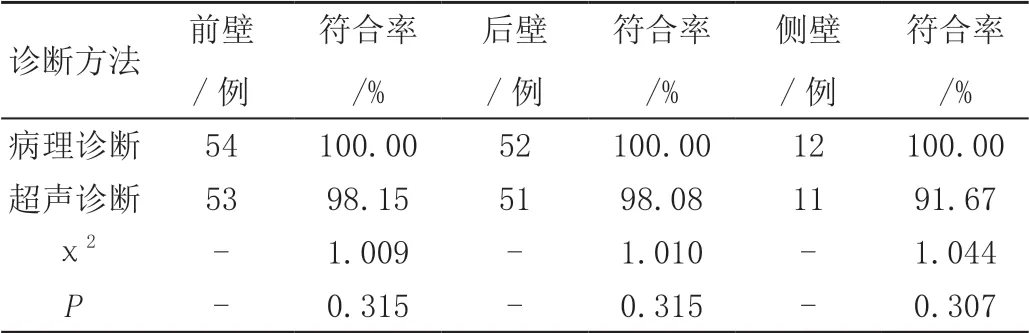
表2 超声诊断不同位置胎盘早剥的符合率
2.3 超声诊断不同类型及位置胎盘早剥的灵敏度
超声诊断轻、重型胎盘早剥的灵敏度分别为97.96%(96/98)、95.00%(19/20),超声诊断前壁、后壁、侧壁胎盘早剥的灵敏度分别为95.15%(53/54)、98.08%(51/52)、91.67%(11/12),诊断效能均较高。
3 讨论
临床普遍认为[3],妊娠20周后的产妇特别是伴慢性肾病、高血压、摔倒等高风险因素的产妇,在出现胎盘早剥相应临床体征后,不管是否合并有腹痛症状,在将其他原因致阴道流血的可能性排除后,要高度怀疑胎盘早剥。诱发胎盘早剥的影响因素也相对复杂,主要有以下几方面:(1)外伤特别是腹部遭受钝性创伤后,会因子宫突然收缩或拉伸而发生胎盘早剥;(2)妊娠期高血压疾病也与胎盘早剥的发生密不可分,特别是合并慢性高血压、重度子痫前期、全身血管病变或慢性肾病的产妇,会增加底蜕膜螺旋小动脉发生硬化或者痉挛的风险,远端毛细血管会随之破裂出血或变性坏死,进而血液会在胎盘与底蜕膜间形成血肿,最终导致子宫壁与胎盘出现分离[4];(3)宫腔内压力骤减会引起子宫骤然收缩,子宫壁与胎盘之间随之出现错位而导致胎盘剥离。
胎盘早剥产妇突出的病理性改变即为底蜕膜出血,进而出现血肿,致使此处胎盘由子宫壁逐渐剥离,若胎盘剥离面积较小,血液会较快吸收凝固,临床表现为轻微症状或无症状。如果剥离面积进一步扩大,出血量也会随之增加,逐渐形成较严重的胎盘后血肿,此时血液有可能会冲开胎膜及胎盘边缘经宫颈管自阴道流出,即为显性剥离。如果胎膜与胎盘边缘未与子宫壁发生剥离,或胎头入盆后对胎盘下缘产生压迫,导致血液汇聚在子宫壁与胎盘间无法流出,因此无阴道流血征象,即为隐性剥离[5]。超声是诊断胎盘早剥的有效途径之一,可对胎盘早剥血肿大小及剥离面积进行早期判断,并明确胎盘早剥类型及位置,评估其严重程度。
综上所述,超声诊断胎盘早剥可呈现出较为明显的声像图特征,在诊断不同类型及位置胎盘早剥上的准确性、灵敏度均较高,与胎盘病理诊断具有较好一致性。
