DR平片、CT与MRI在脊柱骨折诊断中的应用价值
2021-09-14李明亮刘忠岐
李明亮 刘忠岐
脊柱骨折为骨科常见疾病,多由暴力性外伤所引发,临床多表现为脊柱强烈疼痛,患者无法正常站立和生活。由于受到自身脊柱生理结构特殊性影响,使得脊柱骨折手术方式较为复杂,若并未采取有效治疗方式不仅可威胁患者生活质量,也会危及生命健康。为提升疾病治疗效果,尽早选取有效诊断方式,分析疾病类型,为手术治疗提供指导,有效提升疾病诊断有效性、安全性便十分重要。常规性诊断时以X线、MRI以及CT诊断为主,各种诊断方式均有自身优势,可有效显示患者骨折位置和损伤程度,但采用何种诊断方式提升总体诊断效果却并无深入论述[1]。本次研究选取医院收治的脊柱骨折患者为研究对象,分析CT诊断、X线平片、MRI诊断三种不同诊断方式下疾病诊断准确度,结果如下。
1 资料和方法
1.1 一般资料
选取2018年3月—2019年10月医院收治的66例脊柱骨折患者,男46例,女20例,年龄19~65岁,平均年龄(41.35±5.30)岁,致伤原因:摔伤12例、交通事故伤19例、高处坠落23例、砸伤12例。各种损伤类型:脊髓损伤22例、神经根损伤11例、椎间盘损伤16例、椎体压缩损伤17例。纳入标准:(1)患者均进行DR平片、CT与MRI等诊断;(2)患者诊断前并未接受其他方式治疗;(3)患者病历数据完整;排除标准:(1)合并严重脏器疾病患者;(2)存在先天骨骼畸形患者;(3)严重精神系统疾病患者。
1.2 方法
DR平片检查:主要使用GE公司生产的Definium 6000数字化医用X射线摄影系统,本次研究主要方式为对患者脊柱骨折位置予以正位、侧位摄片,同时也可采用复杂骨折加照双侧斜位摄片[2]。
CT诊断时主要采用螺旋CT进行诊断[3]。本次研究主要采用GE64排螺旋CT机、西门子128层螺旋CT进行诊断,叮嘱患者取仰卧位,主要对脊柱骨折位置进行平扫,扫描平面需确保和患者椎体之间保持垂直状态,电流也需控制为200 mAs,电压则为120 kV,扫描层距和层厚均为5 mm,螺距为1.0 mm进行横断面扫描,矩阵则为520×520。患者具体性扫描时间间隔为0.5 s。
MRI检测时:采用GE TWinspeed1.5T核磁共振成像系统进行检查,患者自身取仰卧位,脊柱骨折位置主要进行T2WI、T2WI压脂、T2WI横断面和T1WI矢状面扫描[4]。
1.3 观察指标
本次研究过程中对于所有螺旋CT、MRI以及DR平片检查时主要由我院资深影像学工作人员3名进行诊断,由3名研究人员进行深度协商之后给出具体结论。(1)对比三种不同检测方式下患者疾病诊断准确度。(2)手术结果作为疾病诊断“金标准”,对比三种检测方式下脊柱骨折患者椎体压缩损伤、椎间盘损伤、脊髓损伤、神经根损伤检出率。
1.4 统计学方法
用SPSS 23.0处理数据,计数资料表示为(n,%),采用χ2检验,计量资料表示为(±s),采用t检验,P<0.05代表差异有统计学意义。
2 结果
2.1 三种检查方法的影像学表现
CT检查结果为椎体、椎体后柱受累,椎体中骨折片突入而导致椎管狭窄,硬膜囊受压,而出现移位,周围脂肪层消失,神经根受损而导致水肿,放射DR平片检查结果显示为椎体前后壁受压变扁,左右椎体膨隆,椎弓根间距加宽;见图1。

图1 椎体骨折和骨碎片清晰可见
MRI检查结果:脊髓内异常,神经根受压,韧带损伤,棘突韧带与后纵韧带损伤。见图2。
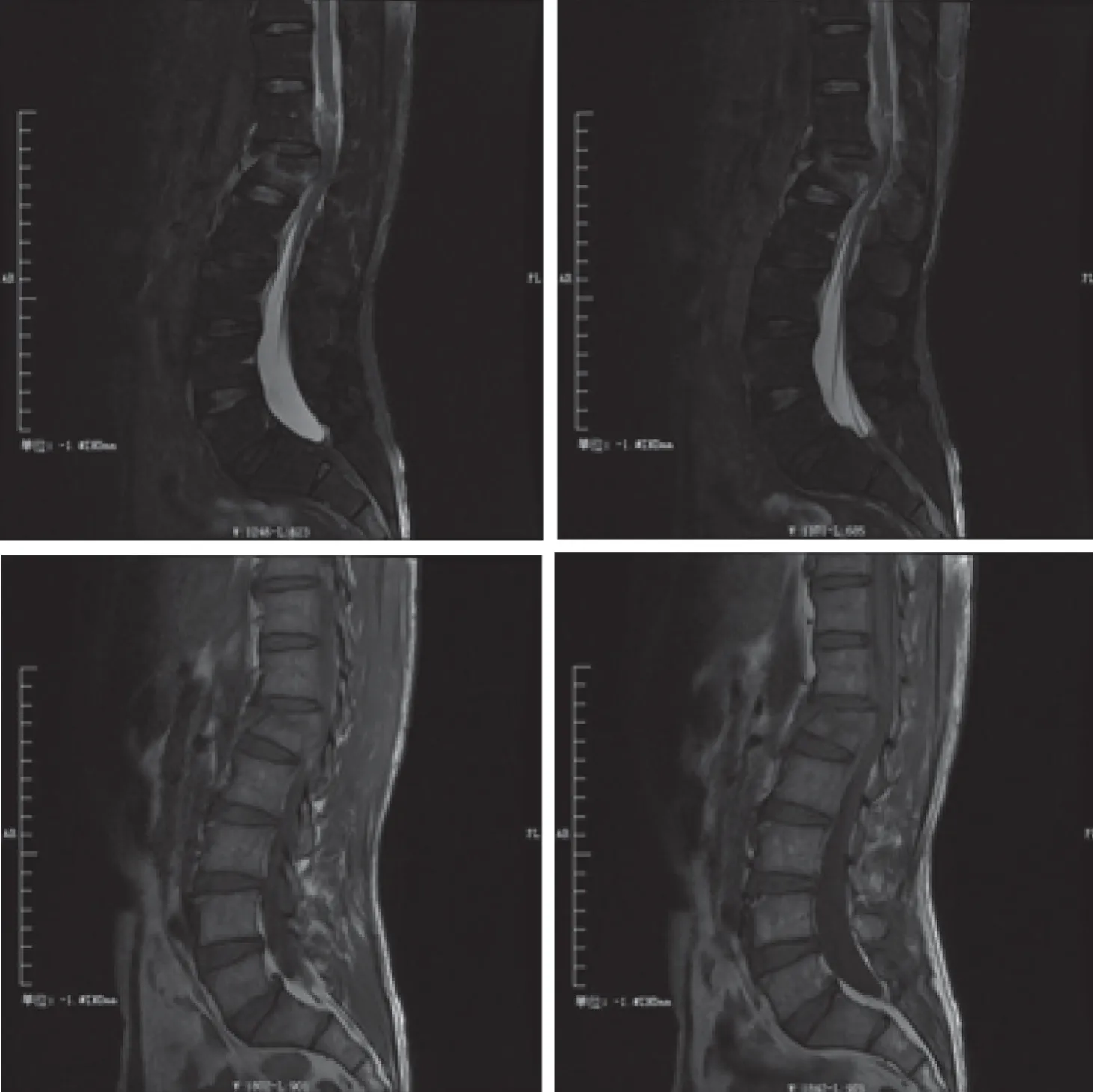
图2 椎前软组织、脊髓水肿
针对脊柱压缩骨折,CT检查显示为:骨小梁密度与椎体密度不变化,无明显骨折线,于矢状位重组图像中检查显示椎体变扁且为楔形,椎体附件骨折与椎体小关节处明显脱位;放射DR平片检查显示椎体压缩为楔形,前缘短,无清晰骨折线,而且显示为不规则的致密带。
MRI检查结果显示:椎体内显影均匀明显,椎体与椎体后部信号强化,但呈现不均匀强化。且椎前软组织水肿清晰可辨。
2.2 对比三种检测方式准确度
手术诊断结果:脊髓损伤22例、神经根损伤11例、椎间盘损伤16例、椎体压缩损伤17例,66例患者均出现脊柱骨折。
DR平片:准确度47例71.21%、误诊率11例16.67%、漏诊率8例12.12%;螺旋CT:准确度59例89.39%、误诊率4例6.06%、漏诊率3例4.55%;MRI诊断:准确度65例98.48%、误诊率1例1.52%、漏诊率0例0%。
三种不同检测方式准确度,差异有统计学意义(χ2=21.614,P<0.05);MRI诊断和CT诊断准确度高于DR平片,差异有统计学意义(χ2=19.903、6.897,P<0.05);MRI准确度高于螺旋CT诊断,差异有统计学意义(χ2=4.790,P<0.05)。
2.3 对比各种诊断方式损伤
各种检查方式脊髓损伤和椎体压缩损伤以及椎间盘损伤等检出率有较大差异,差异有统计学意义(χ2=6.325、5.245、5.687、5.124,P<0.05)。如表1。
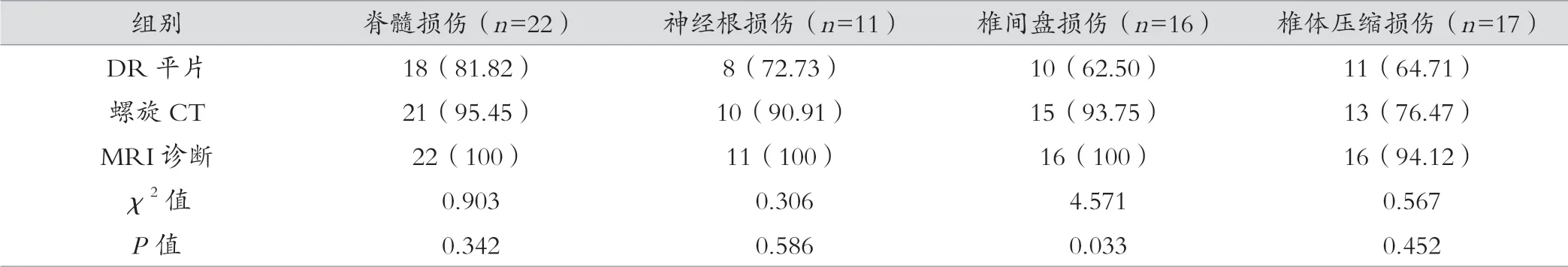
表1 对比各诊断方式效果 [例(%)]
3 讨论
脊柱为腰、颈椎、胸椎组成的人体中轴骨。脊柱骨折患者主要原因为受到垂直方向压力或不同程度屈曲、旋转力作用下所引发的脊柱损伤,临床患者常会出现肌肉乏力、麻痹失去知觉,伤情较轻,可通过手术治疗得到恢复,但严重脊柱骨折则会引发神经压迫,进而使得患者出现功能障碍,出现致残问题[5-6]。为有效治疗疾病,便需指导患者采用合适诊断方式。
DR平片诊断为所有脊柱骨折疾病诊断基础,DR平片照射野范围广,也具有多角度的特点,医师可有效观察脊柱正侧斜位,同时在跳跃骨折、多椎体连线连续上观察也有显著优势,可宏观性观察脊柱畸形和滑脱。但对于矢状方面和垂直方向则会出现漏诊,同时也会受到不同方向压缩骨折影响。CT诊断时对于细微骨折显著优于X线诊断[7-9]。多数脊柱外伤患者均需接受CT检查,通过此种方式观察损伤范围和骨折对椎管脊髓影响。且CT诊断时也可严格区分压缩骨折和爆裂骨折不同类型。但对于脊柱成角畸形时诊断符合率低于X线片,因此会出现漏诊。MRI诊断时可有效进行矢状位、轴位成像,因此可有效提升椎体整体性,进而可辨认轻微骨质变化所引发的隐匿性骨折及骨挫伤。MRI诊断相比于其他诊断方式可更为准确观察椎间盘损伤及突出压迫脊髓情况,也可通过异常信号分析判定受伤状况。对本次研究结果进行分析时发现,MRI 诊断进行诊断时准确度更高,其次为螺旋 CT ,此种结果和MRI 诊断在进行诊断时可全方位拍摄患者骨折位置有关。同时对不同类型疾病诊断符合率进行分析时发现,各种类型疾病均得到有效诊断。对比其他学者研究结果,多数分析认为三种诊断方式均有良好效果[10-12]。
综上所述,三种不同影像学方式可有效实现互补,可有效了解患者神经受损检查,进而判定疾病严重状况。因此可知进行疾病诊断时可采用三种不同方式进行全方位评估、诊断。
