永存三叉动脉的MRA表现及其临床意义
2021-09-14黄德尤黄莉娜周柳平李岳勇罗起胜
黄德尤 黄莉娜 周柳平 李岳勇 罗起胜 李 滢
1.右江民族医学院附属医院放射科,广西百色 533000;2.右江民族医学院附属医院介入科,广西百色 533000;3.右江民族医学院附属医院神经外科,广西百色 533000;4.湖南省常德市第一人民医院影像科,湖南常德 415003
永存三叉动脉(persistent trigeminal artery,PTA)是永存于颈内动脉与基底动脉间的一种胚胎遗留异常吻合血管,是成年人最常见的胚胎性持续性颈内动脉和基底动脉异常吻合血管之一,又称为原始三叉动脉、持久性三叉动脉等,属于相对罕见的脑血管变异[1]。国外文献报道大样本血管造影结果显示,典型的永存三叉动脉发生率为0.1%~0.6%[2]。国内对于此常见颅内动脉血管的发育异常却少有报道及回顾性分析研究。磁共振血管成像(MRA)由于其无电离辐射危害、无创伤而且不需要注射对比剂的优点,目前已成为PTA的首选影像学检查技术。本研究回顾性分析我院诊断的15例PTA的MRA表现及其各类分型,探讨其临床意义。
1 资料与方法
1.1 一般资料
收集整理2015年1月至2019年12月右江民族医学院附属医院MRA检查者,回顾性分析15例PTA患资料。本组15例PTA患者中,男8例,女7例,年龄54~85岁。患者主要以头晕、头痛等临床症状就诊,初步临床诊断多考虑为脑血管疾病。纳入标准:①具有完整的临床及影像学资料;②患者初步临床考虑为脑血管疾病;③意识清晰,能配合进行磁共振扫描。排除标准:①患者意识不清,不能配合磁共振扫描;②具有磁共振扫描的禁忌证,如幽闭恐惧、金属异物等。
1.2 MRA检查方法
所有患者均采用GE 3.0T Discoveyry MR750W超导静音磁共振扫描仪。采用头部8通道相控阵线圈,扫描范围自枕骨大孔至胼胝体体部上缘1.5 cm。头颅MRA采用三维时间飞跃 法(3D-TOF)成 像 法。扫 描 参 数 为:TR/TE=20 ms/3.4 ms,FOV为22 cm×19.4 cm,翻转角20°,层厚/间隔=1.0 mm/0.5 mm,矩阵为512×192,扫描层数172。
1.3 图像处理及分析方法
采用GE后处理工作站(Advantage Windows4.6)由2名从事中枢神经系统影像诊断的(副/主任)医师对MRA原始图像进行后处理,并用双盲法对原重建得到的多角度旋转MRA图像进行分析并复审。根据Saltzman分型标准,将15例PTA患者进行分型,对患者的年龄、性别和位置差异进行比较分析。
根据PTA的影像学表现及循环特点,按照Saltzman[3]的分型标准将其分为三型:SaltzmanⅠ型,又称之为胚胎性PTA,PTA连接于小脑上动脉(superior cerebell arartery,SCA)和小脑前下动脉(anterior inferior cerebell arartery,AICA)之 间 的 基 底 动 脉(basil arartery,BA)。PTA吻 合 点 下 方BA通 常 发 育 不良,伴有后交通动脉(posteriorcommunicatingartery,PcomA)缺如或发育不良;SaltzmanⅡ型,即成人型PTA,PTA与BA的连接点亦位于SCA和AICA之间,但PcomA供应PCA。双侧SCA由PTA供应,PTA吻合点下方BA发育正常;SaltzmanⅢ型是PTA的变异(PTAvariants,PTAV),PTA连接到小脑动脉。再根据PTA止于小脑上动脉(SCA)、小脑前下动脉(AICA)、小脑后下动脉(posterior inferior cerebell arartery,PICA)、大脑后动脉(posterior cerebral artery,PCA)、分支状无吻合分为a、b、c、d、e五个亚型。PTAV的三种表现即对应Ⅲ a、Ⅲ b、Ⅲ c、Ⅲ d、Ⅲe各亚型[4]。
1.4 统计学方法
采用SPSS 20.0统计学软件进行统计学分析,计量资料采用(±s)表示,组间比较采用t检验(正态分布资料),计数资料采用[n(%)]表示,组间比较采用四格表χ2检验,P<0.05为差异有统计学意义。
2 结果
本研究共发现PTA 15例(其中PTAV 6例),PTA发生率为0.35%(15/4321)。本组资料中男8例,占53.33%,发生率0.36%(8/2212);女7例,占46.67%,女性发生率为0.33%(7/2109)。男女性别发病率比较,差异无统计学意义(P>0.05),见表1。本组资料患者年龄54~85岁,平均(69.5±12.1)岁。

表1 男女不同性别间PTA发病率比较[n(%)]
在15例PTA中,发生于左侧6例(40.00%),右侧9例(60.00%)。PTA起源于颈内动脉海绵窦段后膝部5例(33.33%),起自海绵窦段垂直部10例(66.67%)。PTA与BA吻合9例,与AICA吻合3例;与大脑后动脉的P1段起始部吻合1例;止于PICA 1例;而分枝状无吻合1例。PTA外侧走行14例(93.33%),内侧走行1例(6.67%)。9例PTA与椎基底动脉系统中BA吻合的MRA,吻合口上方BA发育正常8例(88.89%),发育不良1例(11.11%);吻合口下方基底动脉(BA)和椎动脉(VA)发育正常4例(44.44%);吻合口下方BA、VA发育不良5例(55.56%)。
观察MRA图像的血管分布及采集图像上的血管走行,按Saltzman标准PTA可分为三型:其中Saltzman Ⅰ型5例(33.33%),Saltzman Ⅱ型4例(26.67%),Saltzman Ⅲ型6例(40.00%)。见图1~4。

图1 Saltzman Ⅰ型,箭示PTA。MRAMIP图像显示PTA自左侧颈内动脉发出与基底动脉吻合,PTA吻合点下方基底动脉缺如
合并双侧胚胎型大脑后动脉2例、同侧胚胎性大脑后动脉1例。PTA伴发脑梗死及脑缺血、单侧大脑中动脉闭塞共5例,其中单侧大脑中动脉闭塞l例。合并PTA同侧的三叉神经痛1例。有高血压病史6例,有头晕、头痛症状8例。

图2 Saltzman Ⅰ型,箭示PTA。MRAMIP图像显示PTA起自右侧颈内动脉与基底动脉吻合,PTA吻合点下方基底动脉发育不良
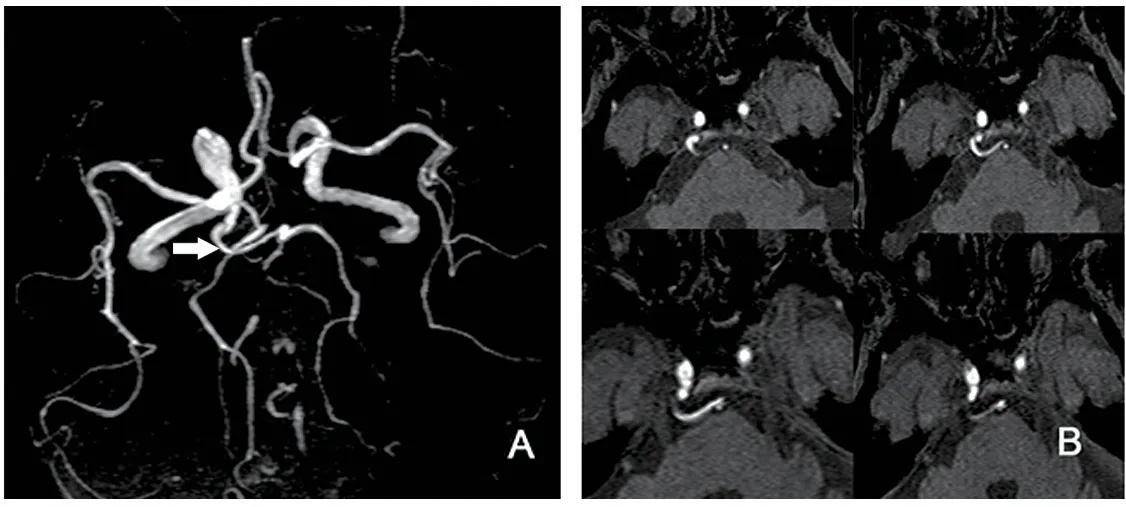
图3 Saltzman Ⅱ型,箭示PTA。MRAMIP图像及轴位采集像显示PTA起自右侧颈内动脉与基底动脉吻合,PTA吻合点下方基底动脉发育正常

图4 Saltzman Ⅲe型,箭示PTA。PTA起自右侧颈内动脉,且未与基底动脉相吻合,止于大脑后动脉
3 讨论
3.1 PTA的发生机制
在人类胚胎早期,胚胎颈内动脉与成对背侧纵神经动脉(椎-基底动脉系统前体)间存在4条胚胎性吻合血管,从头侧到尾侧依次为三叉动脉、耳动脉、舌下动脉和寰前节间动脉[4]。随着后交通动脉开始发育,内听动脉、舌下动脉和三叉动脉依次开始退化,两条背侧纵神经动脉向中线靠拢吻合成一条基底动脉。正常情况下,颈内-椎基底动脉间的胚胎性吻合血管到胚胎14 mm均应完全闭塞、消失,其功能完全由后交通动脉和椎基底动脉所替代,使颈内动脉与椎基底动脉成为两个相对独立的供血系统[5]。当发育异常时,上述原始动脉可持续存在至成人,便形成颈内动脉和椎基底动脉之间持续存在的胚胎血管。其中以永存三叉动脉最为常见(约占85%~87%)[6]。国外文献报道[2]成人在MRA或DSA检查中,PTA的发生率为0.1%~0.6%。DSA为有创检查,费用高,样本量不大且样本的选择范围有限。MRA作为一种无创的、不用注射对比剂的检查方法,逐渐成为神经系统血管疾病首选的脑血管筛查性检查方式。本研究运用3D-TOFMRA方法得到PTA患病率为0.35%,在国外文献报道的范围之内。男女性别间发病率比较采用χ2检验,差异无统计学意义(P>0.05),提示本组数据男女患病率无明显差异。PTA多为单侧,右侧多于左侧,双侧发生者未见。
3.2 PTA的分类
PTA通常起自于颈内动脉海绵窦段的后膝部,根据其走行分为外侧型和内侧型,以外侧型为主[7]。外侧型起自于颈内动脉海绵窦段后外侧壁,在后床突附近入海绵窦内紧贴内侧的蝶窦侧壁,绕过鞍背向后上前行,在岩床韧带下与基底动脉吻合。该型与穿经海绵窦的动眼神经、滑车神经、三叉神经和展神经关系密切。内侧型又称中央型或鞍内型,起自于颈内动脉海绵窦段后内侧壁,经过蝶鞍内三叉动脉沟,穿过斜坡与基底动脉中上部吻合[8]。
PTA一般吻合于BA主干的远端1/3,相当于AICA与SCA之间的BA上,而吻合于AICA之下的BA罕见,此次研究发现的9例与BA吻合的PTA,都吻合于AICA与SCA之间的BA上。6例未与BA吻合,除2例VA的V4段发育不良,其余4例BA、VA均发育正常。Saltzman以影像学特征及其循环特征将PTA分为3型,Ⅰ型:PTA连接于SCA和AICA间 的BA。双 侧SCA和PCA由PTA供血,伴PTA吻合点下方BA发育不良,双侧PcomA不全或消失,由PTA供应PCA和SCA的供血区;SaltzmanⅡ型,PTA与BA的连接点亦位于SCA和AICA之间。双侧AICA由PTA供血,同侧PCA由PcomA供血,PTA吻合点下方BA发育正常,相对于Ⅰ型PTA仅供应SCA供血区;Saltzman Ⅲ型是PTA的变异(PTAV),PTA连接到小脑动脉。根据PTA止于SCA、AICA、PICA、PCA、分支状无吻合分为a、b、c、d、e五个亚型,其中以Ⅲc这一亚型为主。近年来关于PTA的报道发现,PTAV的发生率超过了经典的PTA的发生率。国外文献报道其发生率为0.18%~0.76%[9]。本研究观察分析的15例PTA中,9例属于经典的Saltzman分型即Ⅰ、Ⅱ型,6例属于PTAV(Ⅲ型),其中PTAV的发生率低于经典的Saltzman分型。究其原因可能与本研究的样本数量有限有关,再者本研究中样本的选择多为有临床症状的患者。
3.3 PTA的临床意义
PTA是成人最常见的永久性颈内动脉和椎-基底动脉异常吻合,PTA这一脑血管变异可合并颈内动脉或基底动脉的发育异常,少数还可合并寰前节间动脉的存在。PTA的存在并不引起特殊临床症状。PTA在男女发生率上不存在任何差异,也可在任何年龄被发现。本组病例年龄较大,可能由于样本选择范围所致。
PTA早期多是在尸检和DSA检查时偶然发现,对其临床意义存在一定争议,近年来由于MRA的广泛应用,越来越多的临床研究发现PTA可导致椎基底动脉缺血性梗死、蛛网膜下腔出血、血管神经压迫综合症等。①PTA引起的最常见的神经病学症状是三叉神经痛,有研究显示2.2%的三叉神经痛的患者是由于存在PTA直接压迫三叉神经所致[10]。一些学者报道[11],外侧型PTA可引起动眼神经麻痹、三叉神经痛、展神经麻痹等症状。②由于PTA存在前循环发生动脉血栓所致梗死的患者,短暂性脑干缺血发作和后循环系统动脉闭塞性脑梗死的发生率也会增加。PTA存在时,颈内动脉系统可能是基底动脉远端、小脑上动脉和大脑后动脉的主要血供来源,外科性或自发性颈内动脉闭塞可导致脑干上部梗死[12]。与PTA相关的脑血管疾病包括动脉瘤、烟雾病、颈内动脉海绵窦瘘及Sturge-Weber综合征等,另有三叉动脉海绵窦瘘的报道。此外,PTA也可伴发先天性大脑动静脉畸形、颈动脉海绵窦瘘[13],颈内动脉发育不良或闭塞、阿尔茨海默病等。如合并动脉瘤可发生蛛网膜下腔出血[14]。③PTA是属于脑血管变异,避免将其认为其他正常或病理结构。对于穿行鞍区走行的PTA,在进行蝶鞍手术时需明确血管位置、与病变关系,避免发生危险。本研究发现共计33.33%的PTA病例伴发脑缺血、脑梗死和脑血管闭塞。同时发现PTA患者合并高血压史及头痛症状。但是,没有证据表明相关疾病与患者的症状和体征以及PTA之间存在明显的因果关系,患者平均年龄为(69.5±12.1)岁,以上情况的出现也可能与其他因素有关。但也有文献表明由于PTA改变了脑血管的血流分布,尤其是后循环,所以大约25%PTA可能会合并脑血管疾病,诸如TIA、脑干梗死、椎-基底动脉供血不足、颈内动脉闭塞或狭窄[15]。本组病例仅1例发生PTA同侧三叉神经痛,考虑可能与样本量不足有关。
3.4 局限性及展望
本研究入组病例数量有限,且老年人居多;再者本组病例脑血管检查方法均为MRA,检查方法相对单一。以后,本研究应增加入组病例样本数量,扩大年龄范围并采用MRA、CTA、DSA等多模态影像检查方法进行广泛研究、讨论。
总之,永存三叉动脉是最常见的永久性颈内动脉和基底动脉异常吻合。MRA是诊断PTA最常用的检查方法。了解PTA的生理解剖特点和分型,可为相关神经系统疾病的临床诊断提供参考,从而制订准确、有效的治疗方案。
