中国儿童重症腺病毒肺炎临床预后不良危险因素的Meta分析
2021-09-12郑蕾芳赵丹汪丽丽胡东懿
郑蕾芳,赵丹,汪丽丽,胡东懿
腺病毒是儿童社区获得性肺炎的常见病原菌之一,占4%~10%[1]。由于目前尚无抗腺病毒的特效药物,且腺病毒常与其他病毒、非典型病原体及细菌混合感染,故可严重影响患者的临床预后[2]。据相关调查显示,重症腺病毒肺炎患儿临床预后不良或死亡发生率为14%~60%,其中婴幼儿和免疫缺陷患儿病死率高达50%以上[3-4]。由于腺病毒肺炎给患儿及家庭造成巨大的身心伤害及经济负担,因此提高儿童重症腺病毒肺炎临床疗效、改善患儿预后已成为临床亟待解决的难题之一。近年来寻找儿童重症腺病毒肺炎预后的危险因素已成为临床关注的热点[5],相关研究报道虽多,但普遍存在样本量较小、研究结果可能存在统计学偏倚、相关因素不全面等问题。基于此,本研究采用Meta分析方法探讨中国儿童重症腺病毒肺炎临床预后不良的危险因素,以期为改善我国儿童重症腺病毒肺炎预后提供循证依据。
1 资料与方法
1.1 一般资料 计算机检索PubMed、Web of Science、Cochrane Library、Embase、中国生物医学文献数据库、中国知网、维普网及万方数据知识服务平台,检索时间从建库至2021-05-01,手动检索百度学术、搜狗学术并进行文献追溯。中文检索词:重症腺病毒肺炎、腺病毒肺炎、腺病毒、儿童、小儿、预后、预后不良、影响因素、危险因素、相关因素、预测因子、相关性、中国、中国人群、病例对照研究、队列研究等。英文检索词:severe adenovirus pneumonia,adenovirus pneumonia,adenovirus,children,child,young patients,prognosis,poor prognosis,risk factors,related factors,influence factor,predictors,factors,China,Chinese,case-control studies,cohort studies。采用主题词和自由词相结合的检索方法。
1.2 文献纳入与排除标准
1.2.1 纳入标准 (1)研究类型:国内外公开发表的分析中国儿童重症腺病毒肺炎预后影响因素的病例对照研究或队列研究,语种仅限中文和英文。(2)研究对象:确诊为重症腺病毒肺炎[6]且年龄<14岁,结局分为临床预后良好和临床预后不良,其中临床预后良好包括临床治愈(症状和体征完全消失)、临床好转(症状和体征明显改善),临床预后不良包括死亡、未愈出院(临床症状、体征较入院时无明显改善甚至加重;病情极其危重,家属放弃抢救或要求转院)。(3)结局指标:儿童重症腺病毒肺炎临床预后不良的危险因素的比值比(OR)值及其95%CI。
1.2.2 排除标准 (1)综述、会议报告、会议征文及系统评价;(2)非病例对照研究;(3)重复发表文献;(4)无有效数据或无法获取OR值及其95%CI的文献;(5)低质量文献,即纽卡斯-渥太华量表(the Newcastle-Ottawa Scale,NOS)评分≤6 分的文献。
1.3 文献质量评价方法 采用Cochrane协作网推荐的NOS[7]评价纳入文献的质量,评价内容包括研究人群选择、可比性、暴露评价或结果评价3部分共9项内容,满分9分;以NOS评分≥7分为高质量研究,NOS评分≤6分为低质量文献。
1.4 文献筛选及数据提取 采用自制电子表格,由2名研究员按照文献纳入与排除标准独立筛选文献并提取有效数据,之后进行交叉核对,如遇分歧则由第3名研究员仲裁。提取数据包括第一作者、发表时间、样本量及结局指标。
1.5 统计学方法 应用RevMan 5.3软件进行Meta 分析。采用χ2检验分析各研究间统计学异质性,并采用I2评估异质性大小。以I2≥50%或P≤0.10提示各研究间有统计学异质性,采用随机效应模型进行Meta分析;I2<50%且P>0.10为各研究间无统计学异质性,采用固定效应模型进行Meta分析。以P<0.05为差异有统计学意义。并绘制倒漏斗图分析文献的发表偏倚。
2 结果
2.1 文献检索结果 初步检索相关文献125篇,排除不符文献,最终纳入9篇文献[8-16]进行合并分析,均为中文文献。文献筛选流程见图1。
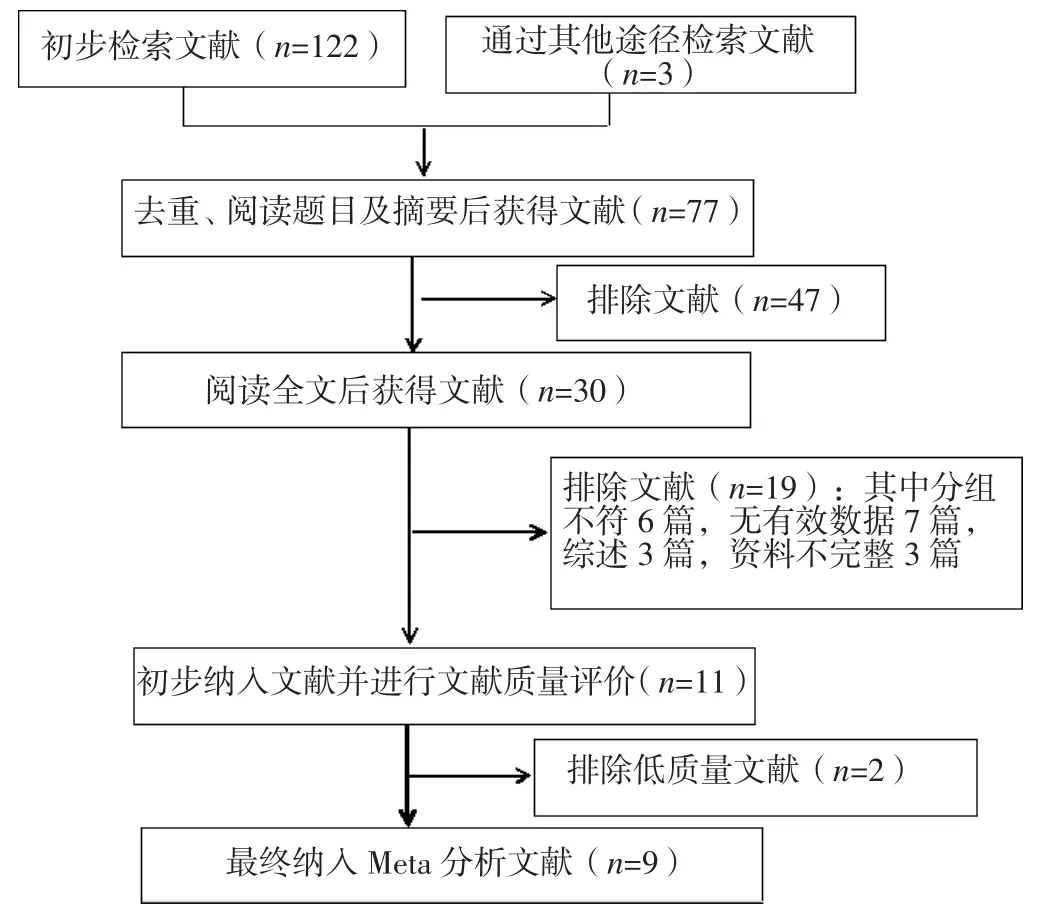
图1 文献筛选流程Figure 1 Flow chart of literature screening
2.2 纳入文献的基本特征及质量评价结果 纳入的9篇文献[8-16]共包括1 105例重症腺病毒肺炎患儿,其中273例临床预后不良、832例临床预后良好。初步筛选出23个临床预后不良的危险因素,包括一般资料5个(性别、年龄<1岁、发热时间>2周、先天性心脏病史、反复呼吸道感染病史)、混合感染情况3个(混合细菌感染、混合非典型病原体感染和混合其他病毒感染)、实验室检查指标5个〔血红蛋白<90 g/L、血浆白蛋白<30 g/L、天冬氨酸氨基转移酶(aspartate amino transferase,AST)>100 U/L、降钙素原(procalcitonin,PCT)>10 μg/L、C反应蛋白(C-reactive protein,CRP)>30 g/L〕、影像学检查指标4个(肺实质、肺叶受累个数>3个、肺不张、胸腔积液)、并发症6个〔急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)、电解质紊乱、消化系统并发症、神经系统并发症、循环系统并发症、合并并发症种类>2种〕。9篇文献[8-16]均为高质量文献。纳入文献的基本特征及NOS评分见表1。
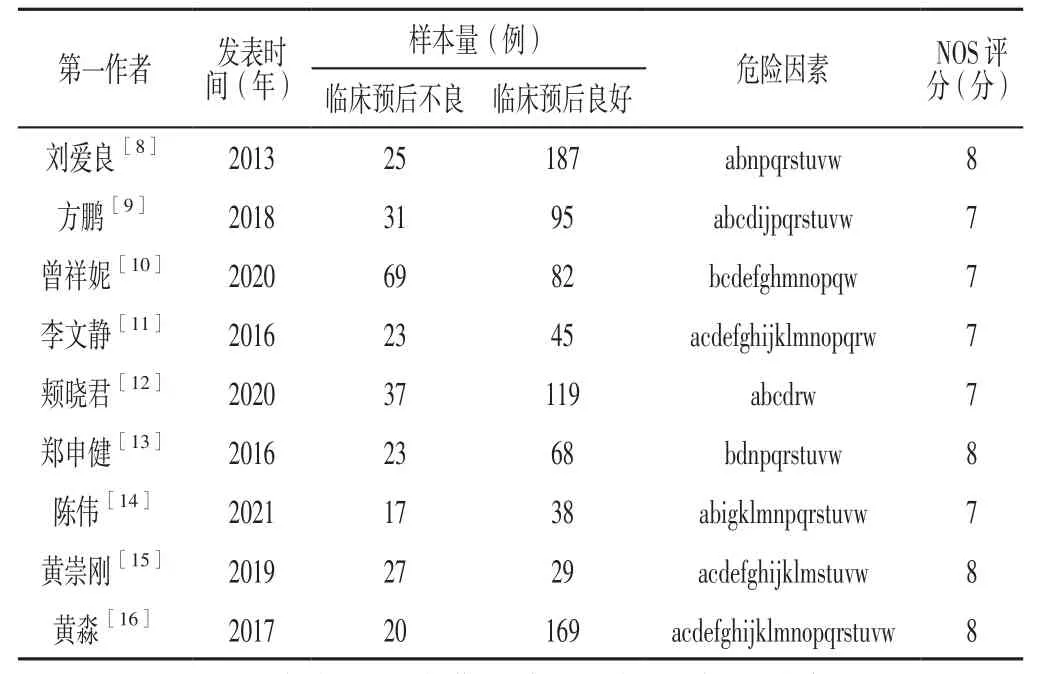
表1 纳入文献的基本特征及NOS评分Table 1 Basic information and NOS score of the included literatures
2.3 Meta分析结果 报道儿童重症腺病毒肺炎临床预后不良危险因素为性别、年龄<1岁、先天性心脏病史、反复呼吸道感染病史、混合细菌感染、混合非典型病原体感染、混合其他病毒感染、血红蛋白<90 g/L、血浆白蛋白<30 g/L、AST>100 U/L、PCT>10 μg/L、CRP>30 g/L、肺实质、肺叶受累个数>3个、ARDS、电解质紊乱、消化系统并发症、神经系统并发症、循环系统并发症、合并并发症种类>2种的各研究间均无统计学异质性(I2<50%,P>0.10),采用固定效应模型进行Meta分析;报道儿童重症腺病毒肺炎临床预后不良危险因素为发热时间>2周、肺不张、胸腔积液的各研究间均有统计学异质性(I2≥50%,P≤0.10),采用随机效应模型进行Meta分析。结果显示,年龄<1岁(OR=4.18)、有先天性心脏病史(OR=4.86)、有反复呼吸道感染病史(OR=2.18)、混合其他病毒感染(OR=4.10)、血红蛋白<90 g/L(OR=2.88)、血浆白蛋白<30 g/L(OR=3.85)、AST> 100 U/L(OR=4.05)、PCT> 10 μg/L(OR=3.99)、CRP>30 g/L(OR=2.39)、肺实质(OR=1.66)、肺不张(OR=3.37)、ARDS(OR=6.31)、电解质紊乱(OR=2.09)、神经系统并发症(OR=1.63)、循环系统并发症(OR=5.93)及合并并发症种类>2种(OR=4.52)均是儿童重症腺病毒肺炎临床预后不良的危险因素(P<0.05);性别、发热时间>2周、混合细菌感染、混合非典型病原体感染、肺叶受累个数>3个、胸腔积液及消化道并发症不是儿童重症腺病毒肺炎临床预后不良的危险因素(P>0.05),见表2。
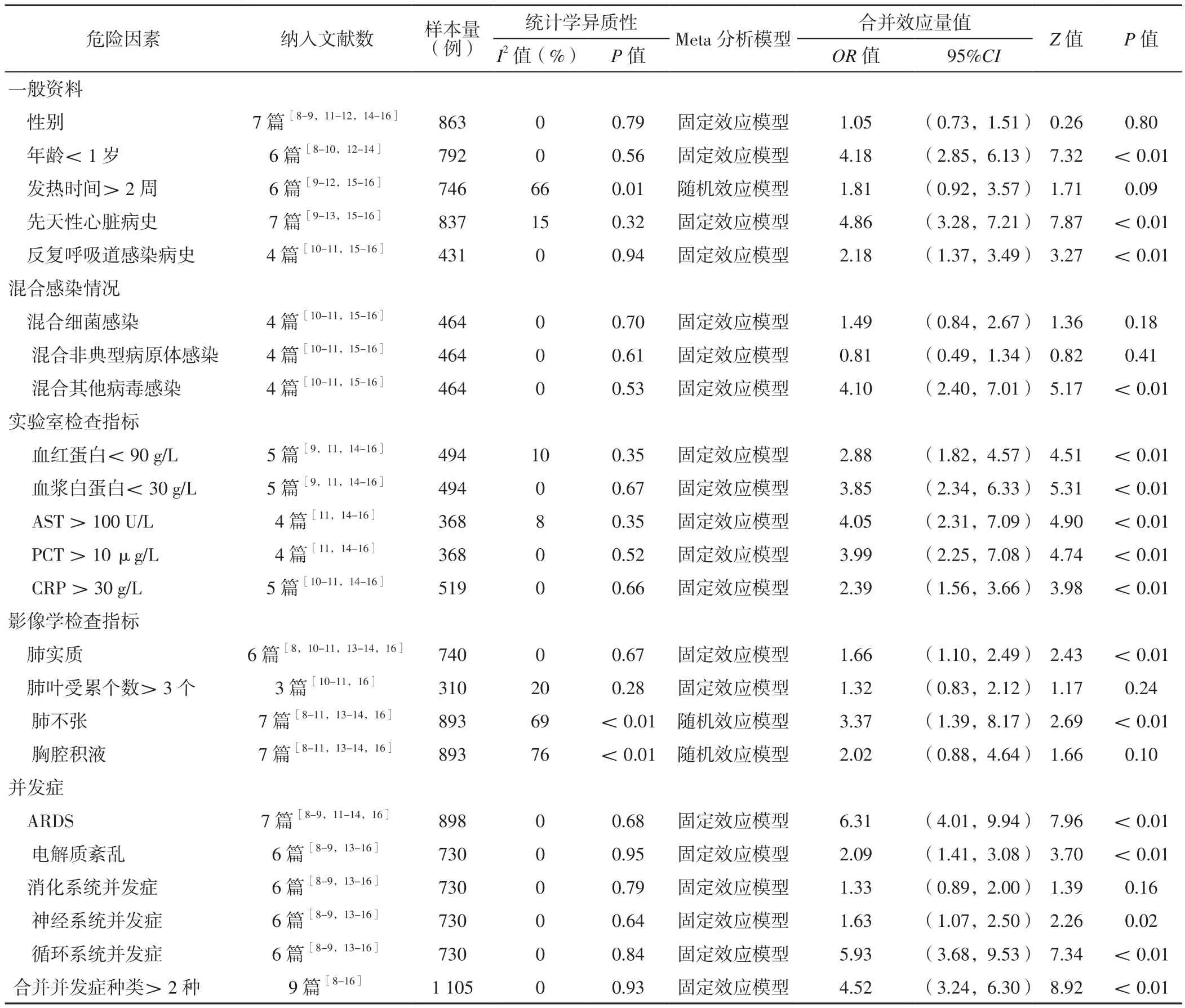
表2 儿童重症腺病毒肺炎临床预后不良危险因素的Meta分析结果Table 2 Meta-analysis results of risk factors for poor clinical prognosis of severe adenovirus pneumonia in children
2.4 敏感性分析 分别对报道儿童重症腺病毒肺炎临床预后不良危险因素为年龄<1岁、先天性心脏病史、反复呼吸道感染病史、混合其他病毒感染、血红蛋白<90 g/L、血浆白蛋白<30 g/L、AST>100 U/L、PCT>10 μg/L、CRP>30 g/L、肺实质、ARDS、电解质紊乱、神经系统并发症、循环系统并发症及合并并发症种类>2种的研究采用随机效应模型进行Meta分析,对报道儿童重症腺病毒肺炎临床预后不良危险因素为肺不张的研究采用固定效应模型进行Meta分析,结果显示,各危险因素的OR值及其95%CI均无明显变化,提示上述Meta分析结果的稳定性较好,见表3。
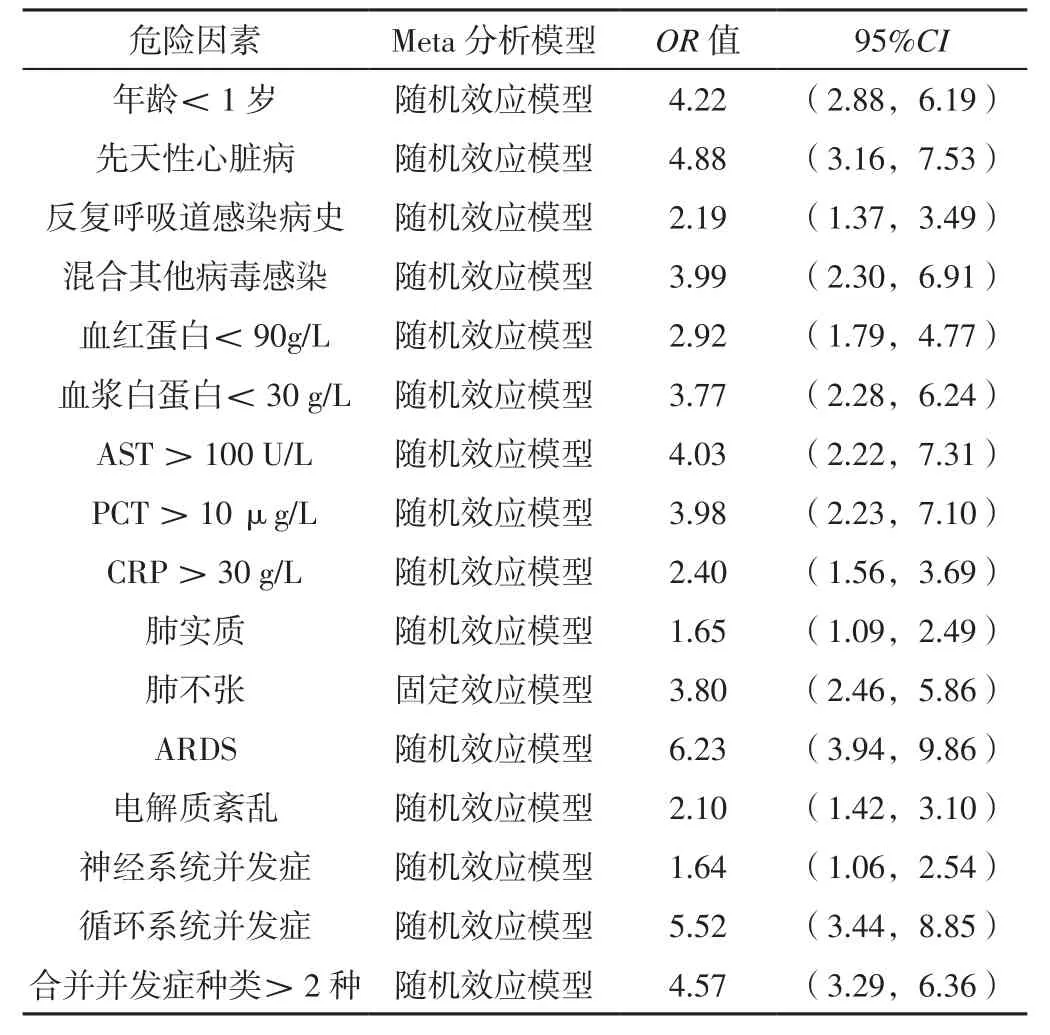
表3 儿童重症腺病毒肺炎临床预后不良危险因素Meta分析结果的敏感性分析Table 3 Sensitivity analysis of meta-analysis results of risk factors for poor clinical prognosis of severe adenovirus pneumonia in children
2.5 发表偏倚 仅针对报道儿童重症腺病毒肺炎临床预后不良危险因素为合并并发症种类>2种的文献绘制倒漏斗图,结果显示,各文献分布对称,提示存在发表偏倚的可能性较小,见图2。
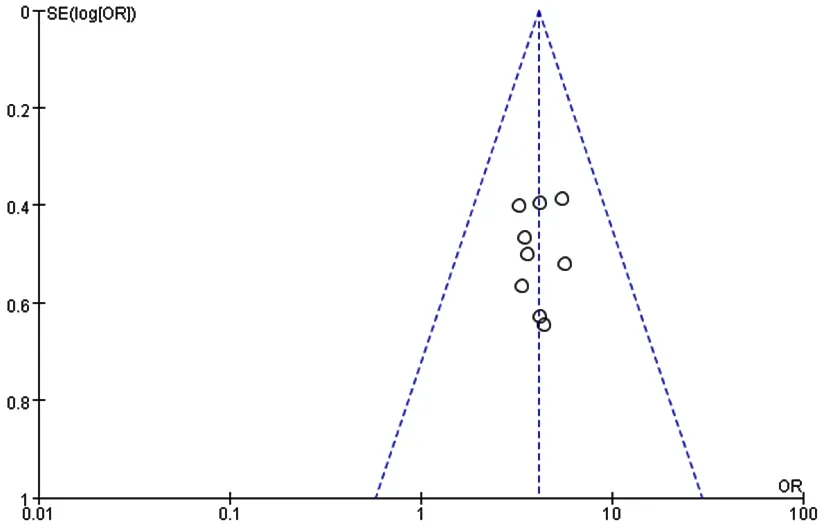
图2 报道儿童重症腺病毒肺炎临床预后不良危险因素为合并并发症种类>2种的文献发表偏倚的倒漏斗图Figure 2 Funnel plot of publication bias of literature reporting that the risk factor of poor clinical prognosis of severe adenovirus pneumonia in children is the number of complications>2
3 讨论
腺病毒肺炎常见于婴幼儿,以腺病毒亚型多见,目前尚无特效抗病毒药物,故患儿临床预后较差。因此,早诊断、早预防对腺病毒肺炎患儿预后的改善具有重要作用。本研究检索近年来公开发表的儿童重症腺病毒肺炎临床预后危险因素的病例对照研究及队列研究并进行Meta分析,结果显示,共纳入9篇文献,包括1 105例患儿,共发现16个儿童重症腺病毒肺炎临床预后不良的危险因素,按照相关强度(OR值)排序依次为ARDS(OR=6.31)、循环系统并发症(OR=5.93)、先天性心脏病史(OR=4.86)、合并并发症种类>2种(OR=4.52)、年龄<1岁(OR=4.18)、混合其他病毒感染(OR=4.10)、AST>100 U/L(OR=4.05)、PCT>10 μg/L(OR=3.99)、血浆白蛋白<30 g/L(OR=3.85)、肺不张(OR=3.37)、血红蛋白<90 g/L(OR=2.88)、CRP>30 g/L(OR=2.39)、反复呼吸道感染病史(OR=2.18)、电解质紊乱(OR=2.09)、肺实质(OR=1.66)及神经系统并发症(OR=1.63)。
ARDS、肺不张、肺实质为呼吸系统并发症,其中ARDS是呼吸系统并发症的严重阶段,同时也是循环系统并发症、电解质紊乱及神经系统并发症终末阶段的临床表现,故伴有ARDS的儿童重症腺病毒肺炎临床预后不良风险更高。本Meta分析中的循环系统并发症主要包括心肌损伤、心功能不全、心力衰竭、心律失常、心肌炎及感染性心内膜炎。先天性心脏病患儿极易出现感染性心内膜炎、心力衰竭、心律失常等并发症;电解质紊乱主要表现为酸碱失衡、高钠、高钾或低钾等;神经系统并发症主要包括高热惊厥、感染性脑炎等。年龄<1岁及有反复呼吸道感染病史的患儿多存在免疫功能缺陷,一旦发生腺病毒感染,则ARDS发生风险较高,故临床预后较差。腺病毒常与细菌、非典型病原体或其他病毒发生混合感染,但本Meta分析结果显示,仅混合其他病毒感染是儿童重症腺病毒肺炎临床预后不良的危险因素,分析其原因可能与有效抗病毒药物较少有关。AST升高提示肝功能异常,有研究表明,AST水平与腺病毒感染严重程度相关[17],故AST升高的重症腺病毒肺炎患儿临床预后不良风险更高。PCT、CRP是临床常用的感染性疾病诊断指标,其水平越高提示感染程度越严重。血红蛋白和血浆白蛋白是评价机体营养状况的指标,其水平越低提示机体营养状况越差,免疫力越低下,故预后不良风险也越高。刘娴等[18]研究发现,血清白蛋白每增加1 g/L,则重症腺病毒肺炎患儿预后不良风险降低 29%。
综上所述,年龄<1岁、有先天性心脏病史、有反复呼吸道感染病史、混合其他病毒感染、血红蛋白<90 g/L、血浆白蛋白<30 g/L、AST>100 U/L、PCT>10 ng/ml、CRP>30 g/L、肺实质、肺不张、ARDS、电解质紊乱、神经系统并发症、循环系统并发症及合并并发症种类>2种均是我国儿童重症腺病毒肺炎临床预后不良的危险因素,临床应针对伴有上述危险因素的重症腺病毒肺炎患儿采取针对性的预防措施,以改善患儿的临床预后。但本Meta分析仍存在一定局限性:(1)纳入研究为病例对照研究及队列研究,存在混杂因素;(2)纳入文献数量较少,样本量较小;(3)纳入文献语种仅限中文和英文,可能存在漏检。因此,本Meta分析结果仍有待高质量的前瞻性、大样本量研究进一步证实。
作者贡献:郑蕾芳进行文章的构思与设计,负责撰写、修订论文;郑蕾芳、赵丹进行研究的实施与可行性分析;郑蕾芳、汪丽丽、胡东懿进行数据收集、整理、分析,结果分析与解释;赵丹负责文章的质量控制及审校,对文章整体负责、监督管理。
本文无利益冲突。
