DKI定量参数与直肠腺癌病理学预后因素的相关性研究
2021-09-09杨帆,陈刚
杨 帆,陈 刚
1.武汉一脉阳光医学影像诊断中心,湖北 武汉 430000;
2.武警湖北省总队医院医学影像科,湖北 武汉 430061
直肠腺癌是胃肠道常见的恶性肿瘤,发病率逐年升高,患者确诊时大多处于中晚期。目前新辅助放化疗和手术切除是治疗直肠腺癌的有效方法[1],主要是针对肿瘤原发灶、局部复发和远处转移。相关影响因素包括性别、年龄、肿瘤部位、病理学分级、浸润深度(T分期)、淋巴结转移(N分期)、淋巴管血管侵犯或血管外侵犯等[2-4]。因此,早期精准的诊断和临床分期对于直肠腺癌的治疗是十分重要的。评估术前分期的方法包括超声内镜、计算机体层成像和功能磁共振成像(magnetic resonance imaging,MRI),其中功能MRI具有简单、无创、多参数、多序列和多方位的成像优势,能够精准预测肿瘤浸润深度和淋巴结转移情况,已成为直肠腺癌定性诊断和分期的常规检查[3-5]。弥散峰度成像(diffusion kurtosis imaging,DKI)是检测活体组织内非高斯分布水分子弥散运动的一种无创性的MRI功能成像技术。通过峰度系数(K值)和弥散系数(D值)等定量参数量化分子弥散偏离高斯分布的程度,能较好地反映组织微观结构,主要在直肠癌中进行术前分期和疗效评估[6-8]。然而,目前基于DKI定量参数直方图分析与直肠腺癌病理预后因素的相关性研究较少[4]。
本研究拟探讨DKI定量参数(D和K值)和表观弥散系数(apparent diffusion coefficient,ADC)直方图参数与直肠腺癌病理学预后因素(肿瘤浸润程度、淋巴结转移、病理学分级、TNM分期)的相关性,以期为临床直肠腺癌的治疗方案选择及疗效评估提供参考。
1 资料和方法
1.1 研究对象
选择2015年1月—2018年12月武警湖北省总队医院收治的直肠腺癌患者126例进行回顾性研究。126例患者中,男性73例,女性53例;<60岁患者65例,≥60岁患者61例。纳入标准:① 患者术前均行MRI和DKI序列检查;② MRI检查前未行新辅助放化疗;③ 术后病理学检查证实为直肠腺癌。排除标准:① DKI图像质量无法达到质量标准;② MRI检查与手术时间间隔两周以上。本研究通过武警湖北省总队医院伦理委员会批准,所有患者均签署知情同意书。
1.2 MRI和DKI检查及图像、数据分析
检查前嘱患者清淡饮食,排空大小便。检查时患者取仰卧位,嘱患者平静呼吸。采用德国Siemens公司的MAGNETOM Avanto 1.5 T MRI仪对整个肿瘤进行扫描,先行矢状位快速自旋回波T2加权成像(T2-weighted imaging,T2WI)序列,再行轴位高分辨率T2WI序列、轴位多b值DKI扫描(b=0、200、500、1 000、1 500和2 000 s/mm2)、轴位T1加权成像(T1-weighted imaging,T1WI)及轴位T2WI脂肪抑制精确频率反转恢复(spectral presaturation attenuated inversion recovery,SPAIR)序列。DKI序列参数:重复时间为6 000 ms,回波时间为80 ms,激励次数为2,矩阵为104×130,视野为26 cm,层厚为3 mm,层间距为0 mm,弥散敏感梯度方向数为3。
扫描结束后,在FireVoxel图像软件上进行分析,采用三维全肿瘤体积法,在每个层面勾画肿瘤轮廓,多层融合后获得肿瘤灶的三维感兴趣区(region of interest,ROI),包含肿瘤坏死、囊变区及出血部位。根据FireVoxel软件上弥散峰度模型及弥散加权成像单指数模型计算出定量参数(D值和K值)及ADC值,利用MATLAB和SPSS 21.0软件对DKI定量参数(D和K值)及ADC值进行直方图分析,得到相应的定量参数的平均值、偏度和峰度值。
1.3 临床分期及观察指标
依据第8版美国癌症联合委员会(American Joint Committee on Cancer,AJCC)肿瘤分期标准[9],根据肿瘤侵犯黏膜下层和固有肌层的范围进行分期(T分期),分为早期组(pT1-2)和晚期组(pT3-4);根据淋巴结是否转移,分为淋巴结转移组(pN+)和无淋巴结转移组(pN0);根据肿瘤分化程度分为低级别组(G1-2)和高级别组(G3);临床分期分为Ⅰ~Ⅳ期,比较不同T分期、N分期、病理学分级和临床分期组间各定量参数(D、K和ADC值)直方图,利用受试者工作特征(receiver operating characteristic,ROC)曲线分析各定量参数对直肠腺癌淋巴结转移的诊断价值。
1.4 统计学处理
采用SPSS 21.0软件对数据进行分析,计数资料采用n%表示,计量资料采用±s表示(正态分布资料)和M(Q1,Q3)表示(非正态分布资料),组间差异采用独立样本t检验或非参数检验(Mann-WhitneyU检验)。不同临床分期(Ⅰ~Ⅳ期)的肿瘤DKI定量参数值组间差异采用单因素方差分析(one-way ANOVA)或Kruskal-WallisH检验,组间两两比较采用LSD法。采用Spearman相关性分析评价直肠腺癌DKI定量参数值与肿瘤不同病理学因素的相关性,P<0.05为差异有统计学意义。
2 结 果
2.1 患者临床病理学分析
根据肿瘤部位、T分期、N分期、病理学分级、临床分期(Ⅰ~Ⅳ期)对126例患者进行病理学分析,具体结果见表1。

表1 患者一般临床病理学资料
2.2 不同T分期直肠腺癌患者D、K和ADC值直方图分析
直肠腺癌晚期组(pT3-4期)患者与早期组(pT1-2期)患者相比,D平均值和ADC平均值明显降低,K平均值明显升高,差异有统计学意义(P=0.001,P<0.001,P<0.001);D平均值和ADC平均值与直肠腺癌T分期呈负相关(r=-0.220,P=0.025;r=-0.412,P=0.010);不同T分期直肠腺癌患者间各直方图的偏度及峰度值差异无统计学意义(P>0.05,表2)。

表2 不同T分期直肠腺癌患者各参数直方图结果比较
2.3 不同N分期直肠腺癌患者D、K和ADC值直方图分析
直肠腺癌淋巴结转移组(pN+)与无淋巴结转移组(pN0)相比,D平均值和ADC平均值降低,K平均值升高,差异有统计学意义(P=0.005,P=0.039,P<0.001);D平均值和ADC平均值与直肠腺癌N分期呈负相关(r=-0.279,P=0.021;r=-0.316,P=0.008);不同N分期直肠腺癌患者各直方图的偏度及峰度值差异无统计学意义(P>0.05,表3)。

表3 不同N分期直肠腺癌患者各参数直方图结果比较
2.4 不同病理学分级直肠腺癌患者D、K和ADC值直方图分析
直肠腺癌不同病理学分级中,高级别组(G3)K平均值高于低级别组(G1-2),差异有统计学意义(P=0.014);不同病理学级别的直肠腺癌患者D平均值和ADC平均值间差异无统计学意义(P>0.05);K平均值与直肠腺癌病理学分级呈正相关(r=0.240,P=0.016);不同病理学分级直肠腺癌患者各直方图的偏度及峰度值差异无统计学意义(P>0.05,表4)。
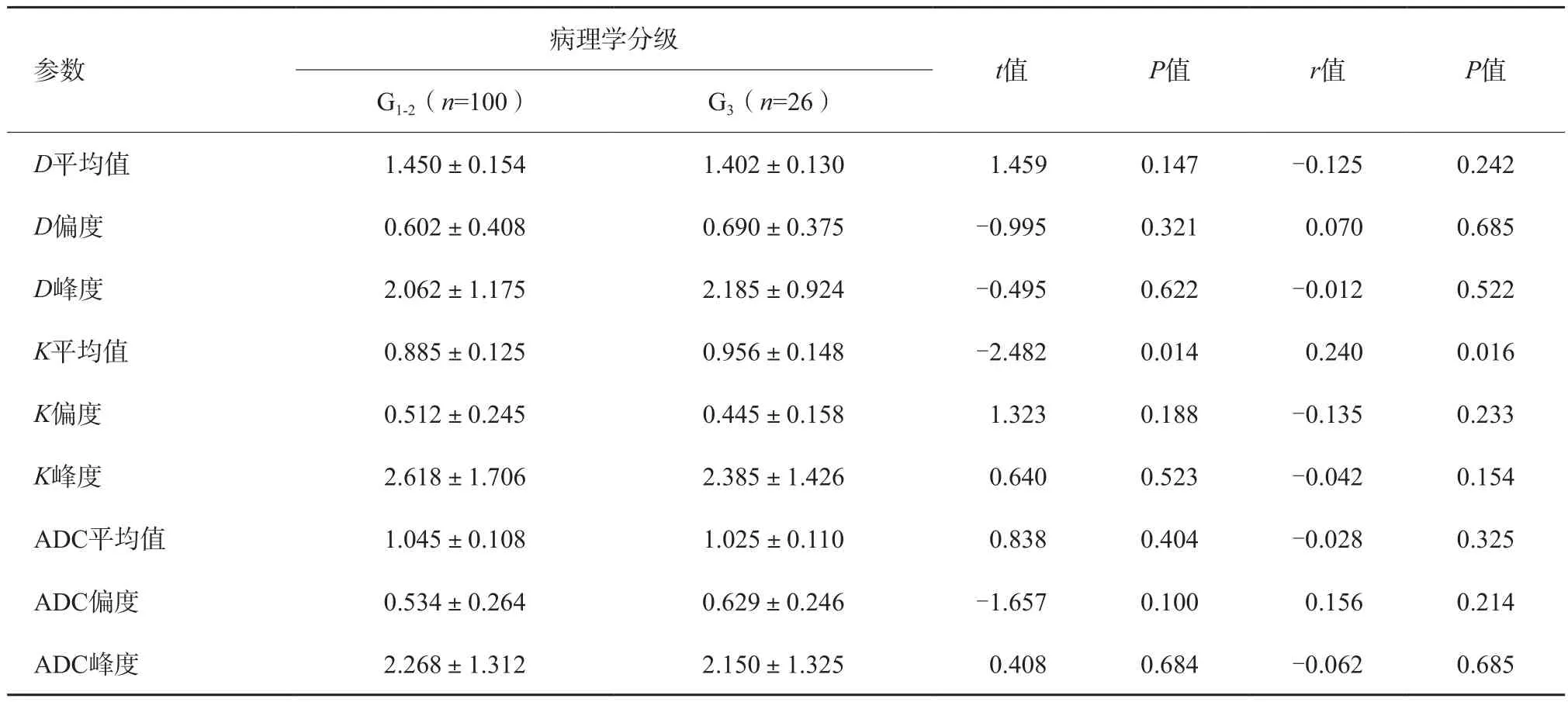
表4 不同病理学分级直肠腺癌患者各参数直方图结果比较
2.5 不同临床分期直肠腺癌患者D、K和ADC值直方图分析
直肠腺癌不同临床分期中,随着临床分期增高(Ⅰ~Ⅳ期)D平均值降低(P<0.001),且D平均值与临床分期呈负相关(r=-0.280,P=0.005)。
其他参数(K平均值、ADC平均值及各直方图的偏度及峰度值)随着临床分期增加,组间并无差异,各直方图参数与直肠腺癌临床分期无明显相关性(P>0.05,表5)。
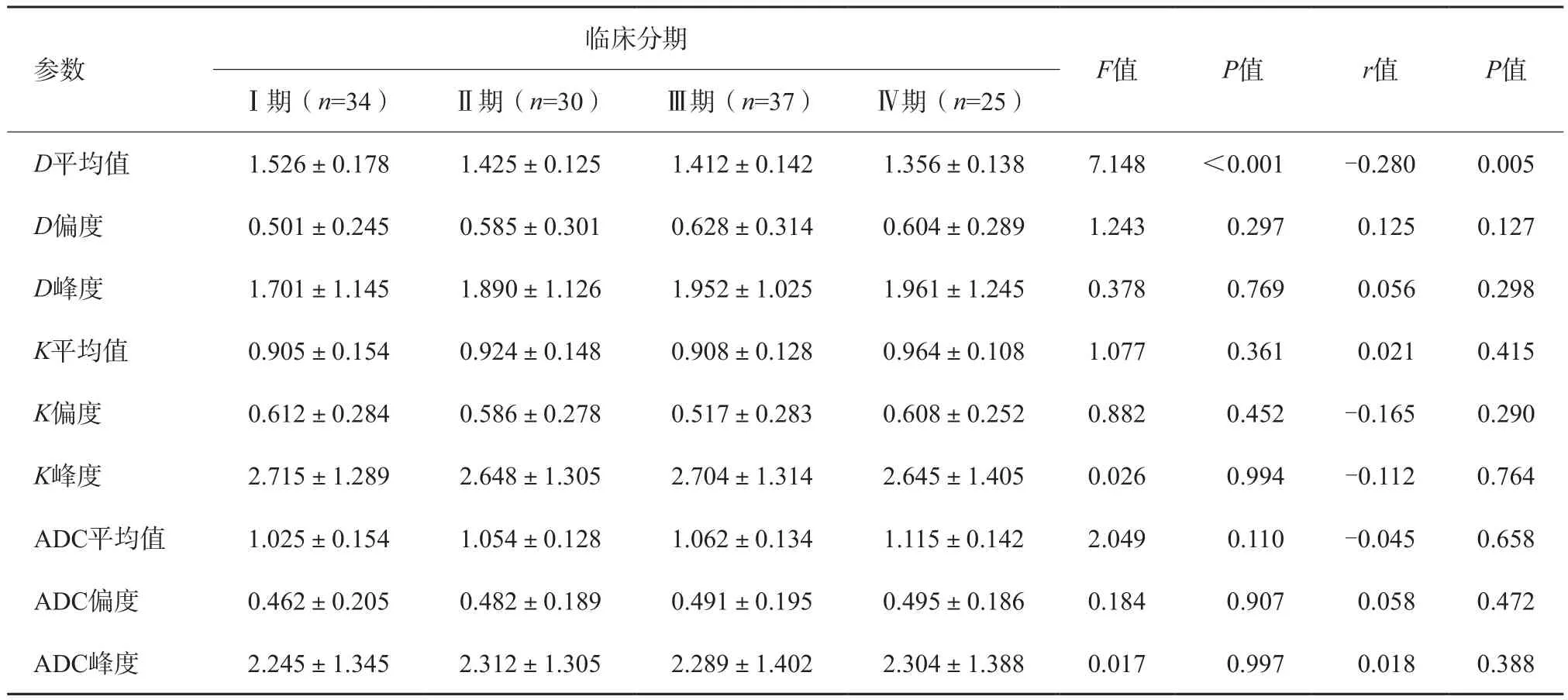
表5 不同临床分期直肠腺癌患者各参数直方图结果比较
2.6 各定量参数值对直肠腺癌患者淋巴结转移的诊断价值
126例直肠腺癌患者中,淋巴结转移患者44例,利用ROC曲线进行分析,定量参数D、K和ADC值对直肠腺癌患者淋巴结转移有诊断价值,其曲线下面积(area under curve,AUC)分别为0.658、0.698、0.641,其中K值在预测直肠腺癌淋巴结转移诊断价值最大,其AUC最大[0.698(0.586~0.808)]。
定量参数D、K和ADC值的灵敏度分别为0.668、0.718、0.654,特异度分别为0.702、0.705、0.638(表6,图1)。

表6 定量参数D、K和ADC值对直肠腺癌患者淋巴结转移的诊断价值分析

图1 各定量参数值对直肠腺癌患者淋巴结转移的ROC曲线
3 讨 论
常规弥散加权成像是水分子以非高斯分布运动为基础,可通过ADC值对细胞间隙的水分子弥散运动进行无创性定量分析[2,5]。与弥散加权成像相比,DKI的峰度系数K值可量化水分子弥散与非高斯分布的真实偏差,反映直肠腺癌组织结构特点的复杂性,其中采用全肿瘤轮廓法的直方图较传统的ROC曲线分析,能够更全面地反映直肠腺癌的病理学特征变化[2,6,10]。在DKI定量参数中,K值反映水分子弥散的受限程度,D值是非高斯分布校正后的ADC值,而水分子弥散非高斯分布越受限,K值越大,D值降低,可精准地反映水分子在肿瘤组织的弥散程度[11-13]。
近年来,DKI模型在人体成像中的应用受到了越来越多的关注。不少研究[2,4,11-12]使用全肿瘤体积测量法进行DKI参数测定,发现DKI衍生的D值、K值及ADC值与直肠癌病理学预后因素显著相关,包括肿瘤浸润级别、淋巴结状态、组织学分级和临床分期。因此,基于DKI的直方图相关参数可作为预测直肠癌肿瘤侵袭性的非侵入性影像学有效指标。既往研究[14-16]提示,在晚期直肠腺癌中,肿瘤浸润深度大,细胞增殖快,细胞新生血管多,而肿瘤微观结构更为不均质和复杂,可限制水分子弥散,可表现为D值和ADC值下降,K值升高。在本研究中,T分期较高的患者中,D值和ADC值显著下降,K平均值明显升高,D平均值和ADC平均值与直肠腺癌T分期呈负相关,与既往研究[3-4,14-16]存在一致性,提示较低的D值和ADC值、较高的K值与肿瘤病理学不良预后相关,这些指标可反映肿瘤组织轮廓的侵袭性特征和肿瘤复杂的微观结构特征,考虑在侵袭性较高的直肠癌中,细胞密度的增加、腺体形成百分比增加及核多形性的显著变化与肿瘤微观结构水平上组织复杂性增加相关,导致水分子弥散明显受限,引起K值较高,D值和ADC值下降[4,11,17-18]。
准确判断淋巴结是否转移在直肠腺癌的临床病理学分期、指导精准治疗及预后评估等方面有着重要作用[19]。在本研究中,淋巴结转移组D平均值和ADC平均值降低,K平均值升高,且D平均值和ADC平均值与直肠腺癌N分期呈负相关,考虑直肠腺癌周围肿瘤细胞密度高,新生血管反应,肿瘤浸润引起周围淋巴管血管产生纤维增生,导致肿瘤及周围结构复杂,水分子弥散引起各参数值的变化。在本研究中,ROC曲线分析显示DKI定量参数(D值、K值和ADC值)可能是判断直肠腺癌淋巴结转移的重要指标。通过对直方图D、K和ADC的综合分析,研究发现K值的特异度最高,AUC最高,这与其他研究[2,6,17,20-22]结果存在一致性。亦有些研究[4]报道,K值判断肿瘤淋巴结转移的灵敏度和特异度并不存在显著差异。这些研究报道的不一致可能是由于相对较小的患者群体和不平衡的人口分布所致;另一个原因可能是测量技术的差异,例如全肿瘤体积ROI法并非传统的ROI测量法,这些因素均可导致不同的结果。
在既往研究[2,4]中已证实在高度恶性肿瘤患者中发现较高的K值,较低的D值和ADC值。在本研究中也发现了类似的结果,定量参数K值升高与病理组织学级别较高的肿瘤相关,以及与肿瘤淋巴结转移显著正相关。可能与高级别肿瘤结构复杂,分化程度低,病灶易囊性坏死,病灶弥散受限有关[2,6-7]。另外,在本研究中,随着临床分期增高(Ⅰ~Ⅳ期)D平均值降低,且D平均值与临床分期呈负相关,考虑为在高临床分期的直肠腺癌患者中,肿瘤细胞排列紧密、细胞浸润深度大,细胞内外水分子高度受限,引起相应DKI参数值变化。因此,本研究中DKI定量参数值在直肠癌病理学分级、临床分期及预后判断中发挥着重要作用。
本研究也存在一定的局限性。首先,本研究是一项回顾性研究,可能存在一定的选择偏倚,对于部分局部进展期直肠癌患者由于接受新辅助放化疗后被排除在外,研究人群有所受限。其次,由于研究的样本量尚小,可能出现部分群体人口分布不平衡现象,研究的结果适用性受限。因此,为了进一步验证本研究的结果,今后有必要进行更大规模的前瞻性多中心队列研究。第三,本研究未分析DKI参数与直肠癌免疫组织化学特征(如Ki-67增殖指数等指标)的相关性,将一些免疫组织化学特征纳入危险分层分析中显然是必要的。
综上所述,本研究表明使用全肿瘤体积法测量的直方图分析DKI相关参数指标对直肠腺癌患者病理学分级程度具有较高的诊断价值。肿瘤侵袭度越高,D值和ADC值明显下降,K值明显升高,且各DKI定量参数(D值、ADC值和K值)对直肠腺癌淋巴结转移有一定预测价值,特别是K参数,与直肠癌高病理学分级相关。今后需进一步研究以确定DKI指标在临床实践中是否可作为预测直肠癌病理学侵袭性的有效影像学生物标志物。
