系统免疫炎症指数与结直肠癌患者术后复发的关联性研究
2021-09-08胡诗琪潘德键
胡诗琪,潘德键
当今社会,由于饮食结构、身材肥胖和生活方式三大因素的影响,结直肠癌(colorectal cancer,CRC)已成为全球发病率和病死率较高的消化系统恶性肿瘤疾病,其发病人数位列所有恶性肿瘤的第3位,病死人数更是排到了第2位[1]。目前,手术治疗为能够根治CRC提供了机会,凡符合手术治疗者均应尽早地施行手术切除治疗,但术后复发患者也占了相当大的比例。因此,为了能更早地发现甚至是预测CRC患者的复发情况,以能够尽快对这类患者采取相应的干预治疗,术后患者应定期进行复查,提高治疗效果,改善生存质量,延长生存期。目前在临床上,血清和粪便潜血中的癌胚抗原(carcinoembryonic antigen,CEA)被广泛应用于监测CRC患者术后复发,但其灵敏度和特异度不佳[2]。系统免疫炎症指数(systemic immune inflammatory index,SII)是一种联合三种炎症免疫细胞[淋巴细胞(lymphocyte,LYM)、中性粒细胞(neutrophil,NEU)和血小板(platelet,PLT)]计数的新型指标,其在预测CRC患者生存预后,以及筛选识别高危患者方面具有应用价值[3]。但SII对预测CRC患者术后复发的应用价值尚未定论。鉴此,本研究旨在探讨SII与CRC患者术后复发的关联性,以尽早能够让术后复发患者接受干预治疗,改善生存预后。
1 资料与方法
1.1一般资料 回顾性收集2016年1月至2020年6月在我院接受术后化疗的CRC患者的临床资料,包括患者性别、年龄、病理类型、临床分期、白细胞(white blood cell,WBC)计数、NEU计数、LYM计数、单核细胞(monocyte,MON)计数、PLT计数、无复发生存(relapse-free survival,RFS)时间等。纳入标准:(1)经病理组织学确诊为CRC;(2)经CRC根治术后首次在我院接受化疗;(3)有详细完整的临床资料,包括一般信息、病史、治疗前的血常规等血液学检验结果等。排除标准:(1)入院前已接受其他抗肿瘤方案治疗的患者;(2)合并其他严重的血液系统、感染性或自身免疫性疾病的患者;(3)同时伴发其他恶性肿瘤的患者。根据上述标准,本研究共纳入CRC患者118例,其中男65例,女53例;年龄27~82(61.4±11.4)岁;结肠癌69例,直肠癌49例。
1.2资料收集 通过我院电子病历系统获取研究对象的相关资料。所选取血液学检测指标数据为术后接受化疗前1 d的结果。SII=PLT计数×NEU计数/LYM计数;血小板/淋巴细胞比值(platelet to lymphocyte ratio,PLR)=PLA/LYM;单核细胞/淋巴细胞比值(monocyte to lymphocyte ratio,MLR)=MON计数/LYM计数。中性粒细胞/淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)=NEU/LYM。
1.3随访 本研究主要通过翻阅既往电子病历进行随访资料的收集,随访截至2020年12月。随访内容主要包括血常规、相关肿瘤标志物、胸片、腹部影像学资料等。主要随访终点为RFS时间,其定义为从手术切除后接受化疗开始到再次复发或出现任何原因死亡的持续时间。
2 结果
2.1影响CRC患者术后RFS时间的Cox回归分析结果 将年龄、性别、TNM分期、WBC、NEU、LYM、MON、PLT等因素纳入单因素Cox回归模型,具体赋值方式见表1。结果显示,CRC患者化疗前的WBC、NEU、MON、SII、NLR、PLR、LMR、Ki-67和CA19-9水平与术后RFS时间具有关联性(P<0.05)。进一步将以上有统计学意义的结果纳入多因素Cox回归模型,结果显示,较高的SII和CA19-9水平是影响CRC患者术后RFS时间的独立危险因素(P<0.05)。见表2。

表1 变量因素赋值方式
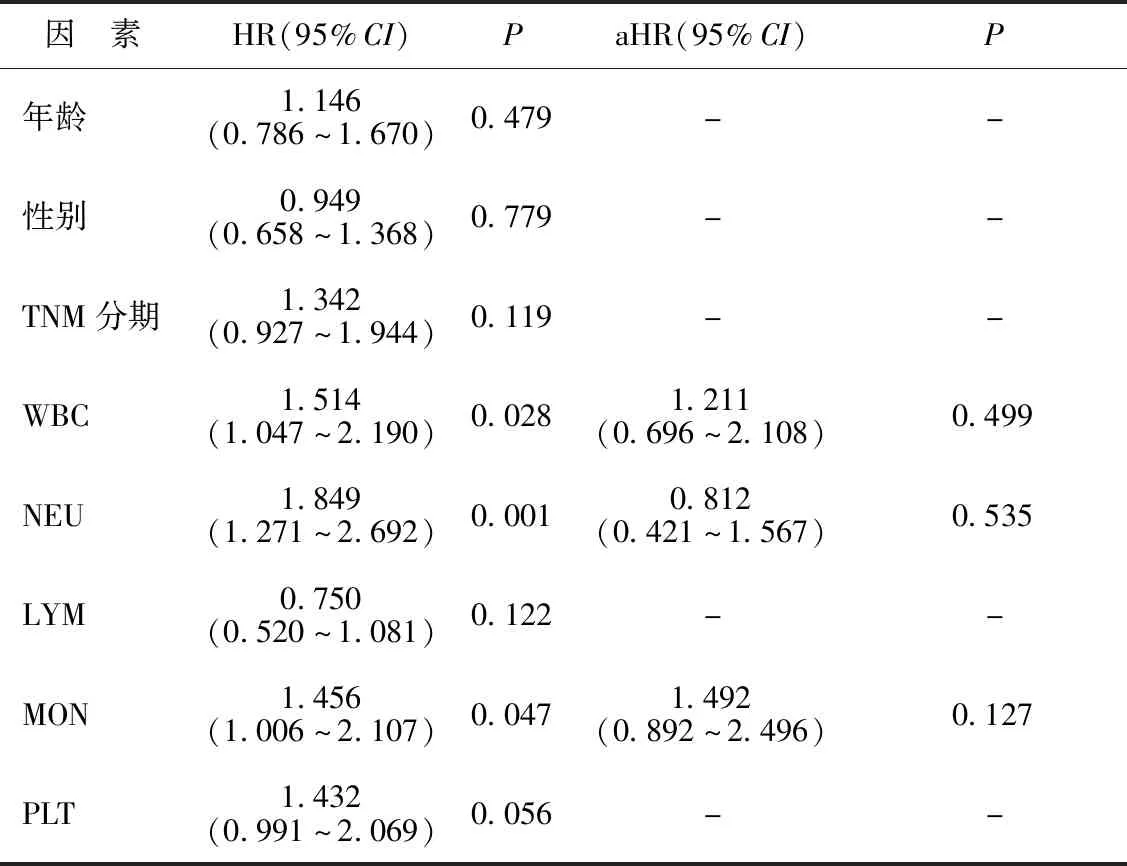
表2 影响CRC患者术后RFS时间的Cox回归分析结果
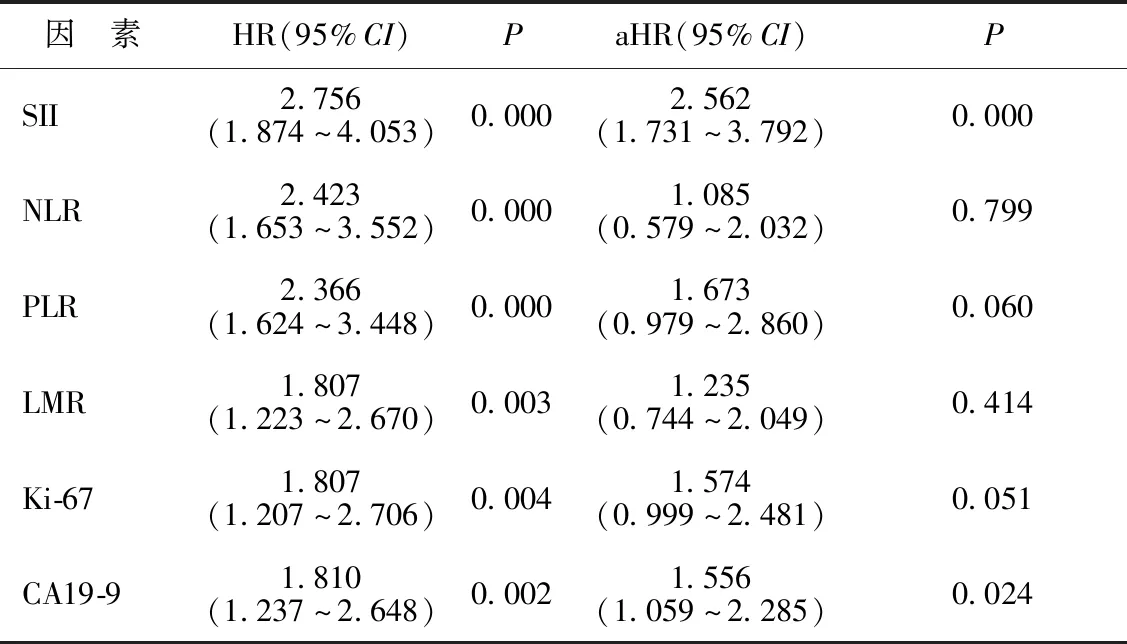
续表2
2.2SII预测CRC患者术后复发的ROC曲线分析结果 以CRC患者术后出现复发为结局,ROC曲线分析结果显示,SII的截断值为655.68×109/L,其对应的灵敏度为76.67%,特异度为86.21%,具有预测价值(AUC=0.855,P=0.000)。见图1。
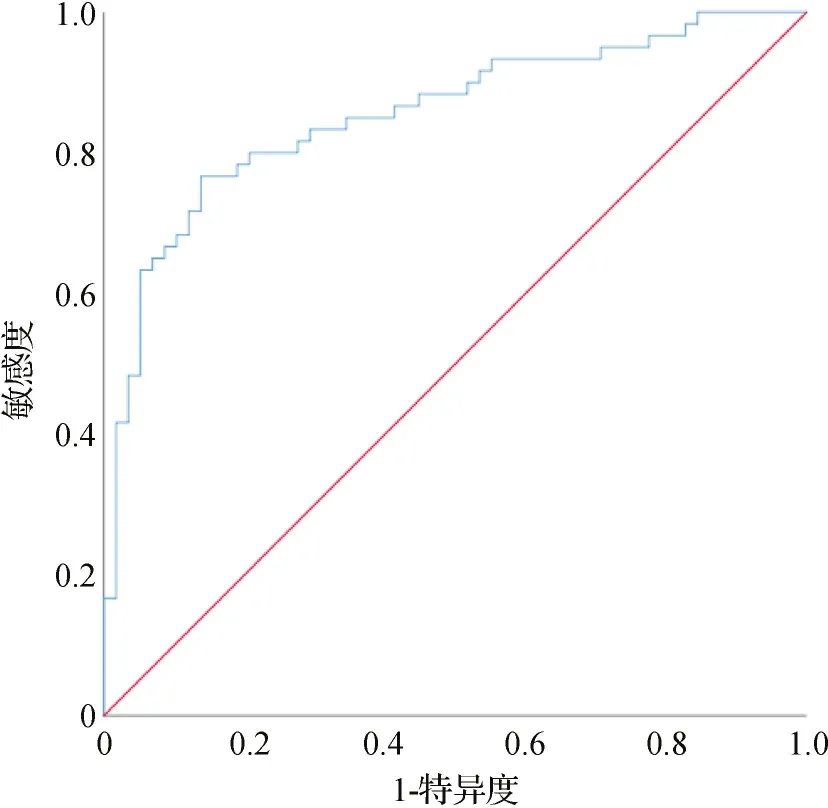
图1 SII预测CRC患者术后复发的ROC曲线图
2.3高SII组与低SII组的临床资料比较 依据ROC分析结果,以SII截断值将研究对象分为高SII组(SII≥655.68×109/L,n=54)和低SII组(SII<655.68×109/L,n=64)。两组临床资料比较结果显示,高SII组Ki-67≥60%、CA19-9>39 ng/ml的人数比例显著大于低SII组(P<0.05);且WBC、NEU、MON、PLT水平高于低SII组,而LYM水平低于低SII组,差异均有统计学意义(P<0.05)。见表3。
2.4高SII组与低SII组患者术后RFS时间比较 高SII组的中位RFS为5.6个月(95%CI:5.1~6.1),低SII组的中位RFS时间为8.3个月(95%CI:7.6~9.0),两组差异有显著统计学意义(log-rank检验:χ2=29.330,P=0.000)。见图2。
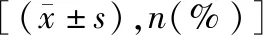
表3 高SII组与低SII组的临床资料比较
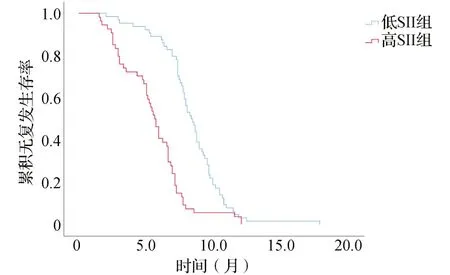
图2 高SII组与低SII组的RFS生存曲线图
3 讨论
3.1近年来,CRC的发病率和病死率总体呈现上升趋势[1],严重危害人们的生命健康。目前,根治性手术是CRC最常用且有效的治疗手段,但仍有10%~30%的患者术后发生复发、转移[4-5],影响患者的生存预后。影响CRC术后复发转移的因素有很多,包括年龄、分化程度、肿瘤浸润深度、CEA水平和CA19-9水平等[6]。CRC的转移途径主要是淋巴结转移,分化程度越低的CRC肿瘤细胞越易生长,且与淋巴结转移的关系越密切[7]。在CRC组织中,有淋巴管分布于黏膜下层,当肿瘤侵犯到此层时,易发生淋巴道转移[8]。一项针对Ⅱ期CRC患者复发风险的研究显示,术前CEA与术后复发显著相关[9]。另一项回顾性研究也显示,高水平的CA19-9是Ⅲ期CRC患者术后复发的独立危险因素[10]。这与本研究结果相符。CA19-9是一种低聚糖类肿瘤相关的糖类抗原,主要存在于消化道肿瘤细胞中,可辅助诊断CRC。研究表明,CA19-9可促进癌细胞与内皮细胞之间的黏附性[11],也参与PLT与肿瘤之间的相互作用,从而在CRC的血源性转移中发挥重要作用[12]。外周血CA19-9水平越高,提示血液中的肿瘤细胞越多,血行传播导致转移的可能性也就越大。
3.2炎症免疫微环境在肿瘤的发生、发展和转移中起着重要的作用。炎症性肿瘤微环境改变有助于肿瘤获得恶性特征,如癌细胞增殖、侵袭性、转移、血管生成和免疫逃逸[13]。外周血中常见的炎症细胞包括WBC、LYM、NEU、MON和PLT。全身炎症标志物与肿瘤之间的关系已成为当下研究的热点,LYM、NEU和PLT水平与肿瘤的复发转移具有关联性[14-16]。LYM是一类具有免疫识别功能的细胞,是机体免疫应答机制中重要的组成部分。LYM水平降低意味着机体的免疫功能减弱,抗肿瘤免疫能力下降,进而促进肿瘤的复发转移[17]。NEU是急性炎症反应的效应细胞,在细胞外病原体的清除中起主要作用,参与先天和适应性免疫细胞的激活、调节和效应功能[18],其释放的转化生长因子-β(transforming growth factor-β,TGF-β)、中性粒细胞弹性蛋白酶、血管内皮生长因子等均与肿瘤的生长及转移密切相关[19-20]。机体发生全身炎症时,除可使NEU数目增多,LYM数目减少外,还会提升PLT的水平,而各种趋化因子可使PLT活化,活化的PLT可释放生长因子支持肿瘤的生长和侵袭[21]。另外,PLT还可以保护肿瘤细胞逃逸免疫反应,促进肿瘤血管生成和转移[22]。SII是联合LYM、NEU和PLT三种炎症指标的新型指标,可用于患者预后的预测[23-24]。
3.3本研究单因素Cox回归分析结果显示,WBC、NEU、MON、SII、NLR、PLR、LMR、Ki-67和CA19-9水平与CRC患者术后RFS时间具有关联性(P<0.05);而进一步的多因素Cox回归分析显示,较高的SII和CA19-9水平是影响CRC患者术后RFS时间的独立危险因素。SII对患者术后的复发具有预测价值(AUC=0.855,P=0.000),其截断值为655.68×109/L,高SII患者的生存预后较差。提示临床医师应对患者术后化疗前的SII值变化予以关注,以及时对复发患者进行干预处理,改善患者的生存预后,必要时可联合CA19-9指标进行评估。
3.4本研究存在一定的局限性:(1)本研究为单中心回顾性研究,样本量有限,结论容易产生偏倚,需多中心、大样本量的临床研究加以验证;(2)随访时限较短,需要进一步延长随访时间以验证SII与CRC术后生存预后的关联性;(3)未能对研究对象作进一步分层分析。
综上所述,化疗前SII水平与CRC术后患者的RFS时间存在关联,必要时可联合CA19-9指标对患者的预后进行评估,以能够尽早予以患者干预治疗,改善生存质量。
