磁共振成像联合癌胚抗原对直肠癌淋巴结转移的诊断价值
2021-09-07宋志杰
宋志杰
(西华第一医院 放射科,河南 周口 466600)
直肠癌是常见的消化道恶性肿瘤。2020年全球癌症统计报告显示,2020年全球新发结直肠癌患者达193万例,居年新发恶性肿瘤的第3位,其死亡数位居第二[1]。术前分期、转移性淋巴结数量、肿瘤残留、淋巴结比率、术后并发症等是影响直肠癌患者生存期的独立危险因素[2]。目前,直肠癌淋巴结清扫标准在结直肠癌外科领域一直存在争议,大范围的淋巴结清扫往往会引起一系列的并发症,包括术后盆腔粘连、淋巴管囊肿、植物神经损伤导致的排尿及性功能障碍等。新辅助治疗后单纯行全直肠系膜切除术而不进行淋巴结清扫,往往会出现较高的复发率。准确评估淋巴结的状态以及新辅助治疗后准确对淋巴结进行再分期,对诊疗决策的制定、减少术后并发症和改善患者预后有重要意义[3]。磁共振成像(magnetic resonance imaging,MRI)具有良好的软组织分辨率,可以多序列成像,反映组织细胞的完整性及病理变化,已成为检查直肠癌常规的影像学手段[4]。癌胚抗原(carcinoembryonic antigen,CEA)为一种大分子糖蛋白,属于广谱肿瘤标志物之一。正常状态下,机体CEA水平较低。CEA与肿瘤细胞的凋亡、免疫、黏附等关系密切,可反映机体抗肿瘤敏感度,在诊断结直肠癌中有一定价值[5]。本研究通过探讨MRI与CEA联合诊断直肠癌淋巴结转移的应用价值,为治疗直肠癌提供理论依据。
1 资料与方法
1.1 一般资料选取2019年5月至2021年4月西华第一医院收治的70例直肠癌患者。其中,男41例,女29例,年龄35~71岁,平均(53.20±8.95)岁。患者在手术治疗前接受MRI、CEA检查。本研究经西华第一医院医学伦理委员会通过。患者及家属签署知情同意书。
1.2 选取标准(1)纳入标准:①经病理确诊为直肠癌患者;②无MRI、CEA检查禁忌证。(2)排除标准:①接受过新辅助治疗;②合并其他恶性肿瘤;③临床资料不完整;④近期接受放化疗。
1.3 检测方法
1.3.1CEA 抽取患者5 mL晨起空腹静脉血,离心(转速3 000 r·min-1,半径10 cm)10 min,取血清置于-20 ℃冰箱保存,检测血清CEA水平。阳性标准:CEA>5 μg·L-1。
1.3.2盆腔MRI 检查前常规清理肠道,嘱患者仰卧平躺,使用1.5 T MRI(西门子Aera)扫描患者盆腔。(1)T1加权成像(T1weighted imaging,T1WI)横断面扫描参数设置:重复时间(time of repetition,TR)为750 ms,恢复时间(time of echo,TE)为14 ms,层厚4 mm,层间距1 mm,视野(field of view,FOV)为250 mm×250 mm。(2)T2加权成像(T2weighted imaging,T2WI)横断面扫描参数设置:TR 3 800 ms,TE 70 ms,层厚、层间距、FOV同上。(3)T2WI盆腔矢状面扫描:TR 4 021 ms,TE 83.2 ms,层厚6 mm,层间距7.5 mm,FOV同上。(4)垂直于病灶轴位的T2WI高分辨率扫描参数设置:TR 4 000 ms,TE 97 ms,层厚2.5 mm,层间距0.6 mm,FOV为200 mm×200 mm,回波链长度(echo train length,ETL)为13,激励次数(number of excitation,NEX)为4,分辨率0.87 mm×0.78 mm,矩阵256×230。(5)盆腔轴位弥散加权成像扫描的b值为800。由2名高年资影像科医生阅片。判断淋巴结转移的标准:短径大于8 mm或存在4项(异常形态、边缘不清、信号不均、强化不均)中1项,加上弥散信号增强[4]。
1.4 观察指标患者入院后,先接受CEA检测再进行MRI检查。MRI与CEA联合检查的阳性标准为:满足MRI阳性标准或CEA阳性标准均判为阳性。以术后病理结果为金标准,计算CEA、MRI、MRI联合CEA诊断直肠癌淋巴结转移的灵敏度、特异度、准确度、阳性预测值、阴性预测值、约登指数。
1.5 统计学方法采用SPSS 22.0统计软件处理数据。计数资料以频数和率(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 诊断结果经术后病理证实淋巴结转移41例,非淋巴结转移29例。MRI检出淋巴结转移32例,非淋巴结转移38例;CEA检出淋巴结转移35例,非淋巴结转移35例;MRI与CEA联合检出淋巴结转移47例,非淋巴结转移23例。见表1。
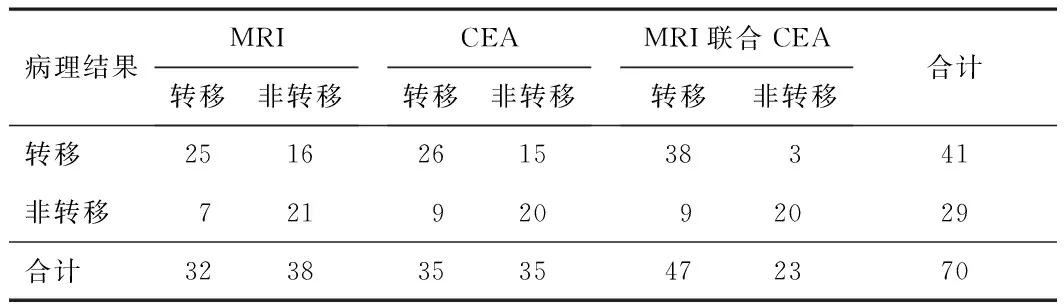
表1 MRI、CEA、MRI联合CEA诊断直肠癌淋巴结转移的结果(n)
2.2 诊断效能MRI联合CEA诊断直肠癌淋巴结转移的灵敏度、准确度、阳性预测值、阴性预测值、约登指数均高于MRI、CEA单独检查时(P<0.05)。MRI联合CEA诊断直肠癌淋巴结转移的特异度低于MRI单独检查时(P<0.05)。见表2。

表2 MRI、CEA、MRI联合CEA诊断直肠癌淋巴结转移的价值比较(%)
3 讨论
直肠癌多发于齿状线与直肠乙状结肠交界处[6]。病灶周围淋巴结的转移情况影响手术方式的选择以及是否需要进行新辅助治疗[7]。准确的分期与恰当的治疗对患者的预后有重要作用。目前,病理标本检测是鉴别直肠良恶性肿瘤的金标准,但存在取材困难、操作复杂、创伤性等不足。MRI是临床常用的影像学方法之一,通过强磁场脉冲激发检测对象组织水分子中的氢原子后产生磁共振信息,可有效、清晰地显示目标组织的位置、大小、形态等。MRI被用于消化道及盆腔肿瘤的诊断、分期及预后的评估效果已得到证实,但在不同T、N分期癌症患者中的应用价值较低[8]。术前提高直肠癌淋巴结转移的检出率对改善预后有重要意义。
癌细胞在生长过程中,肿瘤标志物的表达水平会升高。CEA为一种单体糖蛋白,是较早被发现并应用于临床的肿瘤标志物之一。血清CEA为胚胎性肿瘤细胞结构性抗原Ig超基因家族成员之一,为肠癌组织在生长中产生的糖类蛋白,主要附着于胚胎、肿瘤细胞表面或黏膜上皮[9]。在正常人体内,组织表面CEA的表达量较低,可以起到非特异性防御功能。当患者体内有肿瘤时,CEA可调节肿瘤细胞对毒性细胞或淋巴细胞的敏感性,呈现为易表达反应。CEA对内胚叶上皮演化的器官肿瘤较为敏感,被美国国立癌症研究中心推荐用来监测结直肠癌[10]。谭杨波等[11]研究发现,术前CEA的表达水平与直肠癌淋巴结转移呈正相关。CEA诊断结直肠癌的敏感度为56%~78%,特异度也不高[12]。
近年来,影像学与肿瘤标志物合理结合,通过发挥各自的优点便于及早诊断癌症。在本研究中,MRI联合CEA诊断直肠癌淋巴结转移的灵敏度、准确度、阳性预测值、阴性预测值、约登指数均高于MRI、CEA单独检查时。MRI易受心脏搏动、呼吸伪影的影响,对钙化病变的显示能力也较低。这易导致部分肿瘤患者病变区域图像显示不清或出现伪影等,影响鉴别准确度。CEA作为一种黏附分子,在肿瘤细胞之间和基质胶原蛋白与肿瘤细胞之间的黏附过程中发挥了重要作用,也在肿瘤细胞的扩增和转移中发挥作用。但是,可能受个体差异、病情进展等多因素的影响,单独应用CEA鉴别良恶性肿瘤会出现误诊或漏诊。约登指数反映诊断方法的价值,数值越大,诊断方法越好。MRI联合CEA可能有效弥补了单独使用MRI或CEA时存在的不足之处,为鉴别直肠良恶性肿瘤提供了更有效、更全面的依据,从而提高了鉴别诊断价值[13-14]。
综上所述,与单一使用MRI或CEA诊断直肠癌淋巴结转移的价值比较,MRI联合CEA对直肠癌淋巴结转移的诊断灵敏度、准确度、阳性预测值、阴性预测值均较高。但本研究样本量较小,需借助大样本的前瞻性研究佐证本研究结果。
