未分化型早期胃癌发生的影响因素及采用内镜黏膜下剥离术的临床价值
2021-09-03翟建欣冯文博
翟建欣,冯文博
(登封市人民医院 内镜科,河南 登封 452470)
胃癌是常见消化道肿瘤,随着生活习惯、饮食习惯的改变,其发病率逐年上升。因此,早发现、早诊断、早治疗具有重要临床意义[1]。随着内镜治疗技术的不断发展,内镜黏膜下剥离术(ESD)治疗早期胃癌取得较满意疗效;其治疗适应证已扩展为直径小于2 cm、未合并溃疡的未分化型黏膜内癌,然而因未分化型胃癌极易发生淋巴管转移,ESD 在治疗未分化型早期胃癌中仍存在争议[2]。因此,本研究旨在探讨未分化型早期胃癌的影响因素,并对所有患者长期随访,以指导临床治疗,现将结果报告如下。
1 资料与方法
1.1 一般资料
回顾性分析登封市人民医院2014年3月至2018年7月收治的行ESD 治疗的230 例早期胃癌患者的临床资料,依据术后病理结果将其分为分化组(n=190)及未分化组(n=40)。本院医学伦理会对本研究知情同意。
纳入标准:经ESD 术后确诊为早期胃癌;无胃部手术史及ESD 治疗史;患者及家属对本研究知情同意。
排除标准:合并ESD 手术禁忌证;精神障碍无法交流;妊娠及哺乳期妇女;晚期胃癌者;入院前接受其他治疗者;临床资料不完整。
1.2 方法
采用回顾性队列研究方法,收集两组患者临床资料,包括:性别、年龄、病灶位置、病灶大小、肿瘤分型、溃疡大小、肿瘤浸润深度等。见表1。
黏膜下剥离术术前采用传统白光内镜对病灶进行评估,同时在大于病灶边界1 cm 处进行内镜下标记,将肾上腺素、亚甲蓝及甘油果糖进行混合后,在标记点外侧黏膜下进行注射,达到病灶隆起的状态;采用内镜下环形刀于标记外0.5 cm 处进行环形切开,达到黏膜下层位置,在进行病灶剥离时,进行间断注射,保证操作范围于黏膜下层,以达到完整切除病灶的目的;使用止血钳或肽夹对创面止血,降低术后出血发生率。
1.3 观察指标
(1)比较两组患者一般临床资料;(2)采用Logistic回归分析未分化型早期胃癌发生的影响因素;(3)所有患者均随访2年,判断其短期疗效及长期复发率等。
短期疗效:比较两组术后出血情况;内镜下完整切除病灶,获取标本为整块切除;完整切除病灶,其垂直及水平切缘为阴性,无淋巴结转移[3]。治愈性切除:病灶整块切除、垂直切缘与水平切缘阴性、无脉管浸润,且满足以下条件的早期胃癌:(1)病灶直径大于2 cm,分化型黏膜内癌,无溃疡;(2)病灶直径小于等于3 cm,分化型黏膜内癌,合并溃疡;(3)病灶直径小于等于2 cm,未分化型黏膜内癌,无溃疡;(4)病灶直径小于等于3 cm,分化型浅层黏膜下癌。
长期复发率:自ESD 手术后第1 d 随访两年,分别于ESD 术后每隔3 个月门诊复查,随访期间依据患者个人病情选择治疗复发肿瘤的方案。追加手术指征:(1)切除标本切缘阳性者建议再次内镜下治疗或外科手术治疗。(2)如果有以下任意1 条有均建议追加外科根治手术:①切除标本基底切缘阳性;②浸润至黏膜下层200 μm 以上(SM2 及更深);③脉管侵袭阳性。排除上述追加手术指征即为未追加手术。
1.4 统计学方法
数据采用SPSS 17.0 统计软件进行处理,计量资料使用±s来表示,组间比较使用独立样本t检验。计数资料采用χ2检验进行比较;影响因素的筛选使用多因素Logistic 回归分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较
经单因素分析显示:年龄、病灶位置、肿瘤分型、溃疡数目及肿瘤浸润深度与发生未分化早期胃癌相关(P<0.05 或P<0.01)。见表1。
2.2 未分化型早期胃癌发生的影响因素
多因素Logistic 回归分析显示:年龄≤60 岁、肿块位于胃窦部、凹陷型、浸润黏膜下层及合并溃疡史是发生未分化型早期胃癌的独立危险因素(P<0.05 或P<0.01)。见表2。

表2 未分化型早期胃癌发生的影响因素
2.3 两组患者短期疗效比较
两组患者短期疗效之间无统计学意义(P<0.05);术后出血症状经过胃镜止血及药物治疗已缓解。见表3。
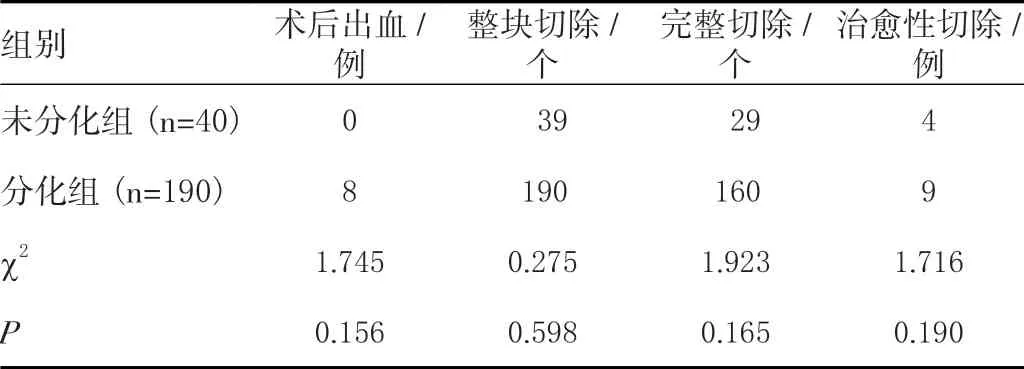
表3 两组患者短期疗效比较[n(%)]
2.4 两组患者长期随访复发率比较
所有患者均随访2年,未分化组23 例患者追加手术,无复发例数;17 例患者未追加手术中有5 例复发(5/17),其中2 例年龄≥60 岁,3 例病灶位于胃窦中部,差异明显(χ2=5.276,P=0.022)。分化组40 例患者追加手术,无复发例数;150 例未追加手术中有9 例复发(9/150);两者复发率之间差异不显著(χ2=2.519,P=0.112)。未分化组复发率为12.5%(5/40),明显高于分化组的4.74%(9/190),但差异无统计学意义(χ2=2.258,P=0.133)。见表4。

表4 两组患者长期随访复发率比较
3 讨论
胃癌具有较高的发病率和死亡率,已成为严重威胁人民生命健康的恶性肿瘤之一。ESD 是治疗早期胃癌无淋巴结转移的首选方案,ESD 是由内镜黏膜切除术(EMR)发展而来,近年来在国内得到迅速的推广应用,其在内镜下使用高频电刀与专用器械,将胃肠道>2 cm的病灶与其下方正常的黏膜下层逐步剥离,以将病灶完整切除,可以实现对胃肠道表浅病变的治愈性切除,在避免外科手术及保留器官的同时,对病灶进行切缘阴性的整块切除;与传统治疗方案相比,ESD 具有较高整块切除率、完全切除率的优势;与外科手术相比,ESD 具有微创、术后并发症少及费用低的特点[4-5]。然而,有关ESD 在治疗未分化型早期胃癌复发率方面的长期有效性仍存在争议。
相关研究报道[6-7],切除标本及活检确定肿瘤组织类型存在15%~80%的差异,治疗方式的选择存在争议,因此,术前对病变组织的肿瘤类型进行分析意义重大。一项有关早期胃癌的前瞻性多中心实验研究报道,男性、肿瘤直径大于30 mm、浅表隆起型及肿瘤浸润至黏膜下层等,可以作为早期胃癌的预测指标[8]。本次研究中经多因素Logistic 回归分析显示:年龄≤60 岁、肿块位于胃窦部、凹陷型、浸润黏膜下层及合并溃疡史是发生未分化型早期胃癌的影响因素;但两组患者短期疗效无统计学意义;与上述报道不相符,可能与纳入病例数量、类型及所处地区等相关。因此,建议在进行ESD 治疗时,关注年龄≤60 岁、位于胃窦部凹陷型患者,有必要时可以扩大标记范围,以完整切除病灶。早期胃癌患者临床预后较好,然而其存在复发的可能;ESD 比外科手术具有更高的远期复发率。一项有关ESD 治疗胃癌术后复发率的研究显示[9]:ESD 术后复发率为14%,明显高于外科手术的0.40%。本次研究中,未分化组复发率明显高于分化组,但差异并无统计学意义,表明ESD 治疗未分化早期胃癌术后极易复发,但考虑到研究样本量较少的原因,并未得出有统计学意义的数据,但是在对患者随访期间,仍需多加关注。
综上所述,年龄≤60 岁、肿块位于胃窦部、凹陷型、浸润黏膜下层及合并溃疡史是发生未分化型早期胃癌的影响因素;ESD 治疗未分化早期胃癌短期效果较好,但术后极易复发,建议患者术后追加手术治疗。本次研究还存在一些局限性,纳入病例数量少、单中心研究及随访时间短等,后期期待在大数据背景下进行进一步多中心研究。
