肝内胆管结石患者术后并发症发生的影响因素及干预措施研究
2021-08-31尹国庆
尹国庆
(辽宁省大石桥市中心医院,辽宁 营口 115100)
肝内胆管结石是指左右肝管汇合部以上各种分支胆管内的结石,该病与胆道细菌感染、胆汁滞留与寄生虫感染有关,患者主要表现为上腹部疼痛、黄疸、寒战发热等症状,若病情进一步发展,可并发胆源性肝脓肿、重症肝胆管炎、肝功能失代偿等症状,严重威胁患者的生命安全[1-2]。临床主要采用手术治疗,但手术具有一定的创伤性,加上患者自身合并的基础疾病或其他因素的影响,易诱发术后并发症,不利于患者预后恢复,并延长患者住院时间,增加医疗费用[3]。因此,为提高患者临床效益,需对患者术后并发症发生情况进行总结并分析发生因素,根据其危险因素,制定和实施相应的干预措施,从而有效降低肝内胆管结石患者术后并发症发生率,以促进术后康复,缩短住院时间[4]。本研究回顾性分析本院收治的74例肝内胆管结石患者的临床资料,旨在探讨肝内胆管结石患者术后并发症发生的影响因素,现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2018年2月至2020年2月本院收治的74例肝内胆管结石患者的临床资料,其中男42例,女32例;年龄38~76岁,平均(58.47±10.36)岁;病程1周~3个月,平均(1.74±0.46)个月。两组临床资料比较差异无统计学意义,具有可比性。所有患者均对本研究知情同意并自愿签署知情同意书。本研究已通过医院伦理委员会审核批准。纳入标准:经B超、CT、X线胆道检查,确诊为肝内胆管结石,符合肝胆管结石病治疗指南的诊断标准;B超可见结石远端胆管有扩张,CT可见肝门位置、胆管扩张、肝脏肥大、萎缩等表现,而X线胆道造影可见肝内胆管狭窄或阻塞或局限性扩张;具有肝内胆管结石肝切除手术治疗指征;临床资料完善;能正常交流。排除标准:凝血功能障碍者;合并胆囊炎、胰腺肿瘤、胆管癌者;肝、肾、心功能异常者;中途退出本研究者;精神障碍者。
1.2 方法 收集所有患者的临床资料,包括年龄、病程、性别、胆管结石家族史、胆结石切除史等信息,并记录其治疗及预后情况,根据并发症情况的不同分为研究组(出现并发症,n=36)与参照组(预后情况良好未出现并发症,n=38)。术前,采集患者清晨空腹血液3 mL,采用全自动生化分析仪(深圳迈瑞生物医疗电子股份有限公司,粤械注准20172401772,型号:迈瑞BS-350)检测患者术前白蛋白、术前白细胞等指标,并记录患者手术时间,在手术过程中观察患者是否存在肝门阻断、肝切除范围及胆肠吻合等情况。
1.3 观察指标 分析肝内胆管结石患者术后预后情况。记录患者并发症发生率和病死率,并发症包括切口感染、胆漏、胸腔积液、膈下积液、腹腔感染、胆道出血等。分析影响院前急救延迟因素:通过单因素分析比较两组性别、年龄、肝切除范围、既往行胆道手术、术中胆镜、合并胆肠吻合、术中肝门阻断、手术时间、术中出血量、术前白蛋白、术前白细胞水平等情况,将差异有统计学意义的指标进行多因素分析,以确定影响肝内胆道结石患者术后并发症发生的相关危险因素。
1.4 统计学方法 采用SPSS 23.0统计学软件分析数据,计量资料以“”表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 肝内胆管结石患者术后预后情况分析 74例患者中出现并发症36 例(48.65%);预后良好未出现并发症38 例(51.35%),见表1。
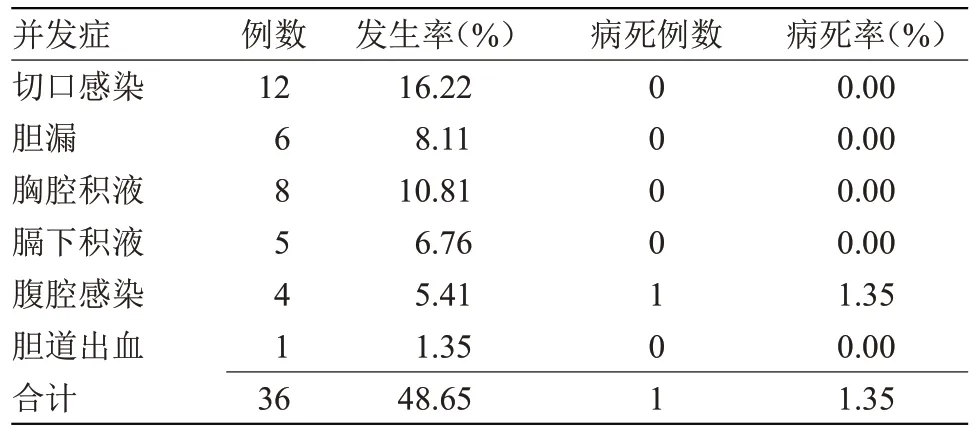
表1 肝内胆管结石患者术后预后情况分析
2.2 肝内胆道结石患者术后并发症发生的单因素分析 两组性别、年龄、肝切除范围、术中胆镜、术中肝门阻断、手术出血量、术前白细胞比较差异无统计学意义;研究组既往行胆道手术、合并胆肠吻合率高于参照组,手术时间长于参照组,术前白蛋白水平低于参照组,差异有统计学意义(P<0.05),见表2。

表2 肝内胆道结石患者术后并发症发生的单因素分析
2.3 影响术后肝内胆管结石并发症的多因素分析 手术时间、既往胆道史及术前白蛋白是肝内胆道结石患者术后并发症发生的独立危险因素(P<0.05),见表3。

表3 肝内胆道结石患者术后并发症发生的多因素分析
3 讨论
肝内胆管结石是一种常见的胆结石疾病,但结石沿肝内胆管树呈节段性分布,导致受累胆管出现梗阻、局部狭窄或引起肝脓肿等多种并发症,威胁患者的生命安全。肝切除手术是目前临床治疗该病的主要方法之一,不仅能去除病灶,还能取尽结石,缓解胆管梗阻,改善患者的症状和病情[5-6]。肝脏解剖结构较复杂且特殊,若手术护理不全面或术者手术操作技能不熟练、对肝脏解剖结构掌握不清晰,患者行肝切除手术易出现术后并发症。虽然对患者实施围手术期护理预防并发症,但仍有部分患者出现感染而增加病死率。
本研究结果显示,74 例患者中,出现并发症36 例(48.65%),其中切口感染占比16.22%,胸腔积液占比10.81%,胆漏占比8.11%,膈下积液占比6.76%,腹腔感染占比5.41%,胆道出血占比1.35%,并发症病死率为1.35%。并发症的发生是多种因素共同作用的结果,可能与手术因素、患者自身因素有关。本研究结果显示,手术时间、既往胆道史及术前白蛋白是肝内胆道结石患者术后并发症发生的危险因素(P<0.05)。分析原因为,手术时间长会增强麻醉对患者的刺激,同时,也延长手术创面感染时间,增加切口感染、腹腔感染与胆道感染的发生率[7];既往行胆道手术患者可能存在腹腔粘连,且还可引起急性胆管炎的发作,加上二次手术会增加分离创面,易增加术后腹腔渗液,提高术后腹腔感染风险[8];另外,大部分二次手术患者会出现结石残留或胆肠吻合口狭窄,使受累肝叶萎缩,损伤肝门结构,影响术后恢复,引起炎症反应,导致创面发炎或感染。存在胆道手术史患者的胆道血供出现异常,加上胆管炎发作,可导致瘢痕形成与胆管壁增厚,接受二次手术治疗后,会影响胆道愈合,从而提高胆漏或胆道出血发生率[9]。术前低白蛋白易提高患者的营养风险,降低患者术后免疫能力,不仅会影响患者预后,也不利于肝功能的恢复,还会增加术后感染的风险,甚至增加死亡率[10]。因此,针对上述影响因素,需制定相应的干预措施,以预防并发症。临床针对肝胆结石患者,应做好充足的手术准备,结合患者影像学检查结果,选择合适的术式;术前,需重视患者营养摄入,指导其合理、健康饮食,同时,可联合营养师,制定相应的饮食食谱,若患者存在糖尿病,可相应改变食谱,既保证患者血糖正常,又补充足量蛋白,且营养指标达标后,才可实施手术。同时,护理主管应加强护理人员的手术培训和考核,组织其参与其他院校手术配合护理的学习,提高其手术配合护理水平,同时,医护之间加强沟通交流,培养默契度,有利于提高医护的手术配合效率,缩短手术时间;在手术过程中,护理人员应及时止血,保证手术视野清晰程度,同时,严格遵循手术无菌操作原则,随时提醒医生注意操作力度,减少不必要的损伤,可最大限度避免感染情况的发生,术后预防性使用抗生素,降低患者感染率。
综上所述,手术时间、既往胆道史及术前白蛋白是肝内胆道结石患者术后并发症发生的危险因素,因此,提高手术技能、缩短手术时间、做好术前准备是预防和减少患者并发症情况的关键干预措施。
