埋藏式心脏转复除颤器一级预防患者恶性室性心律失常的发生及影响因素分析
2021-08-31杨盼董颖雪王莹琦李国草王楠张荣峰高连君夏云龙
杨盼 董颖雪 王莹琦 李国草 王楠 张荣峰 高连君 夏云龙
多个多中心、随机临床试验证明埋藏式心脏转复除颤器(ICD)可降低心脏性猝死(SCD)的发生率及死亡率[1]。国际心力衰竭(简称心衰)指南及我国心衰指南均将缺血性及非缺血性心衰患者植入ICD预防SCD 作为Ⅰ类推荐[2]。DANISH 试验研究结果表明,非缺血性心衰患者植入ICD 一级预防,与药物治疗相比,ICD 组并不能降低全因死亡率,但在降低SCD 风险方面疗效显著[3]。这提示临床医师目前对于心衰患者植入ICD 需要更谨慎评估患者临床状况。虽然临床试验数据[4]已经提供了一些适当的ICD 治疗的潜在预测因子,但是数据是有限的。在一级预防ICD 人群中,预计20%~30%的患者将会在植入后2 年内接受抗心动过速起搏(ATP)治疗或者电击治疗[5],因此ICD 治疗的患者选择仍有待改善[6]。需要更多的临床证据帮临床医生更精确的识别SCD 风险,尤其是心律失常性猝死的风险,使得植入昂贵的ICD 人群获益最大化,使有限的医疗资源利用更充分。
1 资料与方法
1.1 研究对象及分组 入选2010 年1 月至2016年12月于大连医科大学附属第一医院行ICD 植入作为一级预防的患者79例,二级预防的患者93例。
一级预防植入标准[7]:存在持续性心律失常所致SCD 高危因素,但未发生过持续性室性心动过速(简称室速)、心室颤动(简称室颤)(包括急性心肌梗死期所发生的室颤和行电复律、电除颤的患者)。①心肌梗死后40天,NYHA 心功能分级Ⅱ~Ⅲ级,左室射血分数(LVEF)<0.35;②NYHA 心功能分级Ⅱ~Ⅲ级,LVEF≤0.35的非缺血性心脏病;③心肌梗死后1个月,NYHA 心功能分级Ⅰ级,LVEF<0.30;④心肌梗死后40个月,LVEF<0.40,非持续性室速,电生理检查诱发出持续性室速、室颤。
二级预防植入标准[8]:植入ICD 前发生过明显影响血流动力学变化的持续性室速、室颤。①室颤或者血流动力学不稳定的持续性室速引起的心脏骤停幸存者,经过仔细评估明确原因且完全排除一过性及可逆性因素;②合并有器质性心脏病的自发持续性室速,无论有无血流动力学障碍;③不明原因的晕厥患者,电生理检查可诱发出临床相关的血流动力学不稳定的持续性室速或室颤;④心功能正常或接近正常的特发性持续性室速患者,其他治疗(包括射频消融)无效。
根据ICD 监测系统查看自植入日起至研究结束,是否有记录到恶性室性心律失常事件:经ATP治疗的事件、电击、电风暴(不包括不恰当治疗)。根据有无恶性室性心律失常事件的发生,将一级预防入组患者分为高危组、低危组。
1.2 ICD 参数设置及治疗 根据患者、基础心脏病、心律失常特点及SCD 的预防级别程控相应心动过速识别和治疗参数。即室速区识别为180次/分,识别间期26~34个;室颤区识别为200次/分,识别间期为18~30。室速区先发放2~3阵ATP治疗,再发放电复律治疗。室颤区先发放一阵ATP,再发放最大能量电除颤治疗。常规打开室上性心动过速(简称室上速)鉴别诊断功能。
ICD治疗分为适当治疗和不恰当治疗。适当治疗定义为经ATP 治疗或者电击治疗的室速、室颤事件。不恰当治疗定义为经ATP 治疗或者电击治疗的非室速、室颤事件,如快心室率心房颤动事件。
1.3 观察比较指标 比较一级预防和二级预防患者恶性室性心律失常事件的年发生率,其中年事件发生率定义为发生恶性室性心律失常事件的病人数与随访当时期内病人数的比值。
观察一级预防对象中两亚组的基线资料特征,评价基线特征与恶性室性心律失常发生之间的关系。
1.4 随访 所有研究对象至少随访4年时间。植入ICD 术后1个月、3个月、半年,之后每半年常规随访心电图及ICD 程控检查。
1.5 统计学处理 使用SPSS24.0统计软件进行数据分析。对患者基线资料特征进行比较,服从正态分布的计量资料以均数±标准差表示,两组组间对比采取两独立样本t检验;不服从正态分布的计量资料以中位数及四分位间距形式表示,两组间对比采用非参数秩和检验。计数资料均以百分数表示,两组间比较使用卡方检验或者Fisher确切概率法。等级计数资料采用秩和检验。以是否发生恶性室性心律失常为因变量,预测因素为自变量,采用Logistic单因素及多因素分析,评估基线特征之间的关系,以及基线特征与恶性室性心律失常发生率之间的关系。率的比较采用四格表卡方检验。以P<0.05为差异有显著性。
2 结果
2.1 猝死一级预防与二级预防患者室速、室颤发生率的区别 所有研究对象至少随访4年,植入ICD作为二级预防且随访资料完整的患者93例,随访期内发生恶性室性心律失常事件41例,死亡的9例,死亡率(9.7%)。一级预防患者79例,随访期内发生恶性室性心律失常事件24例,死亡的12例,死亡率(15.2%)。
术后第1年二级预防患者恶性室性心律失常累计发生率明显高于一级预防患者(32.3% vs 15.2%,P=0.009),术后第2年、第3年情况亦如此(P<0.05)。至术后第4年,一级预防和二级预防患者恶性室性心律失常累计发生率不再有差异(P=0.059)。见表1。
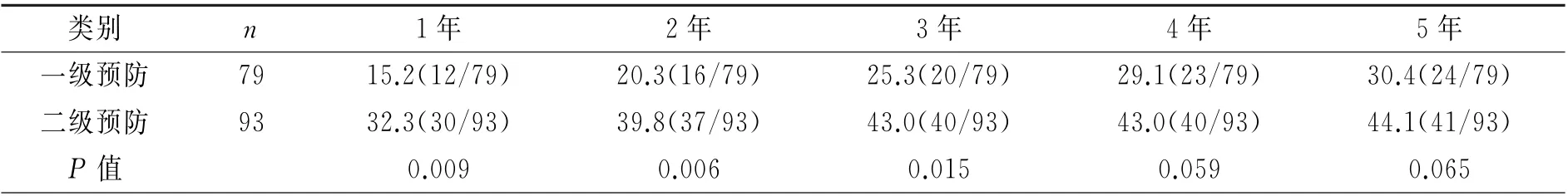
表1 一级预防和二级预防患者每年恶性室性心律失常累计发生率的比较(%)
2.2 ICD 一级预防SCD 患者发生恶性室性心律失常事件的预测因素 纳入的79例一级预防患者中,发生室速、室颤的患者24例,其中年龄≤60岁的有15例(15/24,62.5%)。LVEF、左室舒张末内径、年龄、室间隔厚度、室性早搏(简称室早)个数两组间存在显著性差异(P值均<0.05)。LVEF 越低、左室舒张末内径越大、年龄越小、室间隔越薄、室早个数越多越容易出现室速、室颤。见表2。
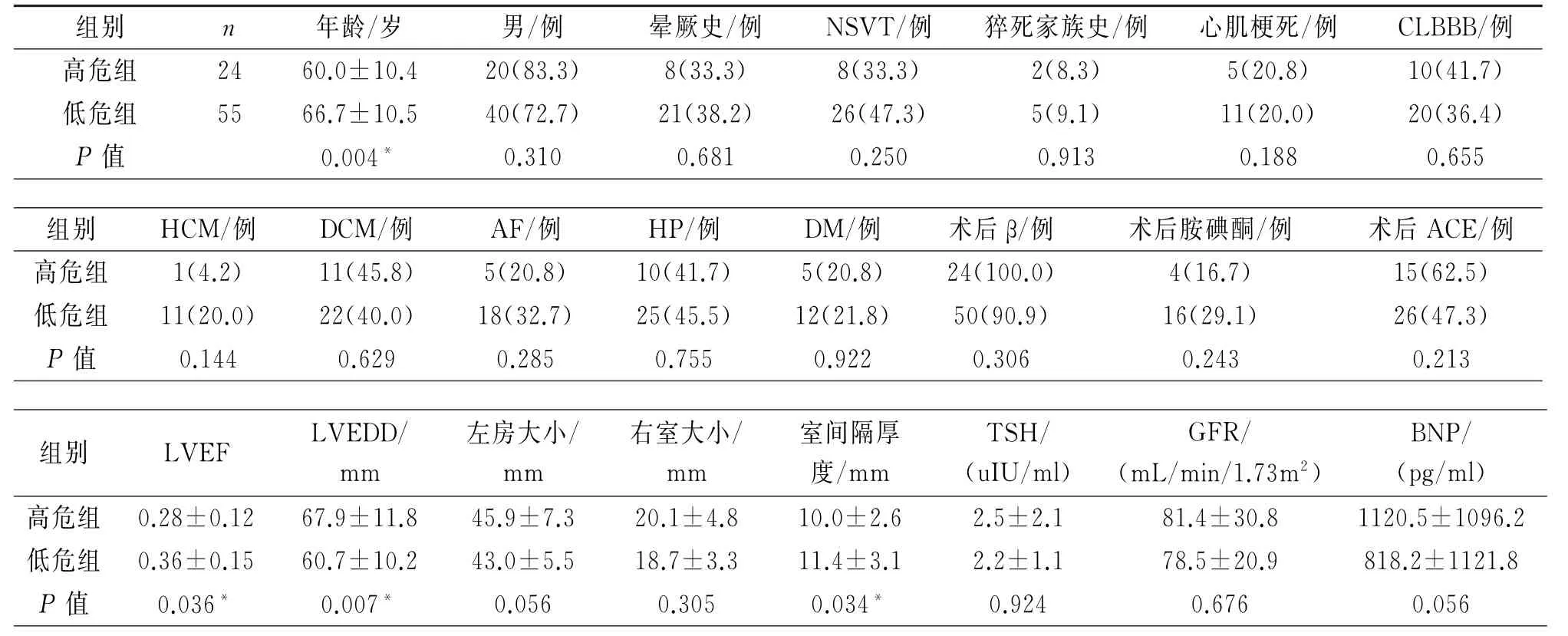
表2 ICD 一级预防SCD 患者发生与未发生恶性室性心律失常事件患者的基线特征比较
对于ICD 一级预防SCD 患者发生恶性室性心律失常事件的预测因素进一步行Logistics单因素相关分析,进一步筛选出LVEF、左室舒张末内径、年龄、室间隔厚度与是否发生室速、室颤存在相关性,其中左室舒张末期内径大小与室速、室颤发作呈正相关,左室射血分数及年龄与发生恶性室性心律失常呈负相关,进一步行Logistics多因素回归分析,平衡各因素的混杂干扰后,提示年龄及LVEF为最显著相关因素。见表3。
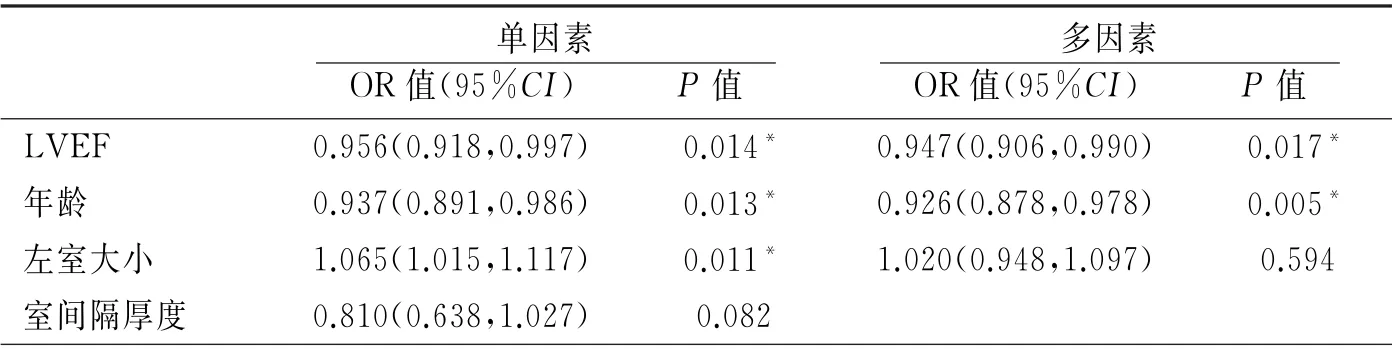
表3 Logistics多因素分析
2.3 ICD猝死一级预防患者生存预后分析 一级预防患者中,高危组和低危组比较,发生室速、室颤患者的生存率较低,但差异无统计学意义(P=0.29)。图1。

图1 高危组与低危组的生存曲线
3 讨论
本研究主要发现,ICD 一级预防和二级预防患者恶性室性心律失常发生率逐年趋同,术后第4年始,恶性室性心律失常累计年发生率无差异。ICD猝死一级预防患者中,左室舒张末内径越大,年龄越小,室早个数越多、LVEF越低、室间隔越薄,可能越容易发生室速、室颤。其中年龄、LVEF预测价值可能更显著。
3.1 猝死一级预防和二级预防患者恶性室性心律失常发生率逐年趋同 早在2002 年就有研究提示,在ICD 猝死一级预防患者中,恰当治疗的发生率并不是微不足道的[8]。有研究[5]显示在一级预防ICD 人群中,预计20%~30%的患者将会在植入后2 年内接受ATP 治疗或者电击治疗。ICD 二级预防AVID 试验显示只有32%的患者在2 年时未发生自发性室速、室颤。不论是一级预防人群还是二级预防人群,ICD能有效终止恶性室性心律失常,降低SCD。本研究提示适用于一级预防人群,随着时间延长(累计3 年),发生恶性室性心律失常的风险与二级预防人群趋于一致。再次证明ICD 作为预防SCD 的有效治疗手段,不论是二级预防还是一级预防,其治疗的意义同样重要。但在我国,ICD 一级预防远远不够,应该引起重视。我国的SCD 人 数 约 为50 万 人/年,ICD 作 为SCD 的一线防治措施,但器械植入率及接受度还远远低于其增长速度。去年我国的植入量仅6 000余例,表明仅有1%的猝死高危患者被识别并获取可靠的预防措施。
3.2 猝死一级预防患者中年龄与恶性室性心律失常的关系 室性心律失常是猝死的重要原因。ICD为高危患者提供预防性治疗选择。这种预防主要是ICD利用率增长的原因[9]。最近丹麦关于非缺血性心脏病心衰患者的ICD 一级预防试验——DANISH 研究在欧洲心脏病年会上公布,结果显示ICD可降低SCD,且小于68岁的人群总死亡率降低更显著。表明对于非缺血性心肌病心衰患者ICD 一级预防可以有效预防SCD,且对于年龄小于68 岁的患者获益更大[3]。有研究提示对于有ICD 一级预防指征的患者,年龄与不适当的ICD 治疗之间存在负相关关系[9]。
有研究提示肥厚型心肌病一级预防植入ICD人群中,年轻患者、心肌疤痕、心房颤动是发生室性心律失常的重要预测因子[10]。Begley等的研究发现ICD 恰当治疗的发生率与植入年龄有关。本研究结果提示年龄越小,从ICD 中获益可能越明显。年龄越小,交感神经活性越强,由儿茶酚胺引起的强烈反应所致的自主神经失调,会导致心肌损伤和心律异常。同时交感神经激活是发生室速、室颤的触发因素。另外,因年龄小,生存时间越长,检出率越高。而在一项317名接受ICD 植入的初级预防患者的研究中,平均随访(760±599)天后,ICD 治疗发生率为17.7%。老年人(≥65岁),左室扩张和利尿剂的缺席是ICD 治疗的预测因素[11]。与本研究存在不一致。这就需要更多大样本的随机对照临床试验进一步佐证。
