子宫动脉栓塞联合腹腔镜下瘢痕妊娠病灶清除对再次妊娠影响的临床观察
2021-08-30刘红艳
刘红艳
(陇南市第一人民医院,甘肃 陇南 746000)
剖宫产瘢痕妊娠是临床一种较为罕见的异位妊娠疾病,通常发生于既往有剖宫产史的女性[1]。临床研究认为,剖宫产瘢痕妊娠主要是因为子宫瘢痕部位薄弱的肌壁组织在胎囊生长发育过程中被穿透,所以其对患者的危害是巨大的,极易导致患者出现大出血、子宫破裂等并发症,甚至会导致患者死亡[2]。就现阶段剖宫产瘢痕妊娠治疗方案来看,以尽可能保留患者子宫为治疗原则,常用的治疗手段以药物治疗、清宫术、子宫瘢痕切除术及子宫动脉栓塞等为主,均可以取得不同程度的治疗效果。近年来随着腹腔镜技术的广泛应用,依托腹腔镜治疗的多种微创手术方式得到了临床的运用[3-4]。本文为了进一步明确介入治疗双侧子宫动脉栓塞联合腹腔镜下瘢痕妊娠病灶清除在剖宫产瘢痕妊娠中的应用价值与效果,特将接诊的198例剖宫产瘢痕妊娠患者作为研究对象,结果分析如下。
1 资料与方法
1.1 一般资料
将我院妇科2019年10月至2020年5月接诊的198例剖宫产瘢痕妊娠按照入院时间均分为研究组和对照组,各99例。(1)纳入标准:①所有患者均有剖宫产史、阴道出血及停经史,剖宫产瘢痕部位可见不均匀的包块或孕囊;②入院均签署治疗知情同意书;(2)排除标准:①对子宫动脉栓塞术造影剂存在过敏,其他部位异位妊娠与合并其他疾病;②病情严重或存在大出血。研究组患者年龄27-39岁,平均(32.6±3.5),其中经历过1次剖宫产的患者例数为78例,2次剖宫产的患者例数为21例,孕周7-11周,平均(8.9±0.7)周;对照组患者年龄26-38岁,平均(33.7±2.4)岁,其中经历过1次剖宫产的患者例数为79例,2次剖宫产的患者例数为20例,孕周7-11周,平均(8.6±0.9)周。两组一般资料(P>0.05)。
1.2 方法
(1)研究组:双侧子宫动脉栓塞:①治疗前均接受碘过敏试验,栓塞剂选用明胶海绵微球;②栓塞过程:取患者平卧位,局部麻醉,在患者右股动脉搏部位穿刺并置入5F动脉鞘管,造影程度以可探明子宫血管分布及血运为准,所注射的造影剂包含350μm~500μm明胶海绵微球和200 mg甲氨蝶呤(上海信谊药厂有限公司,国药准字H31020644)。腹腔镜下瘢痕妊娠病灶清除术:①选择在双侧子宫动脉栓塞完成后的24-48 h开展腹腔镜下瘢痕妊娠病灶清除术;②手术方法:取患者膀胱截石体位,并行静脉麻醉。借助腹腔镜充分切开阔韧带后叶膜,而后分离双侧子宫动脉,确保可以充分暴露,随后利用双极电凝进行双侧子宫动脉阻断,准确定位后切除病灶,务必确保所有病灶清理干净。
(2)对照组:①取患者膀胱截石体位,全身麻醉;②将宫腔镜镜体置入至患者的宫腔,对瘢痕妊娠病灶位置、大小、范围等进行详细的探查。并建立气腹,待进入患者腹腔后全面探查腹腔及子宫情况,此过程中需要利用透光试验探查患者子宫肌层薄弱区域,寻找病灶并切除。待所有的病灶清除完毕后,即可全层缝合子宫肌层,借助宫腔镜再次检查治疗效果,手术结束。
1.3 观察指标与评价标准
术中出血量(研究组为两次术中出血量总和)、手术时间(研究组为两次手术所用时间总和)、住院时间、月经复潮时间、阴道出血时间、术后血HCG恢复正常时间、1次治愈率。并发症比较指标包括发热、穿刺部位血肿、大腿与臀部疼痛。
1.4 统计学方法
采用的处理统计学软件为SPSS20.0,计量资料用(±s)表示,用t检验,计数资料使用χ2检验。计数资料用(%)表示,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标比较
研究组术中出血量少于对照组,手术时间、住院时间均短于对照组,但两组手术时间比较差异无统计学意义(P>0.05),其余两项比较有意义(P<0.05)。见表1。
表1 两组患者手术相关指标比较(±s)
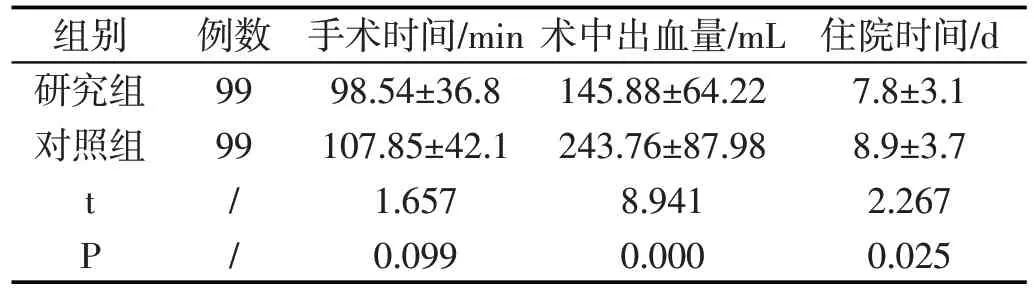
表1 两组患者手术相关指标比较(±s)
组别 例数 手术时间/min术中出血量/mL住院时间/d研究组9998.54±36.8145.88±64.227.8±3.1对照组99107.85±42.1243.76±87.988.9±3.7 t/1.6578.9412.267 P/0.0990.0000.025
2.2 两组预后指标比较
阴道出血时间及术后血HCG恢复正常时间均短于对照组(P<0.05);月经复潮时间比较差异无统计学意义(P>0.05)。见表2。
表2 两组预后指标比较(±s)
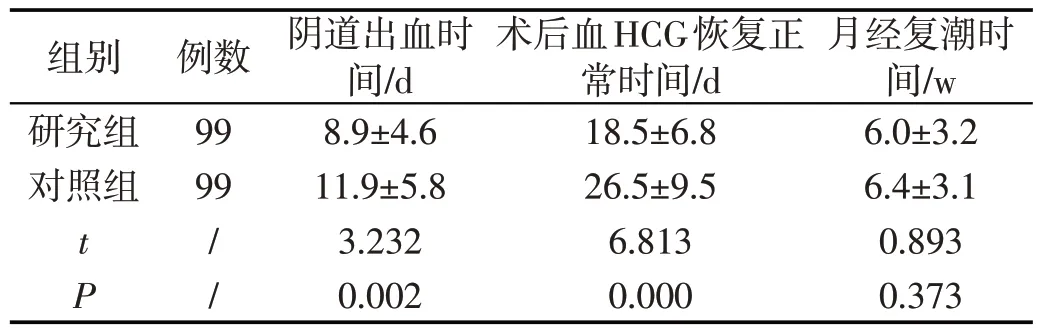
表2 两组预后指标比较(±s)
组别 例数 阴道出血时 术后血HCG恢复正 月经复潮时间/d常时间/d间/w研究组998.9±4.618.5±6.86.0±3.2对照组9911.9±5.826.5±9.56.4±3.1 t/3.2326.8130.893 P/0.0020.0000.373
2.3 两组患者并发症发生率比较
对照组出现发热6例,大腿与臀部疼痛6例,穿刺部位血肿7例,并发症发生率为19%(19/99);研究组出现发热3例,大腿与臀部疼痛2例,穿刺部位血肿3例,并发症发生率为8%(8/99)。研究组并发症发生率低于对照组,比较差异有统计学意义(χ2=5.189,P=0.023<0.05)。
3 讨论
有过剖宫产史的女性再次妊娠时,如果孕囊着床在子宫原疤痕处,则极易导致出现阴道流血,晚期严重时还会出现子宫破裂的情况,临床将其认定为较难处理的异常妊娠[5]。近年来随着临床研究的深入,发现随着孕期的增加,导致妊娠的组织会往基层长,甚至出现瘢痕部位破裂的情况[6-7]。对于之前做过剖宫产的孕妇,再次怀孕时务必明确妊娠位置,尽早进行临床诊断,以此避免妊娠后期出现完全性的前置胎盘[8]。剖宫产瘢痕的临床治疗较多,大致可以分为两类。其中保守性手术治疗最为常用的治疗手段是双侧子宫动脉介入栓塞术,在介入治疗后往往还需要给予患者中西医药物治疗,并根据实际治疗情况采取宫腔镜电切等手术方式,整体治疗需要花费较长的时间,患者需要多次住院,参与分阶段治疗,导致患者的治疗依从性和配合度有所下降[9]。根治性手术治疗方式包括腹腔镜手术和经阴道瘢痕修补术等,但因为经阴道瘢痕修补术对临床医师的手术熟练程度有很高的要求,且术中患者极易出现膀胱等周围脏器损伤,因而在剖宫产瘢痕临床治疗中不常用[10-11]。
本研究发现:研究组患者的术中出血量少于对照组,住院时间、手术时间、阴道出血时间及术后血HCG恢复正常时间均短于对照组,并发症发生率也低于对照组。提示介入治疗双侧子宫动脉栓塞联合腹腔镜下瘢痕妊娠病灶清除治疗方案对患者的创伤更小,而且可以取得良好的治疗疗效。由此可以得出以下结论:
(1)腹腔镜联合手术治疗剖宫产瘢痕妊娠的疗效值得肯定,有很高的成功率且并发症发生率低,但宫腔镜与腹腔镜联合使用对于手术环境有着很高的要求,比如手术室硬件设备、临床医师专业程度等。虽然可以取得良好的成效,但不建议在基层医院推广应用[12];
(2)子宫动脉栓塞治疗方式对于手术环境的要求不高,一般的放射介入科均可进行。就本次研究结果来看,子宫动脉栓塞在大出血瘢痕妊娠患者临床治疗中可以取得良好的效果,更为重要的一点是,在阻断子宫动脉血供的同时注入甲氨蝶呤,可以有效促使病灶局部的药物浓度升高,实现降低绒毛活性的目的,后续的清宫治疗也更加的方便安全[13-14];
(3)子宫动脉栓塞治疗方法可以大大降低子宫动脉栓塞的治疗难度,更为重要的一点是,已经栓塞的子宫动脉在完成临床治疗后依然可以再通,能够最大限度减少对患者卵巢功能的损伤,有助于保护患者的生殖能力。
张文莉等[15]人在临床研究中指出,虽然介入治疗双侧子宫动脉栓塞在治疗剖宫产瘢痕妊娠中有很多的优势,但在临床治疗依然需要把握好两方面的要点。一方面在治疗前要对患者病情进行全面系统的评估,在全面掌握患者病情特征的基础上确定治疗方案。另一方面在完成治疗后需要及时对患者不良反应、术后症状等严密观察,并给予针对性治疗护理,以此保证临床治疗效果。
与宫腔镜联合腹腔镜下瘢痕妊娠病灶清除治疗方式相比,介入治疗双侧子宫动脉栓塞联合腹腔镜下瘢痕妊娠病灶清除在剖宫产瘢痕妊娠临床治疗中具有显著的应用价值,且手术治疗方案有较高的安全性,患者术后不会出现严重的并发症,可取得良好的治疗效果。给予剖宫产瘢痕妊娠患者施以介入治疗双侧子宫动脉栓塞联合腹腔镜下瘢痕妊娠病灶清除方案,可有效提升治疗效果,患者的住院时间、术后阴道流血时间、术后血HCG恢复正常时间等均更短。
