极低出生体重早产儿视网膜病变的相关危险因素及近期转归△
2021-08-30刘秋彤吴艳宋思捷钟晓云
刘秋彤 吴艳 宋思捷 钟晓云
随着新生儿医学技术和医疗设备等方面的迅速发展,我国极低出生体重儿(VLBWI)存活率也在不断升高,其生存质量越来越受到关注。作为早产儿的常见病及儿童致盲的首要原因,早产儿视网膜病变(ROP)的发生率呈现出逐渐升高的趋势[1-2]。虽已经应用了不同的治疗策略来治疗ROP,但因目前尚无确切的药物和内科治疗方法,仍有部分ROP患儿发生严重的视力障碍甚至失明,因此,严重视网膜病变的预防显得尤为重要。现将2017年4月至2019年5月重庆市妇幼保健院新生儿重症监护室住院治疗的 VLBWI 208例纳入统计分析,以探讨ROP在VLBWI中的检出率及相关危险因素,为未来预防和监测ROP提供帮助和依据。
1 资料与方法
1.1 一般资料2017年4月至2019年5月于重庆市妇幼保健院新生儿重症监护室住院的262例 VLBWI,选取其中208例患儿作为研究对象。排除标准:(1)提前出院无法完成ROP筛查的患儿;(2)死亡病例。本研究符合《赫尔辛基宣言》要求,所有患儿的监护人均知情并均签署知情同意书。
1.2 方法
1.2.1 筛查及诊断标准排除眼底筛查禁忌证后完善知情同意书。依据《中国早产儿视网膜病变筛查指南》,在生后4~6周或矫正胎龄31~32周进行首次筛查,ROP的诊断、分区、分期和筛查间隔期均参考2014年由中华医学会眼科学分会眼底病学组制定的《中国早产儿视网膜病变筛查指南》。
1.2.2 筛查方法受检患儿予以复方托吡卡胺滴眼液滴眼并充分散瞳后,行床旁眼底镜检查,采用ROP国际分类标准记录VLBWI的视网膜发育状况。检查、记录和诊断均由具备ROP经验的眼科医师进行。根据是否发生ROP,将患儿分为ROP组(98例192眼)和非ROP组(110例220眼),其中ROP组患儿根据是否需要治疗分为重症组(6例12眼)与非重症组(92例180眼)。
1.2.3 危险因素(1) 母亲围生期情况:分娩方式、是否多胎、是否试管婴儿、产前是否正规使用地塞米松;母亲孕期疾病:妊娠期糖尿病(GDM)、妊娠期高血压、妊娠期肝内胆汁淤积症(ICP)、绒毛膜羊膜炎、妊娠合并甲状腺功能减退。(2)VLBWI的一般资料:性别、胎龄、出生体重、是否小于胎龄儿、1 min和5 min的Apgar评分。(3)住院期间治疗措施:气管插管、机械通气、肺表面活性物质(PS)应用、经改良胃管微创注入肺表面活性物质(LISA)技术应用、吸氧时间、吸氧浓度≥40%、住院期间体重增长、输血治疗。(4)早产儿相关疾病:呼吸窘迫综合征(RDS)、支气管肺发育不良(BPD)、动脉导管未闭(PDA)、早产儿脑室内-脑室周围出血(PIVH)、新生儿败血症、新生儿坏死性小肠结肠炎(NEC)、甲状腺功能减退、宫外生长迟缓。以上疾病诊断标准参考《实用新生儿学》(第5版)(人民卫生出版社)。
1.3 统计学方法采用SPSS 17.0统计软件进行数据处理。单因素分析中计数资料采用卡方检验进行比较,计量资料中符合正态分布者以均数±标准差表示,组间比较采用两独立样本t检验;不符合正态分布者用中位数及上下四分位数表示,组间比较采用两独立样本的秩和检验;多因素分析采用Logistic回归分析。检验水准:α=0.05。
2 结果
2.1 一般结果262例VLBWI中,54例在完成ROP筛查之前出院或死亡,其中因提前出院未完成眼底检查者43例,死亡11例,余208例患儿纳入分析。纳入分析的所有患儿均在生后4~6周或矫正胎龄31~32周进行首次筛查,首次筛查日龄为(28.8±4.7)d,首次诊断日龄为(34.0±9.7)d。其中超低出生体重儿32例(15.4%);双胎或多胎109例(52.4%),单胎99例(47.6%);胎龄为(30.1±2.2)周,出生体重为(1213.8±195.0)g;性别分布为男98例(47.1%),女110例(52.9%)。
2.2 ROP检出率分布208例VLBWI住院期间ROP总检出率为47.1%(98/208),其中ROP患儿中需手术干预者6例(6.1%),出生体重<1000 g、1000~1249 g和1250~1499 g的新生儿ROP的检出率分别为84.3%(27/32)、54.8%(40/73)和30.0%(31/103)。胎龄<28周、28~31+6周和≥32周的ROP检出率分别为93.8%(30/32)、 49.3%(66/134)和 4.8%(2/42)。
2.3 患儿的母亲围生期因素分析ROP组与非ROP组VLBWI母亲围生期因素分析结果显示,阴道分娩与ROP发生相关(P<0.001),ROP组患儿的母亲ICP检出率较非ROP组患儿检出率低(P=0.018)。其他因素包括多胎、试管婴儿、产前正规应用地塞米松、GDM、妊娠期高血压、绒毛膜羊膜炎、妊娠合并甲状腺功能减退两组间差异均无统计学意义(均为P>0.05)(见表1)。

表1 ROP组与非ROP组VLBWI母亲围生期因素比较
2.4 患儿一般临床资料分析ROP组患儿的胎龄及出生体重低于无ROP组的患儿(均为P<0.001)。较低的1 min Apgar评分、5 min Apgar评分与ROP的发生均相关(均为P<0.001)。VLBWI中小于胎龄儿的ROP检出率较非小于胎龄儿低(P<0.001),而性别比较两组间差异无统计学意义(P=0.431)(见表2)。
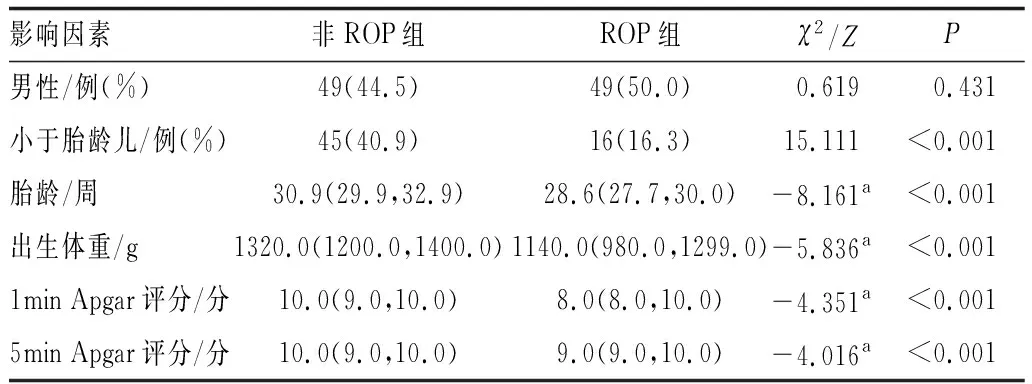
表2 ROP组与非ROP组VLBWI一般资料比较
2.5 住院期间的治疗措施与ROP之间的关系两组患儿间气管插管、PS应用、吸氧浓度≥40%、输血治疗比例及吸氧时间比较差异均有统计学意义(均为P<0.05),但是机械通气、LISA技术应用占比和住院期间体重增长两组患儿间比较差异均无统计学意义(均为P>0.05)(见表3)。

表3 ROP组与非ROP组VLBWI住院期间治疗措施比较
2.6 早产儿相关疾病与ROP的关系分析RDS、BPD、PDA、早发型败血症(EOS)、甲状腺功能减退ROP组患儿检出率更高(均为P<0.05),PIVH、NEC、晚发新败血症(LOS)、宫外生长迟缓两组患儿间差异均无统计学意义(均为P>0.05)(见表4)。多因素分析结果显示,胎龄(OR=0.497,95%CI:0.391~0.631,P<0.001)和出生体重(OR=0.998,95%CI:0.996~1.000,P=0.046)为ROP发生的独立危险因素(均为P<0.05)。
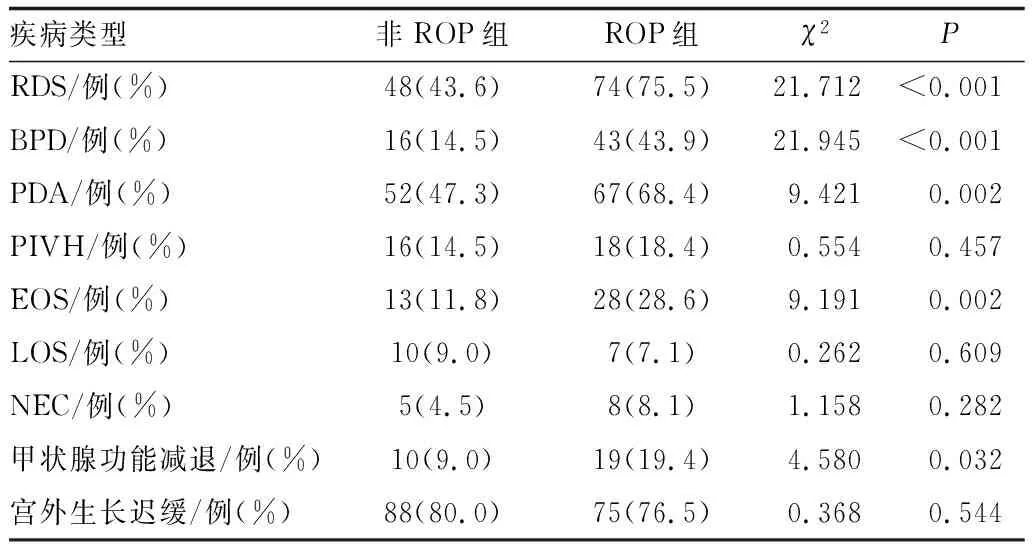
表4 ROP组与非ROP组间早产儿相关疾病比较
2.7 ROP患儿重症组与非重症组比较分析重症组患儿女6例(100.0%),男0例(0),重症组患儿胎龄[(27.4±1.3)周]小于非重症组[(28.8±1.6)周];两组间患儿性别和胎龄差异均有统计学意义(均为P<0.05),而母亲围生期情况、住院期间治疗措施和早产儿相关疾病两组患儿间差异均无统计学意义(均为P>0.05)。
2.8 近期转归在出院后眼底复查中,98例ROP患儿失访30例,回访患儿68例(69.3%)。复查至无ROP且完全血管化者53例(77.9%),复查至无ROP但未完全血管化者11例(16.2%),瘢痕形成者4例(5.9%),失明0例(0),平均完全血管化时间为168.4 d。
3 讨论
ROP是早产儿的严重并发症,可导致严重的视力损害甚至失明,严重影响早产儿的生存质量。由于近年来ROP的发生率有逐渐上升趋势,国际小儿眼科和斜视委员会对全球141个国家的ROP筛查计划进行了调查,发现仅65%的国家进行了ROP筛查[2]。在不同国家和地区,VLBWI的ROP发生率各不相同,据文献报道,欧美国家发生率为12.6%~34.5%[3-4],而亚洲地区普遍偏高。其中韩国的一项回顾性研究显示,VLBWI的ROP发病率为34.1%,ROP患儿中有11.5%接受了治疗[5]。日本小于28周的VLBWI的 ROP检出率高达91.0%,显著高于瑞士的25.2%[6],本研究中小于28周VLBWI的ROP检出率高达93.8%,与日本VLBWI的 ROP检出率接近,显著高于欧洲国家。除可能与医疗水平有关外,有学者提出可能与种族因素有关,与白人婴儿相比,亚洲和黑人婴儿有更高的发生阈值ROP的风险[7]。在我国不同地区的ROP发生率也有差异,这可能与我国内地新生儿救治水平存在明显的区域差异有关。广州市第一人民医院的一项回顾性研究显示,VLBWI的ROP发生率为46.61%,出生体重≤1500 g的患儿ROP治疗率为21.51%[8],其ROP发生率与本研究接近,但ROP治疗率远高于本研究;云南省曲靖市妇幼保健院VLBWI的ROP发生率为41.33%[9],与其相似的有青岛市妇女儿童医院,其VLBWI的ROP发生率为41.6%[10];而华西第二大学医院仅为26.0%[11];香港仅18.5%[12]。我国一项多中心研究显示,出生体重<1000 g和1000~1499 g患儿ROP发生率分别为54.2%和22.1%,其治疗比例分别为18.1%和5.7%[13],这项多中心研究中VLBWI的ROP发生率低于本研究,这可能与我院新生儿重症监护室作为重庆市危重新生儿救治中心,收治及转运较多区县级危重VLBWI有关;同时,随着本院医疗救治水平的提高,VLBWI存活率也有所提高,使ROP检出率偏高。但随着我院呼吸支持策略及用氧的严格管理,尤其是产房内无创呼吸支持的发展使得VLBWI中ROP的治疗率低于我国其他医院。
本研究在ROP相关危险因素中分析了母体因素对ROP的影响,发现阴道分娩的VLBWI的ROP检出率更高。意大利一项前瞻性研究提出阴道分娩是超低出生体重儿阈值ROP的一个重要且独立的预测因素[14]。这可能与阴道分娩机制导致胎儿脑血管的压力动力学发生变化有关。除此之外,早产儿阴道分娩常与宫内感染有关,而宫内感染与ROP的关系已有学者报道[15],全身促炎细胞因子可通过炎症调节血管内皮生长因子的产生直接影响视网膜新生血管的形成[16]。虽然本研究中VLBWI母亲绒毛膜羊膜炎与ROP的检出率无关,但在新生儿败血症中EOS者ROP的检出率更高,而LOS与ROP的检出率无关,是否存在宫内隐匿感染或生产时感染与ROP的关系仍需进一步研究。
近年来大量研究表明,新生儿呼吸系统疾病和呼吸治疗与ROP的发生密切相关,早产儿的规范用氧以及目标氧饱和度的维持作为早产儿的重要研究内容一直受到全世界的密切关注。长时间用氧、过高的目标氧饱和度都会增加ROP的风险[17]。本研究结果显示,新生儿呼吸系统相关疾病中,诊断为RDS、BPD的患儿ROP的检出率更高,这可能因为RDS、BPD患儿的用氧时间更长。呼吸治疗方面:气管插管、PS应用、吸氧浓度≥40%及吸氧时间长的患儿ROP检出率更高。虽然气管插管和PS使用均与ROP的检出率增加有关,但在使用PS的患儿中,PS的使用方法,即LISA技术或气管插管-肺表面活性物质-拔管使用持续气道正压通气(INSURE)技术与ROP的检出率均不相关,可能因为需要使用PS和需要气管插管患儿的呼吸系统疾病更重、分娩后可能需要更进一步的复苏手段等。有研究表明,除用氧时间与氧浓度与ROP相关以外,早产儿生命早期血氧饱和度波动同样会导致ROP的发生[18]。本研究中较低的1 min Apgar评分和5 min Apgar评分、输血和PDA患儿的ROP检出率更高,可能因为在这些情况下更容易引起血氧饱和度波动,血氧饱和度波动可造成低氧事件的频繁发生,不成熟的视网膜血管更容易受到缺氧或高氧引起的组织损伤,最终导致视网膜血管发育异常,从而引起ROP。其中输血与ROP之间的关联有学者提出了不同的见解。Stutchfield等[19]提出新生儿在出生时具有较高水平的胎儿血红蛋白,输血使含有大量成人血红蛋白的血液进入早产儿体内,造成视网膜的氧气利用率迅速增加,从而促进ROP的发展,并因此推断胎儿血红蛋白可能是预防ROP发生的保护因子。Wang等[20]的研究发现,在VLBWI中,出生后30 d内随着输血次数的增加,ROP发生的风险随之增加,其机制可能是氧化应激损伤引起视网膜血管发育异常所致。因此,合理严格控制用氧、最佳的围产期护理和疾病的规范治疗对减少VLBWI的ROP发生显得十分重要。
ROP的危险因素涉及多个方面,但目前公认胎龄和出生体重是ROP发生的主要危险因素[21]。本研究通过多变量调整后,VLBWI中ROP的发生与胎龄(OR=0.497,95%CI:0.391~0.631,P<0.001)和出生体重(OR=0.998,95%CI:0.996~1.000,P=0.046)独立相关,该结果与目前世界各国研究结果一致。胎龄越小、体重越轻的患儿其发生ROP的风险越高,而胎龄与ROP的发生更为密切,重症ROP也与更小的胎龄相关,这可能与视网膜的发育过程有关,自胚胎4个月起,视网膜血管自视盘开始逐渐朝锯齿缘生长,7个月才达到鼻侧周边视网膜,近足月时方能到达颞侧周边部,实现完全血管化[22]。早产儿在分娩后暴露在较子宫内相对高氧的环境中,这会降低血管内皮生长因子的产生,进而阻止周围视网膜血管的生长[23]。胎龄越小的早产儿出生后越容易受到子宫外环境和自身疾病的影响,使视网膜血管化受阻,造成ROP。
本研究中女性及更小胎龄的VLBWI重症ROP检出率更高。法国一项6年回顾性研究发现胎龄≤27周与重症ROP有关,与本研究不同之处在于,它认为男性是重症ROP的危险因素之一[24]。而本研究中需治疗的ROP重症患儿均为女性,这可能与男性早产儿,尤其是男性极早产儿的存活率更低有关[25],但本研究中重症ROP患儿样本量相对较少,后续仍需进一步研究。
综上所述,本研究中VLBWI的ROP检出率为47.1%,ROP患儿中需手术干预者6例(6.1%)。胎龄小、出生体重低是VLBWI发生ROP的独立危险因素。重症ROP的相关因素仍需进一步研究。因此,预防ROP关键在于整个围生期的精细、个体化管理,宫内治疗和干预,尽量延长孕周,出生后的保护性措施等,这需要新生儿科、妇产科和眼科等多学科团队的共同努力,以提高早产儿的生存质量。
