产房护理质量敏感指标体系构建*
2021-08-23朱华蓉李晓燕
熊 倩 朱华蓉 何 琳 李晓燕
德阳市人民医院 四川 德阳 618000
护理质量指标是护理质量管理的利器,以指标为导向实施护理措施,有利于提升临床护理质量[1]。《母婴安全行动计划(2018-2020年)》[2]提出,应在保障母婴安全前提下,积极促进自然分娩,逐步降低非医学指征剖宫产率。产房作为分娩的重要场所,其护理质量直接关系产妇分娩结局[3]。为保障分娩安全,应围绕关键和薄弱环节制定产房护理质量评价标准,以促进分娩质量持续改进。因此,本研究基于循证构建产房护理质量敏感指标体系,旨在提升产房护理质量。
1 研究方法
1.1 拟定指标体系框架
1.1.1 文献检索与筛选 检索PubMed、Cochrane library、Embase、万方数据库、中国生物医学数据库、中国期刊网全文数据库(CNKI)、维普等中外文数据库。中文检索词包括产科护理、产房、助产、质量指标、质量评价,英文检索词包括Obstetrics Care/Obstetric Care/Midwifery/Delivery/Intrapartum Care/Postpartum Care/Quality Indicators/Quality Assessment/Quality Improvement,检索时间为建库至2018年12月。通过阅读纳入文献中参考文献、相关系统评价和Meta分析进行补充检索,共检索文献1 013篇,经去重、阅读标题、摘要及全文后,最终纳入文献51篇。使用约翰霍普金斯循证护理实践(Johns Hopkins Nursing Evidence-Based Practice, JHNEBP)模型[4-5]中的证据评估工具评价文献质量。其中,ⅢA 36篇、ⅢB 6篇、ⅣA 4篇、ⅤA 5篇。
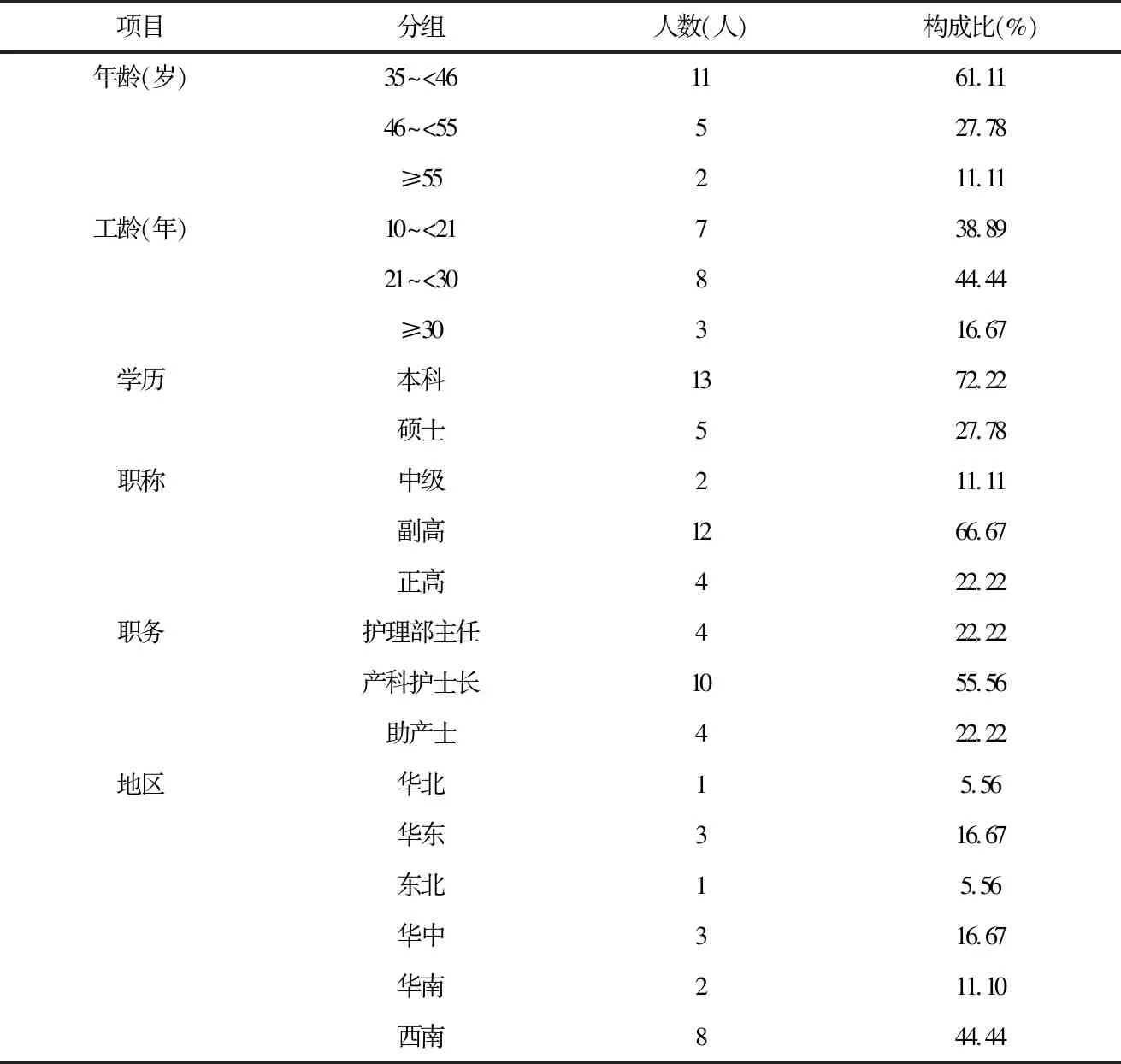
表1 专家基本情况(n=18)
1.1.2 指标条目池确定 根据“结构-过程-结果”理论,结合《JCI医院评审标准》《三级综合医院评审标准实施细则(2011年版)》《中国患者安全目标2017版》以及Renfrew MJ等[6]于2014年提出的助产质量实证依据、专科发展需求等,对纳入研究的产房护理质量指标进行整理和分类,初步纳入3个一级指标、8个二级指标、22个三级指标。各指标计算公式和资料收集方法通过查阅文献和课题组讨论拟定。采用目的抽样法,于2019年2月-3月访谈四川省德阳市人民医院10名自然分娩产妇和10名从事助产工作≥5年助产士,以及11名四川省6所三级医院中从事产科护理管理工作≥5年产科护士长。访谈提纲包括对产房护理质量要求、临床常用产房护理质量评价工具及指标、构建产房护理质量敏感指标体系的建议等。采用Colaizzi内容分析法[7]提取访谈主题,新增二级指标4个、三级指标20个。最终形成了包含3个一级指标、12个二级指标、42个三级指标的指标条目池。
1.2 Delphi专家函询
(1)编制函询问卷。问卷内容包括初级条目池指标定义、收集方式、计算公式等。(2)遴选专家。纳入标准:三甲妇产专科医院或有产科的综合医院;副高及以上职称护理管理者;中级及以上职称助产士;本科及以上学历;从事助产工作5年以上,从事产科护理管理工作5年以上;具有积极性,能保证在课题研究持续时间内至少完成两轮函询。(3)专家函询。于2019年5月-9月采用电子邮件形式共进行两轮专家函询。专家采用Likert 5级评分法对各指标重要性、计算公式合理性、收集方法可操作性分别从1分~5分进行评分,问卷同时附有修改意见栏,专家可对指标进行补充、修改和删减。(4)筛选指标。同时满足重要性赋值均数>3.50、变异系数<0.25且满分比>0.2三个条件,并结合专家意见,经小组集体评议后筛选指标。专家对需要修改的指标、计算公式或收集方法进行批注,小组讨论后修改。
1.3 确定指标权重
根据第二轮专家函询对三级指标的重要性赋值计算算术平均数,利用均数间两两比较确定Saaty标度,并构造判断矩阵[8]。当随机一致性比率CR<0.10时,通过一致性检验,认为层次总排序结果具有满意的一致性,最终确定各指标权重。
1.4 统计学方法
采用SPSS 19.0软件进行数据分析。计算专家积极系数、权威系数、协调系数、变异系数等。
2 结果
2.1 专家基本资料
共纳入18名专家(表1)。专家来自北京、上海、广州等9个省市,遍及华北、华东、华南等6大地区的三甲医院。
2.2 专家函询可靠性
采用问卷回收率及提出建议的专家占比表示专家积极性,第一轮函询共发放问卷20份,回收有效问卷18份,有效回收率为90%;第二轮发放问卷18份,回收有效问卷18份,有效回收率为100%。第一轮函询有15位专家提出建议,占比83.33%;第二轮函询有11位专家提出建议,占比61.11%。采用权威系数表示专家权威程度,两轮函询专家权威系数均为0.85。采用肯德尔协调系数(W) 表示专家对指标评价结果的协调程度,第一轮函询专家对三级指标协调系数分别为0.287、0.270、0.256,第二轮分别为0.295、0.302、0.290,显著性检验结果显示,P均<0.05。第二轮函询指标重要性变异系数为0~0.114,指标计算公式合理性变异系数为0.056~0.148,指标收集方法可操作性变异系数为0.056~0.148。
2.3 专家函询结果
第一轮函询后,小组根据专家意见结合指标筛选标准,删除11个三级指标,分别为:产科医生/助产士之比、助产士在职培训落实率、器械助产比、健康教育覆盖率、围产期子宫切除比、身份识别错误发生比、标准初产妇自然分娩比、有剖宫产史经阴道分娩比、职业伤害比、助产士工作或实践环境、新生儿窒息比。修改5个二级指标:将“助产士人力资源”改为“助产士人力配比”,将“产程指标”改为“产程护理指标”,将“服务性指标”改为“人性化关怀指标”,将“产妇及新生儿相关指标”改为“产妇及新生儿健康指标”,将“不良事件”改为“护理不良事件”。修改4个三级指标:将“助产士人力达标率”改为“助产士数与日平均分娩数之比”,将“专业人员陪伴分娩比例”改为“专业人员一对一陪伴分娩比例”,将“瘢痕子宫破裂发生比例”改为“子宫破裂发生比例”,将“产妇配偶满意度”改为“产妇分娩陪伴者满意度”。修改4个三级指标计算公式:将“产妇满意度”计算公式由“出院前产妇满意度例数/满意度调查产妇总例数”改为“根据患者满意度公式计算”,将“产妇分娩陪伴者满意度”计算公式由“出院前产妇配偶满意例数/满意度调查产妇配偶总例数”改为“根据患者满意度公式计算”,将“助产士满意度”计算公式由“助产士满意例数/满意度调查助产士总例数”改为“根据护士满意度公式计算”,将“自然分娩新生儿产伤发生比例”计算公式由“自然分娩新生儿产伤例数/自然分娩新生儿总例数×100%”改为“自然分娩活产新生儿产伤例数/自然分娩活产新生儿总例数×100%”。将三级指标收集方法中15个“HIS系统”均改为“医疗信息管理系统”。
第二轮函询后,修改1个二级指标:将“人性化关怀指标”改为“人文化关怀指标”;修改2个三级指标:将“阴道分娩会阴切口感染比例”由“产妇及新生儿健康指标”纳入“阴道分娩指标”中,将“自然分娩会阴侧切比例”由“阴道分娩指标”纳入“产妇及新生儿健康指标”中。最终确定了包含3个一级指标、12个二级指标、31个三级指标的产房护理质量敏感指标体系,将专家函询结果结合层次分析法确定各指标权重,所有指标的随机一致性比率均小于0.1。见表2。
3 分析与讨论
3.1 指标体系科学性
本研究严格遵循循证研究的文献检索及质量评价方法,有效保证了纳入文献的质量。同时,本研究将定性与定量方法相结合,方法较科学。函询专家为来自全国6大地区的护理管理者及高年资助产士,具有较好的地域代表性及学科代表性。两轮函询问卷回收率远高于70%[9],说明专家积极性较高。专家权威系数大于或等于0.70为可接受信度,大于0.80则表明专家对内容的选择有较大把握[10]。本研究专家权威系数为0.85,有效保证了函询结果的可靠性。第二轮函询结果中各指标变异系数为0~0.148,协调系数为0.290~0.302,说明专家一致性较好,结果可信度较高[11]。
3.2 指标体系内容分析
结构指标是产房护理质量的重要保证。优质的助产服务在降低孕产妇死亡率中发挥着不可替代的作用,而合理配置助产士人力资源是切实保障母婴安全的根本与前提[12]。结构指标下设三级指标中, “助产专业技能考核合格率”权重最高(0.074),在产房风险管理中,提高助产士业务水平,对于提升产房护理质量,为孕产妇规避意外风险有积极作用[10]。提示医院应加强助产士专业技能培训,提高助产技术服务能力。“本科及以上学历助产士构成比”权重次之(0.050),说明我国需要大力发展助产专业高层次教育[13],助产士也需通过各种途径提升自身学历,丰富助产知识,提高自身能力。
过程指标是保障产房护理质量的关键。 “药物镇痛分娩比例”权重最高(0.050)。原因可能为:一方面,孕妇分娩期生理需求中,“宫缩时如何缓解疼痛”排第二位[14];另一方面,2018年国家卫生健康委员会全面推广无痛分娩。提示医疗机构应关注产妇疼痛,提高药物镇痛分娩比例。“母婴皮肤早接触/早吸吮比例” 权重并列第一(0.050),母婴皮肤早接触/早吸吮符合我国爱婴医院政策要求,可有效提高6个月母乳喂养成功率,降低产后出血发生率[15]。此外,“自然分娩会阴侧切比例” 权重也并列第一(0.050),常规会阴切开术会增加产后感染率,造成产妇剧烈疼痛,影响其生活质量,且发展中国家会阴侧切率居高不下[16]。这提示各医疗机构在自然分娩中应倡导无保护接生技术,降低会阴侧切率。

表2 产房护理质量敏感指标体系
结果指标是产房护理质量的实际体现。本研究构建的指标体系中,结构、过程、结果三个维度的权重分别为0.250、0.250、0.500,可见护理质量敏感指标与患者临床结局密切相关,这与黄丽等[17]研究结果一致。结果指标下设三级指标中,“阴道分娩会阴切口感染比例”权重最高(0.082),切口感染是会阴切开术分娩产妇常见并发症,感染不但影响切口愈合,还会增加产妇痛苦[18]。提示医务人员应规范各项技术操作,以降低会阴切口感染率。
3.3 本研究应用价值分析
近年来,国内外学者对产科护理质量指标研究较多。目前,国外已有Bologna评分、最佳分娩指数评分等176种产科护理质量指标,但大多数并不适用于临床,组织因素和资源受限成为众多指标监测的障碍[19]。国内有学者构建了助产质量[17,20]、围产期护理质量[21]、产科护理质量[22]等指标体系,为助产或产科护理质量评价提供了参考依据。产房护理质量指标仅为其中一部分,虽然与助产或产科护理质量指标有重叠,但应具有独特性。产房作为自然分娩的主要场所,应针对自然分娩涉及的护理关键环节和薄弱环节制定质量评价指标,并对各指标进行权重设置,才能系统评价产房护理质量。谢惠琼等[23]构建了包含65项三级指标的产房护理安全敏感指标体系,但该体系缺乏各指标定义、数据收集方式及计算公式,推广受到一定限制。因此,本研究基于循证构建了以结构、过程、结果为框架的产房护理质量敏感指标体系,详细解释了指标公式及收集方法,并制定了各指标权重,具有较强的科学性及适用性,可以作为产房护理质量评价工具。但本研究尚缺乏评价护理质量敏感指标是否合理的体系,下一步将通过临床实践进一步验证各项指标的适用性、敏感性以及对产房护理质量持续改进的指导作用。
