2 型糖尿病患者尿路感染的临床特点分析
2021-08-22邓纪雄
邓纪雄
(南海经济开发区人民医院 泌尿外科,广东 佛山)
0 引言
2 型糖尿病属于临床常见病,发展缓慢,迁延难愈,长期规律服药的同时辅以合理科学的饮食、运动治疗,可帮助患者有效减缓疾病发展进程[1]。由于患病原因,大多数患者机体免疫抵抗力下降,加之自我管控能力薄弱,难以长期坚持控制饮食,极易导致疾病进展,进而伴发呼吸系统感染、尿路感染,不仅加重了患者身心负担,降低了患者生存质量,而且还给患者家庭带来了极大的经济压力[2]。鉴于此,本研究为了有效防治2 型糖尿病尿路感染,特此对其临床特点进行了深入分析,希望为临床实施针对性干预提供可靠参考。
1 资料与方法
1.1 一般资料
本研究67例2 型糖尿病合并尿路感染患者均接收于2018年1月至2020年3月,其中包括21例男性和46例女性,年龄为40~86岁,平均(69.8±11.5)岁。2 型糖尿病诊断标准参照WHO 标准;通过临床尿常规检查、病原菌培养,确定为尿路感染;患者知情同意;临床资料完整齐全。排除长时间卧床应用免疫抑制剂、妊娠或哺乳、尿路系统结构异常或畸形者。
1.2 方法
收集观察对象的年龄、性别等资料,详细记录观察对象的临床症状表现,并仔细分析其病原菌培养结果。
1.3 数据统计处理
将实验所得数据采用统计学软件SPSS 22.0 进行分析处理,计量资料采用t检验,以均数±标准差()表示;计数资料采用χ2检验,以(%)表示,P<0.05 表示差异有统计学意义。
2 结果
2.1 年龄、性别
本研究67例合并尿路感染的2 型糖尿病患者中,男性所占比例明显更低一些,只有31.34%,与女性所占比例有差异(P<0.05)。年龄方面,60岁及以上的老年人所占比例更多,达到了65.67%,与40~59岁阶段相比,具有显著差异(P<0.05)。详情见表1。

表1 合并尿路感染的2 型糖尿病患者年龄、性别构成比分析(n,%)
2.2 临床症状以及检查结果
本研究67例合并尿路感染的2 型糖尿病患者均存在不同程度的尿急、尿频、尿痛、高热等症状,白细胞、血肌酐水平升高明显,详情见表2。
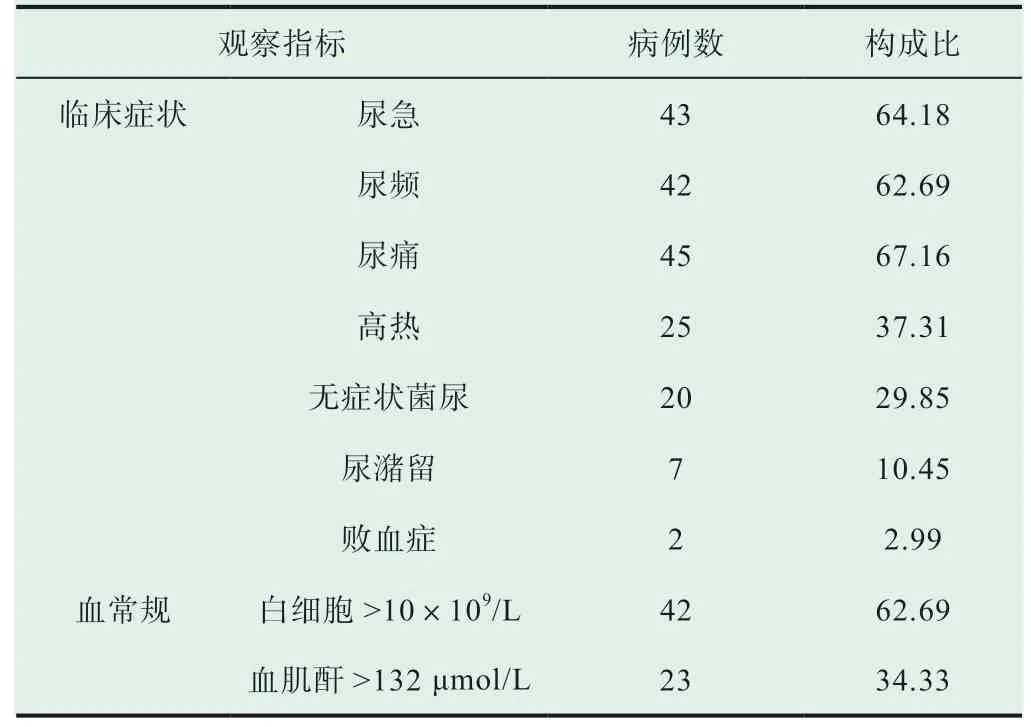
表2 合并尿路感染的2 型糖尿病患者临床症状以及检查结果(n,%)
2.3 病原菌培养结果
本研究67例合并尿路感染的2 型糖尿病患者中,检出率最高为大肠埃希菌,详情见表3。

表3 合并尿路感染的2 型糖尿病患者病原菌培养结果(n,%)
3 讨论
3.1 合并尿路感染的2 型糖尿病患者临床特征
糖尿病发展缓慢、病程长,是临床中一种比较多见的慢性疾病,由于患病原因,多数患者身体抵抗免疫功能欠佳,加之长时间带病,极易并发尿路感染。一旦发生尿路感染,将会使得患者原来的病情进一步加重,甚至破坏肾功能[3]。所以,临床若是发现糖尿病患者泌尿系统存在感染症状,及时给予有效治疗,这就需要临床深入了解2 型糖尿病尿路感染特点,为临床合理用药治疗提供依据[4]。相比于非尿路感染的2 型糖尿病患者而言,合并感染的2 型糖尿病患者临床特点比较独特。女性尿道短、直,尿道口临近肛门,极易受到污染而发生逆行尿路感染,故而女性所占比例68.66%显著高于男性31.34%(P<0.05)。除此之外,处于绝经期的女性,由于雌激素偏低,无法对阴道pH 值给予正常维持,进而导致细菌迁移,加之尿道黏膜随着年龄增大而不断退行性改变,使得局部抵抗细菌侵袭的能力减弱,所以更容易引起尿路感染[5],这一点也证实了年龄≥60岁的2 型糖尿病患者发生尿路感染的几率65.67%较40~59岁阶段患者34.33%更高(P<0.05)。
合并尿路感染的2 型糖尿病患者临床症状不典型,可能与尿路刺激症状(尿急、尿痛、尿频)被糖尿病症状(多尿、血糖水平持续升高)掩盖有关。本研究观察发现20例无症状菌尿(29.85%),相对而言,炎性反应不甚明显;另外还发现尿潴留7例(10.45%)、败血症2例(2.99%);白细胞>10×109/L占比62.69%、血肌酐>132μmol/L占比34.33%。现阶段临床尚未完全明确2 型糖尿病尿路感染发生机制,大多数研究学者认为糖基化产物、氧化应激、内皮细胞失衡等因素,迁移单核细胞,进而减少了化学趋化因子以及细胞素,降低了泌尿系统中的粒细胞所致;血糖水平升高容易降低粒细胞吞噬能力,进而增大患者感染风险[6]。
3.2 合并尿路感染的2 型糖尿病的病原菌特点
本研究67例患者中,检出29 株大肠埃希菌(43.28%)、12 株变形菌属(17.91%)、10 株白色假丝酵母菌(14.93%)、8 株铜绿假单胞菌(11.94%)、8 株克雷伯菌属(11.94%)。其中以大肠埃希菌为主,究其原因:源自于肠道的大肠埃希菌,由于血糖持续升高使得患者减弱了生理防御机能,紊乱了人体肠道微生态,进而导致正常菌群转移,最终诱发内源性感染[7]。大肠埃希菌能够结合尿路上皮细胞,促使输尿管扩张,而细菌具有较强的黏附性,无法被尿液冲走,便有可能会导致患者尿路逆行感染。
3.3 合并尿路感染的2 型糖尿病的防治策略
由于糖尿病减弱了人体免疫力,加之炎性反应不突出,这就需要临床对糖尿病患者群体加强尿路感染诊断,做到早发现、早治疗,特别是女性2 型糖尿病患者,应当作为重点筛查对象。防治过程中,需要患者密切配合医护人员,通过健康宣教,促使患者形成健康的生活方式,保持平和、稳定的心理状态,注重自我保健,不断提高自身机体免疫抵抗力;遵医嘱规律服药,积极控制血糖、尿糖,以免发生诸多并发症。若是患者出现并发症,及时围绕其病情给予胰岛素注射,并留意患者有无神经性膀胱,因为糖尿病导致的神经源性膀胱极易诱发尿潴留,长此以往,必然会诱发肾积水、尿路感染,故而临床应当加强防治糖尿病神经性膀胱者[8]。叮嘱患者遵医嘱合理用药,讲解盲目滥用药对疾病转归的不利影响,引起患者重视,积极配合临床做好病原学检查,正确指导患者合理应用抗生素,以防并发症。
