气道分级管理在ICU机械通气病人中的应用
2021-08-20陈艳
陈 艳
机械通气是目前治疗危急重症病患的重要辅助治疗手段。机械通气能有效改善病人血气指标及呼吸功能,改善病人预后,但机械通气属于侵入性操作,在挽救病人生命的同时也会引起相关并发症,其中最常见的并发症是呼吸道感染[1-2]。研究指出,机械通气期间对病人做好胸部物理治疗能有效改善病人肺部功能,减少肺部相关性感染[3]。然而,不合理的胸部物理治疗反而会加重呼吸道损伤,影响病人预后[4]。研究认为,根据病人气道情况对其实施按需吸痰可有效改善病人肺部功能,降低肺部感染风险[5]。因此,本研究根据病人痰液黏滞度、痰液黏滞量、咳嗽反射等指标对气道进行分级,根据不同的气道分级对病人实施不同的胸部物理治疗,从而避免过度治疗而引起的呼吸道损伤,减少病人机械通气并发症。现报告如下。
1 资料与方法
1.1 一般资料 选取我院2018年1月—2019年12月重症监护室(ICU)收治的机械通气病人76例为研究对象。纳入标准:①年龄>18岁;②机械通气时间>48 h;③对本研究知情,且愿意配合。排除标准:①入住ICU前有明确肺部感染的病人;②入住前应用过抗菌药物、肾上腺皮质激素、免疫抑制剂的病人;③合并心、肝、肾等脏器功能异常的病人;④受疾病限制不能抬高床头包括胸外伤、重症肌无力或瘫痪等病人。根据随机数字表法将病人分为观察组、对照组,每组38例。对照组:男20例,女18例;年龄22~68(48.8±3.7)岁;疾病类型:脑出血14例,脑外伤11例,心肺复苏5例,感染性休克6例,其他2例。观察组:男22例,女16例;年龄21~69(48.3±3.4)岁;疾病类型:脑出血16例,脑外伤10例,心肺复苏6例,感染性休克4例,其他2例。两组病人一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 干预方法 对照组治疗期间行呼吸道常规护理。①气道吸痰护理:病人出现焦虑情绪及血氧饱和度下降时需对其实施气管内吸痰护理。负压调节为0.02~0.04 kPa,氧流量为2 L/min,根据实际情况选择合适的吸痰管,2 h对病人进行1次吸痰操作。对吸痰10 s后仍未吸干净者可采用气管注射生理盐水湿化气道进行吸痰,同时清除口腔内异物。②口腔护理:采用棉签蘸取5%的碳酸氢钠溶液清洁病人口腔,每天早、中、晚各1次。③呼吸机消毒:病人首次使用呼吸机时采用碳酸氢钠熏蒸消毒30 min,呼吸机回路每日需采用84消毒液浸泡消毒30 min,无菌水冲洗干净后晾干备用,并做好撤机消毒及防尘处理。④撤机护理:拔管前2~4 h颈静脉注射0.5 mg/kg地塞米松,然后进行吸痰叩背处理,拔管后行布地奈德雾化吸入治疗。
观察组应用气道分级评分表评估气道状况,并根据评估结果进行分级护理。由研究小组采用德尔菲专家咨询法构建气道分级评分表,该量表包括痰液量、痰液黏滞度、咳嗽反射等维度,研究小组综合呼吸治疗学、护理学、重症医学10名专家意见基础上对气道分级评分指标进行评价,气道分级量表经专家反复评价确定为可靠有效。气道分级评分为0~15分,评分越高表示病人肺功能越差,气道分级评分表总的Cronbach′s α系数为0.881,所有条目的重测信度均大于0.87,条目水平的内容效度指数均>0.82,量表水平的内容效度指数为0.95,提示量表具有良好信效度。气道分级评分表具体内容见表1。根据气道分级评分将气道管理分为A级~D级;11~15分为A级,给予高度重视;7~10分B级,给予重视;4~6分为C级,给予关注;1~3分为D级,给予普通关注。A级病人2 h进行1次翻身、震颤、叩击、膨肺吸痰、体位引流;B级病人每4 h进行1次翻身、震颤、叩击、膨肺吸痰、体位引流;C级病人2 h进行1次翻身,每隔6 h进行1次震颤、叩击、膨肺吸痰、体位引流;D级病人2 h进行1次翻身,每隔8 h进行1次震颤、叩击、膨肺吸痰、体位引流。

表1 气道分级评分表
胸部物理治疗措施顺序依次为体位引流、叩肺、机械震颤、膨肺吸痰。①体位引流:根据病人耐受性及胸部平片情况分别采取俯卧位、侧卧位、头低脚高位等,引流时间为15~30 min。②叩肺:采用手掌由外而内,由下往上叩击肺部,左右肺分别叩击3~5 min。③机械震颤:震颤频率<200/min,震颤持续时间3~5 min。④膨肺吸痰:病人进行吸痰时将带有储氧袋皮囊与床边肺功能仪连接,膨肺压力控制在35~45 cmH2O(1 cmH2O=0.098 kPa),潮气量控制在20~30 mL/kg,皮囊送气后指导病人屏气0.5~1 s,呼气时让皮囊快速放开,使肺内外产生压力差,以促进气道分泌物向外排放。
1.3 观察指标 ①气血指标:分别于干预前后采用雅培血气分析仪测定两组病人氧合指数(OI)、动脉血氧分压(PaO2)、二氧化碳分压(PaCO2)。②肺功能:由责任护士读取两组病人干预前后肺顺应性(TC)、气道阻力(R)、潮气量(Vt)。③预后:记录两组病人肺表面活性物质(PS)使用次数、急性生理与慢性健康评分Ⅱ(APACHE Ⅱ)、机械通气时间、ICU住院时间。APACHE Ⅱ总评分0~72分,分值越高提示病人病情越严重。④并发症:记录两组病人呼吸机相关性肺炎(VAP)、气胸、肺动脉高压、颅内高压、胸骨骨折等。
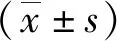
2 结果
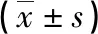
表2 两组病人干预前后气血指标比较
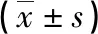
表3 两组病人干预前后肺功能指标比较
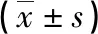
表4 两组病人预后情况比较

表5 两组病人并发症发生率比较
3 讨论
机械通气是目前治疗危急重症病人的辅助有效方法之一,通过呼吸机机械通气能有效替代或改变病人自主呼吸运动,改善病人呼吸功能,提高病人存活率[6-7]。但机械通气作为侵入性操作极容易损伤病人呼吸道,增加病人肺部感染发生风险[8]。另外,人工气道的建立会导致病人声门闭合不全,病人咳嗽反射受到抑制,且病人自主能力差,无法进行有效咳痰排痰,导致痰液大量积聚在肺部,增加病人肺部感染风险[9]。病人由于肺泡通气功能明显下降,导致通气/血流比值降低,影响病人氧合功能,引起呼吸衰竭[10]。因此,病人气道内及肺泡内分泌物引流情况与病人预后有密切的关系。危重症病人由于胸肋骨脆弱,不适宜用力进行叩痰,从而影响痰液排出[11]。此外,频繁的胸部物理治疗不仅影响病人休息,增加胸肋骨骨折风险,而且会加重护士工作量,影响护理质量[12-13]。气道分级评分是基于痰液黏度、痰液量及咳嗽功能对病人气道情况进行评估,并根据评估结果对病人实施按需排痰,避免过度排痰引起病人呼吸道损伤及预后[14]。
本研究结果显示,观察组病人干预后OI、PaO2、PaCO2、TC、R、Vt较对照组明显改善(P<0.05),表明气道分级管理能有效改善ICU机械通气病人气血指标及肺功能。考虑可能由于气道分级管理使护士能更准确判断病人病情并对病人实施呼吸道针对性干预,从而避免痰液排出不足导致痰液淤积肺部而影响病人呼吸功能及新陈代谢[15-16]。此外,本研究结果表明,观察组病人PS使用次数少于对照组(P<0.05),APACHE Ⅱ评分低于对照组(P<0.05),而机械通气时间、ICU住院时间短于对照组(P<0.05),并发症发生率低于对照组(P<0.05),提示气道分级管理能有效降低ICU机械通气病人的并发症,促进病人康复。考虑可能原因在于胸部物理治疗能有效促进病人痰液排出,避免痰液淤积在肺部而引起肺部感染,改善病人预后[17-18]。同时在物理治疗的基础上对病人进行气道分级管理,根据病人气道情况对其实施按需治疗,避免高频次(每隔2 h 1次)的综合物理治疗导致痰液引流,从而加重病人肺部感染[19-20]。此外,肺部物理治疗属于应激因素,膨肺体位不当会影响机体内循环,头低足高体位引流可增加颅内压,俯卧位会增加导管意外拔管等并发症发生[21]。
综上所述,气道分级管理能有效改善ICU机械通气病人血气及呼吸动力学指标,提高病人机械通气治疗中氧合状态,减少病人机械通气并发症,有利于改善病人预后。
