吞咽障碍筛查及康复护理应用于高血压性脑出血后吞咽障碍的效果
2021-08-10沈昕曹莉莉余璠杨晓莉
沈昕,曹莉莉,余璠,杨晓莉
(湖北宜昌市国药葛洲坝中心医院健康管理中心,湖北宜昌 443002)
高血压性脑出血(hypertensive intra cerebral hemorrhage,HICH)是由于高血压患者血压控制不佳,加之情绪激动、过度劳累等致使自身血压明显升高,从而引起的血管破裂、出血[1]。 HICH 患者大多伴有中枢神经系统的功能障碍, 若病灶累及吞咽相关神经或肌群,则会出现吞咽障碍,增加并发症发生风险。为改善HICH 患者的预后,临床常通过常规护理予以生活方式方面的指导,但常规护理中缺乏吞咽困难相关筛查及干预措施, 难以满足吞咽功能障碍患者的护理需求。吞咽障碍筛查是指利用吞咽功能评定量表或检查手段对存在吞咽障碍的高风险人群进行筛查,以此评估患者吞咽障碍的严重程度。依据筛查结果予以康复护理,康复护理可通过应用专科护理技术对患者进行训练,达到减轻与消除功能障碍等效果[2]。 基于此,本研究回顾性选取2018 年1 月—2021 年6 月国药葛洲坝中心医院健康管理中心的260 例HICH 患者的临床资料,旨在探究吞咽障碍筛查及康复护理应用于HICH 的效果。 报道如下。
1 资料与方法
1.1 一般资料
回顾性选取国药葛洲坝中心医院健康管理中心的260 例HICH 患者的临床资料,依据护理模式的不同分为观察组(n=130)与对照组(n=130)。 纳入标准:符合HICH 诊断标准[3];行头颅CT 及MRI 检查发现存在脑实质内出血;有高血压病史。排除标准:经影像学检查明确为脑血管急性破裂、脑血管淀粉样变性所引起的脑出血者;脑出血前患有食道炎、肺炎者;合并精神疾病者。 观察组男80 例,女50 例;年龄 50~75岁,平均(64.51±4.50)岁;高血压病程 3~15 年,平均(9.46±1.02)年。 对照组男 78 例,女 52 例;年龄 48~77岁,平均(65.63±4.42)岁;高血压病程 4~17 年,平均(9.62±0.98)年。 两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组予以常规护理。 监测患者血压等生命体征,观察患者是否出现吞咽障碍的临床体征,提醒患者注意饮食清淡,适当补充维生素,禁忌辛辣油腻类食物及烟酒等。
观察组则进行吞咽障碍筛查,依据筛查结果予以康复护理。
(1)吞咽障碍筛查。①问题筛查:评估患者构音障碍,包括面部、软腭及伸舌摆放位置,未发现异常即可进行问题筛查; 采用进食评估问卷调查工具-10(EAT-10)初步评估患者的吞咽功能,EAT-10 包括临床特征、吞咽障碍症状、社交生活影响程度等10 项,每项分值均为0~4 分, 其中0 分为无吞咽障碍,1 分为轻度,2 分为中度,3 分为重度,4 分为严重;由护士将EAT-10 内容与目的告知患者及其家属,指导患者自行填写表格。②容积-黏度吞咽测试(V-VST)筛查:EAT-10≥3 分表示可能存在吞咽困难, 针对此类人群,说明吞咽障碍筛查的重要性以及注意事项,征得同意后即可开始;采用V-VST 进行筛查,筛查前准备100 mL 温水、100 mL 温水+适量增稠剂、100 mL 温水+大量增稠剂;指导患者取坐位,头部居于正中,嘱其依次饮用上述3 种液体,观察其吞咽过程及吞咽后1 min 是否出现安全性、有效性受损指标,其中安全性受损指标为咳嗽、音质改变、血氧饱和度下降,有效性受损指标为唇部闭合、口腔残留、分次吞咽、咽部残留。③筛查结果评估:患者吞咽过程中未见安全性、有效性受损指标, 视为无吞咽功能障碍, 即V-VST 阴性;患者吞咽期间出现一项及以上受损指标,视为存在吞咽功能障碍,即V-VST 阳性。
(2)康复护理。①口部肌肉训练:依次将汤勺置于患者口唇上下、左右侧,鼓励患者伸舌舔勺,20~30 min/次,2 次/d;指导患者张口发“a”“yi”“wu”等音,或做鼓腮、缩唇吹口哨、吹气等动作,每个单音节发声或每个动作持续 5 s/次,5~10 次/组,3 组/d;将压舌板横向水平置于双唇间,并在压舌板两侧各放一枚一角硬币,持续25 s,压舌板两侧依次增加一枚硬币,维持25 s,以此类推,直至两侧硬币各为8 枚即可停止练习;指导患者进行舌肌训练,首先舌部向外伸出,由左至右摆动,尽可能使舌部触碰嘴角,其次舌尖由下至上轻舔唇部,再次舌部向上按压硬腭, 每个动作持续 5 s/次,5 次/组,3组/d;使用一次性指套包裹患者食指,指导其将食指置于口内,进行吸吮训练;医护人员使用指套包裹食指后,食指用力下压患者舌前1/3 处,并进行小幅度的水平震动,5 s/次,5~10 次/组,2 组/d。 ②吞咽反射训练:医护人员戴一次性手套,将手指浸泡于冰水混合物1 min,使用手指依次对患者的口唇、颊部及咽颚弓处进行按摩,协助患者进行空吞咽训练,5~10 min/次,3 次/d;使用棉棒蘸取少量水或食醋,置于冷藏箱内5 min 后取出,使用冰冻棉棒对患者咽后壁、软腭、舌根等处进行刺激,触发吞咽反射,5~10 min/次,2 次/d;为患者说明人体甲状软骨的位置,并鼓励其使用手指置于甲状软骨后开始空吞咽,感受吞咽时甲状软骨的位置变化,吞咽 20 下/次,2~3 次/d。 ③进食训练:依据患者行动力调整进食体位, 行动力良好尚能下床者,指导其取颈前屈位,身体倾向健侧30°,帮助其进食时食物由健侧咽部进入食道;卧床患者进食前,医护人员需帮助其调高床头,使其躯干呈30~60°仰卧位;针对偏瘫患者,则将枕垫置于偏瘫侧肩部,使其头部转向瘫痪侧8°,身体倾向健侧30°,喂食者立于健侧,将食物置于健侧舌后部或健侧颊部,上述进食训练均为45 min/次,3 次/d; 依据患者吞咽障碍程度调整食物形态,针对存在严重吞咽障碍患者,应以鲜牛奶、蔬菜汁及果汁等流质食物为主;针对轻中度吞咽障碍患者,则为患者提供米糊、鸡蛋羹、粥等半流质、易消化食物,逐渐增加水煮的萝卜块等固体物,选择密度均匀,不宜松散、不粘的爽滑食物;依据患者吞咽障碍程度调整摄食一口量,如患者为严重吞咽障碍,其一口量应为3~5 mL;若患者为轻中度吞咽障碍,则可酌情增加一口量为15~20 mL, 喂食时应将勺子置于口腔健侧, 使用匙背轻压舌部以刺激患者的吞咽反射,嘱患者反复吞咽,使食物全部通过咽部,进食后饮一口水,避免食物残留引起误吸;④屏气-发声训练:指导患者取站立位,双手用力推墙并发声,或取端坐位,双手支撑椅面做推压动作,吸气后屏气,此时胸廓固定、声门紧闭,此后快速呼气发声,声门打开,以训练声门闭锁功能,强化软腭肌力。
1.3 观察指标
(1)分别于干预前、干预 4 周后采用Gugging 吞咽功能评估量表 (Gugging swallowing screen,GUSS)评估患者的吞咽功能,该量表评定内容包括间接吞咽测试、直接吞咽测试,最高分值分别为5 分、15 分,分值越高提示患者的吞咽障碍越严重[4]。
(2)分别于干预前、干预 4 周后采用 TU-6000 型胃肠机进行电视荧光透视检查 (video fluoroscophic swallowing study,VFSS), 以评估患者的喉动力学,造影前准备4 种食物,1 号食物—60%(w/v)硫酸钡混悬液100 mL;2 号食物—60%(w/v)硫酸钡混悬液100 mL+增稠粉 8 g;3 号食物—60%(w/v)硫酸钡混悬液100 mL+增稠粉 3 g;4 号食物—苏打饼干, 使用 3 号食物作为夹心。指导患者在侧位吞咽造影检查下分别吞咽 5、10、20 mL 的食物,测量口腔期、咽腔期及食管期评分,评分越低说明喉动力学障碍越严重[5]。
(3)记录并对比两组并发症发生情况,包括再出血、肺部感染、应激性溃疡、心律失常。
1.4 统计方法
采用SPSS 22.0 统计学软件进行数据分析,符合正态分布的计量资料采用()描述,治疗前后组间比较行独立样本t 检验,组内比较行配对样本t 检验;计数资料采用[n(%)]表示,组间比较行 χ2检验。 P<0.05 为差异有统计学意义。
2 结 果
2.1 两组患者干预前后GUSS 评分比较
干预前,两组的各项GUSS 评分比较,差异无统计学意义(P>0.05);干预4 周后,两组的间接吞咽测试、直接吞咽测试评分均低于干预前,且观察组低于对照组,差异有统计学意义(P<0.05)。 见表 1。
表1 两组患者干预前后 GUSS 评分比较[(),分]
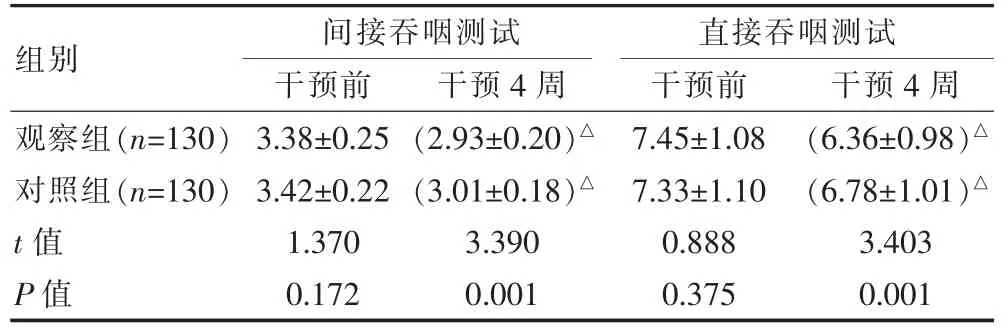
表1 两组患者干预前后 GUSS 评分比较[(),分]
注:与同组干预前对比,△P<0.05
组别 间接吞咽测试干预前 干预4 周直接吞咽测试干预前 干预4 周观察组(n=130)对照组(n=130)t 值P 值3.38±0.25 3.42±0.22 1.370 0.172(2.93±0.20)△(3.01±0.18)△3.390 0.001 7.45±1.08 7.33±1.10 0.888 0.375(6.36±0.98)△(6.78±1.01)△3.403 0.001
2.2 两组患者干预前后VFSS 评分比较
干预前,两组的各项VFSS 评分比较,差异无统计学意义(P>0.05);干预4 周后,两组口腔期评分比较,差异无统计学意义(P>0.05),观察组咽腔期、食管期评分均高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者干预前后 VFSS 评分比较[(),分]

表2 两组患者干预前后 VFSS 评分比较[(),分]
注:与同组干预前相比,△P<0.05
组别 口腔期干预前 干预4 周咽腔期干预前 干预4 周观察组(n=130)对照组(n=130)t 值P 值1.88±0.31 1.89±0.29 0.269 0.788 2.04±0.31 1.98±0.35 1.463 0.145 1.42±0.67 1.46±0.66 0.485 0.628(2.30±0.51)△(2.10±0.54)△3.070 0.002食管期干预前 干预4 周1.80±0.81 1.77±0.84 0.293 0.770(3.14±0.82)△(2.86±0.74)△2.890 0.004
2.3 两组患者并发症发生情况比较
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。 见表 3。

表3 两组患者并发症发生情况比较[n(%)]
3 讨 论
HICH 是高血压最为严重的并发症, 具有起病急、病情进展快、致残率及致死率高等特点,发病后患者主要表现为头痛、呕吐、意识障碍、肢体偏瘫等,症状可在数分钟至数小时内达到高峰,因此,需要尽早予以治疗,限制血肿体积扩大[6]。对于HICH 可通过内科及外科治疗止血, 以减少血肿对周围组织的损伤,促进患者的神经功能恢复,但因人体大脑皮层存在不同的功能区,即使予以积极治疗,患者仍存在吞咽功能障碍的风险,影响其进食状态,甚至诱发肺部感染等并发症,延缓康复周期[7]。 为改善HICH 患者的预后,临床常对此类患者予以常规护理,但由于该模式的护理工作侧重于吞咽困难症状出现后干预,往往忽视筛查,且缺乏功能障碍恢复相关训练,不利于患者吞咽功能的恢复。由此可见,判断吞咽困难程度、进行功能障碍恢复训练等对于改善HICH 患者的预后至关重要。
吞咽是一种由口腔、咽喉及食管功能协调完成的反射性动作,存在吞咽障碍的患者进食过程中极易出现食物误吸入气管等情况,诱发吸入性肺炎造成肺内感染等。 对HICH 患者进行吞咽障碍筛查,能够准确评价患者吞咽功能及误吸风险。吞咽障碍筛查是一种利用评估问卷调查工具、吞咽测试,划分不同程度的吞咽障碍风险的综合评估手段。 本研究结果显示,干预4 周后,观察组的GUSS 中间接和直接吞咽测试评分均低于对照组 (P<0.05), 表明对于 HICH 患者而言,吞咽障碍筛查及康复护理能够促进其吞咽功能恢复。 吞咽障碍筛查细分为三步骤, 分别为问题筛查、V-VST 筛查、筛查结果评估,首先利用EAT-10 进行问题筛查, 简单判断患者吞咽功能是否存在异常,其次使用V-VST 对吞咽功能可能存在异常的患者进行筛查, 依据V-VST 的阴阳性明确吞咽障碍高风险人群[8]。康复护理则依据吞咽障碍筛查结果,展开系统的吞咽功能康复训练,通过口部肌肉训练、吞咽反射训练、摄食训练及屏气-发声训练,加强唇部、下颌、舌根等吞咽器官的训练,强化肌群力量、协调性,一方面能够避免吞咽相关肌群萎缩废用,一方面能够提升吞咽器官的灵活性,以此恢复患者的吞咽功能[8]。 与此同时,本研究结果显示,干预4 周后,观察组的VFSS 中咽腔期、食管期评分均高于对照组(P<0.05),表明吞咽障碍筛查及康复护理在改善HICH 患者的喉动力学方面具有优势,分析原因如下:吞咽功能障碍与吞咽涉及组织结构、吞咽肌群协调性等相关,通常情况下, 咽腔期吞咽运动阶段为舌肌运动-食物到达咽部-软腭弓上提以封堵鼻咽腔-软腭上提-咽喉收缩及环状软骨、咽反射,若患者舌肌力量薄弱、或咽反射减弱等则可诱发或加重吞咽功能障碍[9]。 康复护理中含有口部肌肉训练,通过发音、唇部稳定压舌板、舌肌训练等多组以稳定性训练及力量训练为基础的独立训练项目, 增强HICH 患者的口部肌肉独立活动力,逐步提升舌头后缩能力,强化患者喉部肌肉及唇部外围肌肉的力量,从而有效改善患者喉动力学[10]。 此外,本研究结果显示, 观察组并发症发生率低于对照组(P<0.05), 表明吞咽障碍筛查与康复护理能够减少HICH 并发症发生。 针对不同程度的吞咽故障患者予以康复护理,旨在采取不同的训练方式提高与吞咽相关肌肉的运动协调性,重建吞咽反射,促使咽肌、咽部括约肌正常完成收缩、舒张运动,推动食物及液体向下并清除食物残渣,减少误吸诱发肺部感染等并发症发生[11]。
综上所述, 吞咽障碍筛查及康复护理应用于HICH,有利于促进患者吞咽功能的恢复,改善其喉动力学障碍,减少并发症的发生。
