老年性严重拇外翻的手术治疗方案研究
2021-08-09冯俊松陈学昆郭向宏肖志毅
冯俊松 陈学昆 郭向宏 肖志毅
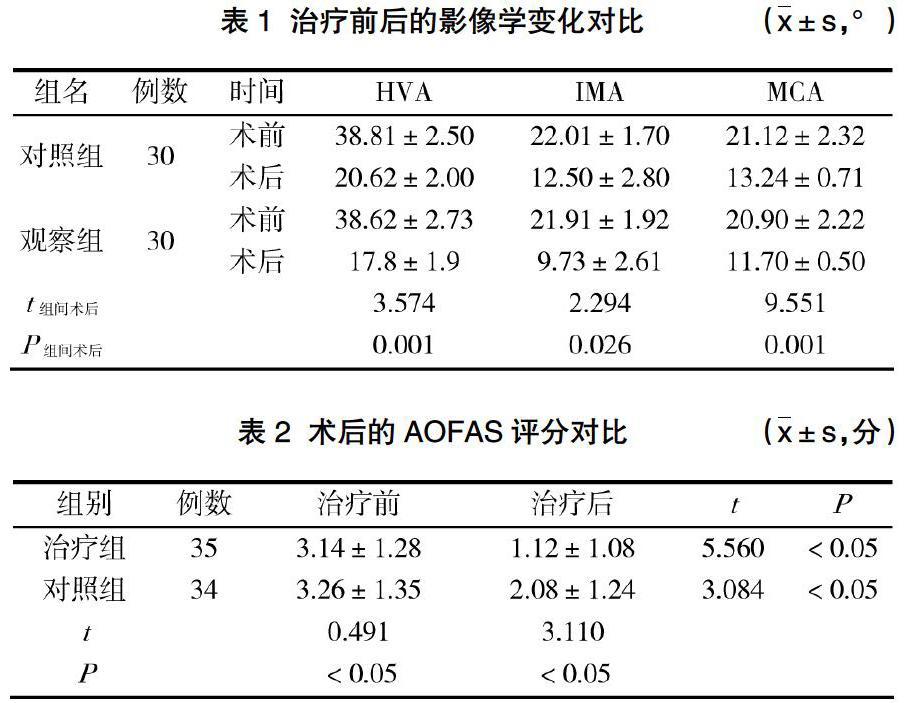
摘 要:目的 探究老年性严重拇外翻的最佳手术治疗方案。方法 回顾性分析2016年3月~2018年3月在云南省曲靖市第二人民医院行手术治疗的60例老年性严重拇外翻患者资料进行回顾性分析,按照手术治疗方案的不同分为对照组(Keller手术治疗;30例)与观察组(Lapidus手术治疗;30例),对比两种患者治疗前后的影像学变化及足部功能。结果 经过手术治疗后,观察组患者的影像学变化更为明显,其拇外翻角(HVA)、第 1、2跖间角(IMA)以及跖楔角(MCA)角度明显小于对照组患者(P<0.05);观察组患者在手术后的各项足踝功能评分均明显高于对照组患者,且差异显著(P<0.05)。结论 在老年性严重拇外翻患者的手术选择中,Lapidus手术具有更为显著的应用效果,其矫形能力及稳定性均较为理想。
关键词:拇外翻;老年患者;手术方案
中图分类号:R687 文献标识码:A 文章编号:1009-8011(2021)-3-0063-03
拇趾外翻是足踝外科中较为常见的解剖类型,主要表现为拇趾在第一跖趾关节处向外侧偏斜,多发于中老年女性群体中,常伴有疼痛、拇囊形成以及第一跖骨内收等症状的出现,严重情况下可影响到患者的正常步行,对其生活质量造成了较大影响[1]。目前,临床针对拇趾外翻畸形的手术方案较多,包括软组织手术、骨组织手术、第一跖骨中部截骨手术、第一跖楔关节融合术、趾间关节成形术以及关节置换术等。但在老年患者的治疗方案中,还需考虑其自身的身体因素,包括骨质疏松、血液循环、愈合能力以及内科合并症等情况,以此提高老年患者的手术耐受性,保证其治疗有效性及安全性[2]。在此,本文对老年性严重拇外翻的手术治疗方案进行了探究与总结,可见下文。
1 资料及方法
1.1 一般资料
选择2016年3月~2018年3月在云南省曲靖市第二人民医院行手术治疗的60例老年性严重拇外翻患者资料进行回顾性分析,按照手术治疗方案的不同分为对照组(Keller手术治疗;30例)与观察组(Lapidus手术治疗;30例)。对照组患者中男性10例,女性20例;患足共60只;年龄60~72岁,平均年龄(65.52±4.84)岁;观察组患者中男性9例,女性21例;患足共60只;年龄60~73岁,平均年龄(66.13±4.91)岁。其组间资料对比并无显著差异(P>0.05),且本次研究已通过我院医学伦理委员会的批准。
1.2 纳入及排除标准
纳入标准:①患者均存在明显的拇外翻症状;②患者均符合手术治疗标准;③患者及家属均知情且自愿参与。
排除标准:①合并严重器官功能障碍的患者;②存在手术禁忌证的患者;③配合度差一级无法正常沟通的患者。
1.3 方法
对照组:采用Keller手术方案进行治疗,麻醉后于第1跖趾关节内侧做3cm纵形切口,随后依次切开皮肤及皮下组织,并纵向切开内侧关节囊,向跖侧及背侧方向进行剥离,将跖骨头内侧骨突、拇跖关节腔以及近节趾骨近端等部位充分暴露,随后将增生骨赘及增厚的炎性滑囊进行切除,并磨光锉钝截骨面。完毕后,对趾骨基底附着的软组织进行清除,并切除近节趾骨,其长度不可超过全长的1/3,随后切开对侧挛缩的关节囊,采用克氏针进行纵行交叉固定,以此维持关节间隙约在0.5~1.0cm间,最后对第1跖趾关节囊瓣进行重叠缝合,同时提供一定的内侧支撑。
观察组:实施Lapidus手术方案,麻醉后取其足背部第1跖楔关节中心做5cm 切口,随后依次切开皮肤及皮下组织,使其第1跖楔关节囊充分暴露,切开后将第1、2跖骨基底骨膜进行剥离,随后切除第1跖楔关节软骨面,依据X线中跖楔角的增大程度,于跖楔关节间做楔形截骨,同时注意不可截除过多的骨质,以避免第1跖骨过度短缩等情况的出现。完毕后,对其第1跖骨进行适当的拔伸牵引,并纠正跖楔角与跖间角,随后采用克氏针进行固定。确定截骨矫形效果后,沿克氏针钉入空心钉进行固定,最后将克氏针去除。
1.4 观察指标
①对比两组患者治疗前后的影像学变化。分别于术前及术后24个月拍摄负重位X线片,对其拇外翻角(HVA)、第 1、2跖间角(IMA)、跖楔角(MCA)的变化情况进行观察。②对比两组患者术后的足部功能。参照美国足踝矫形协会的足踝评分(AOFAS)标准对术后足部功能进行判定,包括关节功能(50分)、疼痛(40分)、足部对线(10分),分数越高表示足部功能越好[3]。
1.5 统计学处理
采用SPSS20.0软件统计,计量资料以(x±s)表示,行t检验,P<0.05表示存在统计学意义。
2 结果
2.1 治疗前后的影像学变化对比
经过手术治疗后,观察组患者的影像学变化更为明显,其HVA、IMA及MCA角度明显小于对照组患者,差异显著(P<0.05)。见表1。
2.2 足部功能對比
观察组患者在手术后的各项AOFAS评分均明显高于对照组患者,差异显著(P<0.05)。见表2。
3 讨论
足拇外翻畸形是引起老年人足部疼痛的常见原因,其发病因素多与第1跖趾关节畸形等原因有关,且畸形一旦形成,往往无法自行矫正。随着患者年龄的不断增长,在足部负重以及鞋子挤压等外部因素的作用下,极易引起足部生物力学结构的紊乱,从而导致畸形及疼痛等症状的逐渐加重[4],不仅影响着患者的正常行走能力,且大大增加了摔倒等意外事件的发生风险,对老年患者的生活质量造成了严重影响。老年人通常存在韧带松弛、肌力下降、肌腱退化等情况,且足部关节第1跖列的稳定性往往出现明显下降,因此其拇外翻畸形程度通常较为严重,已无法通过保守治疗进行矫正,而手术已成为老年性严重拇外翻畸形的主要治疗方式。但在实际应用中,大部分的老年患者通常伴有生理功能减退等情况,且存在一定的慢性合并症,其手术及麻醉的耐受性往往较差,在临床中具有较大的手术风险。因此,临床在实施手术前,需综合考虑患者的骨愈合能力、骨质疏松以及血液循环等情况,以此保证患者的治疗安全。
Keller手术与Lapidus手术均是老年拇外翻患者的常用治疗方式,其中Keller手术可有效切除第1跖骨头的增生骨赘及内侧拇囊,并对其拇趾近节趾骨进行截骨,以此矫正拇外翻畸形,进而缓解拇囊疼痛、改善其跖趾关节活动,具有良好的治疗效果,且适用于老年以及中、重度的拇外翻患者。但该方式可导致拇趾短缩以及肌腱松弛等情况的出现,对患者的术后行走造成了一定的影响[5]。而Lapidus手術则具有显著的矫形能力,对于较大的HVA、IMA以及MCA角均可一次性矫正,且具有较好的稳定性,不易引起拇外翻复发等情况出现。相较于Keller手术,Lapidus手术对于畸形严重且伴有骨质疏松以及关节炎等疾病的患者,具有更为显著的临床效果[6]。本次研究结果显示,观察组患者在治疗后的影像学变化更为明显,其拇外翻角(HVA)、第 1、2跖间角(IMA)及跖楔角(MCA)角度均明显小于对照组患者(P<0.05),由此可见,相较于Keller手术,Lapidus手术对老年性拇外翻具有更为理想的矫正效果。此外,观察组患者在手术后的各项足踝功能评分均明显高于对照组患者(P<0.05),此结果也充分说明,Lapidus手术后的临床康复效果要明显优于Keller手术,且稳定性也显著更佳。
综上所述,在老年性严重拇外翻患者的手术选择中,Lapidus手术具有更为显著的应用效果,其矫形能力及稳定性均较为理想,具有较高的可行性。
参考文献
[1]王伟,陈利春.改良Chevron截骨整形术对足拇外翻患者足踝功能及影像学参数的影响[J].中国药物与临床,2020,20(14):2410-2412.
[2]刘卫刚,马亮,张子景,等.第1跖趾关节融合术联合跖趾关节成形术治疗老年拇外翻[J].临床骨科杂志,2019,22(06):712-715.
[3]范东华,邢润麟,王培民,等.第1跖骨远端Chevron截骨联合软组织松解术治疗拇外翻[J].中国骨伤,2019,32(01):64-67.
[4]许少刚.改良Chevron截骨术联合软组织松解术治疗中重度足拇外翻[J].中国实用医刊,2018,45(19):4-7.
[5]郭家良,张瑞鹏,侯志勇,等.拇外翻Chevron截骨术的发展[J].河北医科大学学报,2020,41(07):861-864.
[6]陈兆军,潘旭月,马占华,等.Lapidus手术结合正骨手法治疗老年足拇外翻[J].中国骨伤,2018,31(12):1124-1128.
