前哨淋巴结活检术(SLNB)在早期浸润性乳腺癌腋窝淋巴结转移的诊断及在整形保乳手术中的应用价值
2021-08-02黄勇王健臧圣彬李庆春周梅
黄勇,王健,臧圣彬,李庆春,周梅
盐城市大丰人民医院甲乳科,江苏盐城 224100
乳腺癌是女性常见恶性肿瘤,早期诊治是改善乳腺癌预后、延长患者生存的关键。对于早期浸润性乳腺癌,临床以手术治疗为首选[1]。改良根治术是现阶段手术治疗乳腺癌的标准术式,但手术创伤仍较大,术后并发症多,易累及患侧肩关节功能,影响患者术后生存质量[2],而且术后美观度差,难以满足患者对美学的要求。整形保乳是将整形外科思路与乳腺癌手术技巧巧妙融合的一种乳腺外科新理念,可以在做到肿块全切的同时,减少手术创伤,保证外形美观,其应用的关键是准确把握手术指征[3]。前哨淋巴结是乳腺癌转移必经的第一批淋巴结,前哨淋巴结活检术(SLNB)可以有效明确乳腺癌患者有无淋巴结转移,为临床制定手术方案提供重要依据。该研究随机择取2017年7月—2020年7月该院收治的100例早期浸润性乳腺癌患者为例,探讨SLNB诊断腋窝淋巴结转移以及基于此行乳腺癌整形保乳术的临床价值,报道如下。
1 资料与方法
1.1 一般资料
从该院收治的乳腺癌患者中随机择取100例行手术治疗的早期浸润性乳腺癌患者为研究对象,患者均为女性,依据治疗方法不同分为两组。研究组(50例):年龄28~75岁,平均(44.7±9.1)岁;左侧病变26例,右侧病变24例;临床分期I期33例,IIa期17例;浸润性导管癌43例,浸润性小叶癌7例。对照组(50例):年龄29~73岁,平均(45.2±8.8)岁;左侧病变25例,右侧病变25例;临床分期I期34例,IIa期16例;浸润性导管癌41例,浸润性小叶癌9例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:单侧乳腺病变,病理组织学证实为浸润性乳腺癌;肿块长径≤3 cm,TNM分期为I~IIa期的早期乳腺癌;首发病例,既往未行乳腺癌手术,无患侧腋窝手术史,未接受术前新辅助治疗;临床及随访资料齐全;伦理委员会批准同意;患者签署知情同意书。
排除标准:乳腺癌多中心病灶;肿块边缘距乳晕边缘<2 cm;合并其他恶性肿瘤,或乳腺癌远端转移;外科手术禁忌证;妊娠哺乳期女性;合并严重内科疾病,一般状况差,影响术后评估。
1.3 方法
1.3.1 研究组(乳腺癌整形保乳术+SLNB)术前完善检查,全面临床与影像学评估,明确手术指征,个体化制定手术方案。肿块位于乳头水平线以下者做弧形切口,位于乳头水平线以上者做放射状切口,逐层切开暴露腺体,切除病变及周围1~2 cm正常组织,行快速病理检查,标本周边切缘均为阴性者,保乳成功。SLNB:乳晕周及肿瘤部位边缘皮下注射1 mL指示剂亚甲蓝,轻柔注射部位约10 min,采用原保乳切口或者腋窝切口,常规皮下分离,暴露蓝染的淋巴管,沿走形寻踪,蓝染最强处为前哨淋巴结,取样快速病理检查,蓝染不佳者,采用传统九格法定位取样。腺体残留空腔缺损银夹标记瘤床后,则采用腺体瓣、腹直肌、腺体前后或腋窝脂肪旋转充填(SLNB后)等复合技术塑形,判断整形后效果,置管引流,缝合切口。所有入组病例均切缘阴性,无前哨淋巴结转移。
1.3.2 对照组(乳腺癌改良根治术)患者术前准备同研究组,术中切除整个患病乳腺连同周围至少5 cm皮肤脂肪,以及腋窝和锁骨下所有淋巴结,但保留胸肌和筋膜。
1.4 观察指标
比较观察两组基本手术指标,统计手术并发症,评价两组手术前后生活质量及术后肩关节功能恢复情况,随访统计肿瘤复发及转移情况。生活质量于患者术前及术后3个月时进行评价,采用欧洲生命质量协作组制作的乳腺癌特异性生存质量量表 (ROETC QLQBR23)问卷(第3版,中文版)[4],问卷共计23题,采用四级评分法,得分越高,生活质量越差。肩关节功能评价于术后1个月进行,从疼痛、肩关节活动范围、肌力、日常活动、局部形态5个维度进行评价,评分越高,肩关节功能质量越好。
1.5 统计方法
采用SPSS 21.0统计学软件进行数据分析,计量资料以(±s)表示,组间差异比较采用t检验;计数资料以频数和百分比(%)表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
研究组术中出血量与术后引流量均少于对照组,术后住院时间短于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者基本手术指标比较(±s)
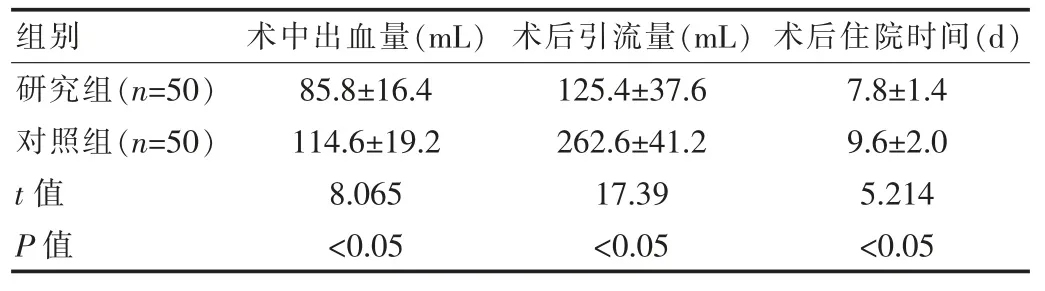
表1 两组患者基本手术指标比较(±s)
组别 术中出血量(mL) 术后引流量(mL)术后住院时间(d)研究组(n=50)对照组(n=50)t值P值85.8±16.4 114.6±19.2 8.065<0.05 125.4±37.6 262.6±41.2 17.39<0.05 7.8±1.4 9.6±2.0 5.214<0.05
研究组术后并发症发生率低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组患者手术并发症比较
两组术前QLQ-BR23与肩关节功能评分相当,差异无统计学意义(P>0.05)。研究组术后QLQ-BR23评分低于对照组,肩关节功能评分高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者量表评分比较[(±s),分]

表3 两组患者量表评分比较[(±s),分]
组别QLQ-BR23评分术前 术后肩关节功能评分术前 术后研究组(n=50)对照组(n=50)t值P值58.2±10.8 57.6±10.4 0.283>0.05 33.4±9.6 44.0±11.2 5.081<0.05 92.2±5.4 92.6±5.2 0.377>0.05 81.8±7.6 70.4±9.8 6.500<0.05
研究组术后平均随访(22.42±3.23±)个月,对照组平均随访(21.08±3.45)个月,两组随访期间乳腺癌转移与复发率差异无统计学意义(P>0.05),见表4。

表4 两组乳腺癌术后复发与转移统计[n(%)]
3 讨论
SLNB是近年乳腺外科临床提出的腋窝手术新理念[5]。临床研究证实[6],乳腺癌的癌细胞想要通过淋巴道进行扩散和转移,前哨淋巴结是必经的第一站,鲜少有癌细胞越过前哨淋巴结进行跳跃性转移。因此,经SLNB证实的无前哨淋巴结转移的乳腺癌患者,癌细胞在区域内基本不会发生淋巴结转移,术中只需彻底切除乳腺病变癌组织即可,一般无需行淋巴结清扫或只行低位清扫即可,而对于SLNB提示阳性者,则需要切除淋巴结,必要者行改良根治术[7-8]。由此可见,SLNB可以为乳腺癌手术方案的制定提供重要依据和参考。
基于SLNB明确乳腺癌患者有无腋窝淋巴结转移,其最大的临床意义在于,可以有效避免SLNB阴性患者接受不必要的腋窝淋巴结清扫,从而减少改良根治术的使用,缩小阴性患者的手术范围,为整形保乳手术的应用创造有利条件[9],进而在保证疗效、避免远期复发转移的基础上,减少手术创伤,避免淋巴切除相关并发症,促进患者早期恢复,提高术后生活质量[10]。该次临床研究,研究组行整形保乳术,术中依据切除组织快速病理诊断结果,视情况予以扩大切除,依据SLNB视情况行腋窝下淋巴结清扫,结果显示患者远期随访复发率(6.0%),转移率(2.0%),同对照组改良根治术效果相当,与文献报道[11]基于SLNB行乳腺癌整形保乳术的术后复发率(5.6%)与转移率(2.2%)相当,肯定了基于SLNB行整形保乳术的临床疗效,在该研究中,笔者还合理运用乳腺残腔周围的自体组织,尤其是SLNB后腋窝脂肪的旋转充填等整形技术,保证了乳腺塑形的效果。另外,患者术中出血与术后引流均少于对照组,术后住院时间短,相关并发症发生率低,术后QLQ-BR23评分(33.4±9.6)分,肩关节功能评分(81.8±7.6)分,均优于对照组(P<0.05),与文献报道[12]的基于SLNB行乳腺癌手术治疗后患者生活质量评分(32.8±8.5)分、肩关节功能评分(82.2±9.4)分的研究结论基本相符,提示基于SLNB行整形保乳术手术创伤小、安全性高、肩功能受影响小、并发症少,对患者康复具有积极作用,而且术后美观度高,有助于维护患者身心健康。
综上所述,SLNB可以为腋窝淋巴结清扫提供有价值的病理学依据,联合保乳整形手术,在保证乳腺癌疗效的同时,有利于减少手术损伤及对肩功能的影响,利于早期康复。
