单中心微通道经皮肾镜取石术治疗上尿路结石377例报道
2021-07-30王亚佟张战宏拓志勇邵林海兰海河赵超群胡新红王叶松朱元宏白杨开
王亚佟,夏 勇,张战宏,拓志勇,邵林海,兰海河,汪 洋,赵超群,胡新红,王叶松,朱元宏,白杨开,肖 怡
(1.汉中市中心医院泌尿外科,陕西汉中 723000;2.汉中市第二人民医院,陕西汉中 723000)
经皮肾镜取石术(percutaneous nephrolithotomy,PCNL)通过不同大小的经皮肾通道进行腔内碎石取石,创伤小,结石清除率高,是处理上尿路大负荷结石的一线治疗方案,目前已基本取代开放性手术取石[1];而与传统的经皮肾镜取石术相比,微通道经皮肾镜取石术(minimally invasive percutaneous nephrolithotomy,MPCNL)的损伤更小,并发症发生率更低,因此该技术在国内基层医院已广泛开展。自2007年开始开展微通道经皮肾镜取石术以来,陕西省汉中市中心医院已经在微创经皮肾镜取石术治疗上尿路结石方面积累了较多经验,现回顾性分析2019年1月至2020年12月在我院泌尿外科行微创经皮肾镜取石术治疗的337例上尿路结石患者的临床资料,报道如下。
1 资料与方法
1.1 临床资料本研究收集的377例上尿路结石患者的临床资料中,男249例,女128例,男女比例为2.9∶1;年龄18~78岁,平均(49.27±11.79)岁;其中120例合并其他基础疾病,包括:原发性高血压78例,冠心病15例,糖尿病21例,肾功能不全或肾功能衰竭19例,孤立肾3例,马蹄肾3例,重复肾输尿管畸形3例。377例上尿路结石的平均长径为(1.91±0.69)cm,结石部位情况见表1。
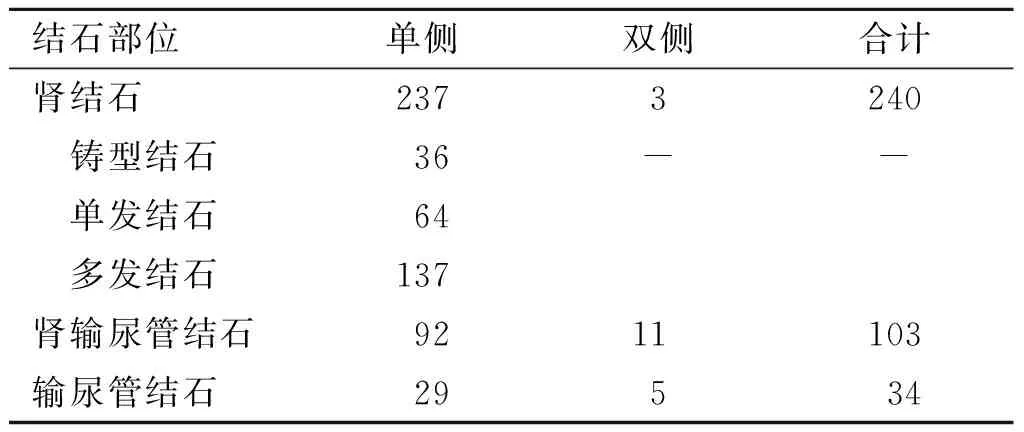
表1 377例患者结石部位情况表 (例)
所有患者均经常规检查、静脉肾盂造影及CT检查确诊,同时术前尿培养阳性者102例,阳性率为27.06%。102例尿培养阳性患者的病原菌分布情况见图1。
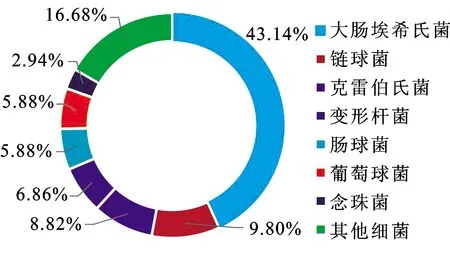
图1 102例术前尿培养阳性患者病原菌分布情况
1.2 治疗方法
1.2.1穿刺通道建立 手术均在全身麻醉下进行,患者首先取截石位,膀胱镜下经尿道置入F5~6输尿管导管于患侧输尿管内并注水造成人工肾积水。改俯卧位,肾区腹部垫高,在B超引导下于第11肋间或第12肋下,肩胛下线与腋后线区域选择穿刺点。用18G肾穿刺针穿刺,有液体从穿刺针鞘溢出,确认进入集合系统后,置入斑马导丝,以F8筋膜扩张器开始,逐步扩张通道至F16~18,建立经皮肾取石通道,用输尿管镜经工作通道进入肾内,在灌注泵的冲洗下以钬激光碎石;一般情况仅建立单通道,如遇平行盏等不能够达到的结石,则根据术前影像学检查及术中情况建立双通道,或联合使用输尿管软镜或输尿管镜。碎石结束后输尿管顺行置F5~6双J管,肾脏留置肾造瘘管。
1.2.2术后处理 术后2~5 d复查腹部平片(kidney ureter bladder,KUB),根据治疗计划及复查情况决定是否二期或三期手术。若无需再次手术或患者拒绝再次手术时则在夹闭肾造瘘管1 d后拔出造瘘管。拔管前行 KUB 或 B 超检查,无残石或<4 mm的无临床意义结石碎片视为结石取净。
2 结 果
2.1 患者围手术期情况本研究所有患者的平均住院时间为(16.01±7.60)d。377例患者共实施MPCNL 479次,平均手术时间(82.18±31.29)min。患者(94.43%)主要采取单侧单通道碎石的形式开展手术,34例(9.02%)患者接受输尿管镜或输尿管软镜辅助治疗。所有患者手术结石清除率:Ⅰ期 59.68%(225/377),Ⅱ期 58.70%(54/92),Ⅲ期20%(1/5)。MPCNL联合输尿管镜或输尿管软镜辅助治疗34例,其中28例取净石,结石清除率82.35%。具体情况详见表2。
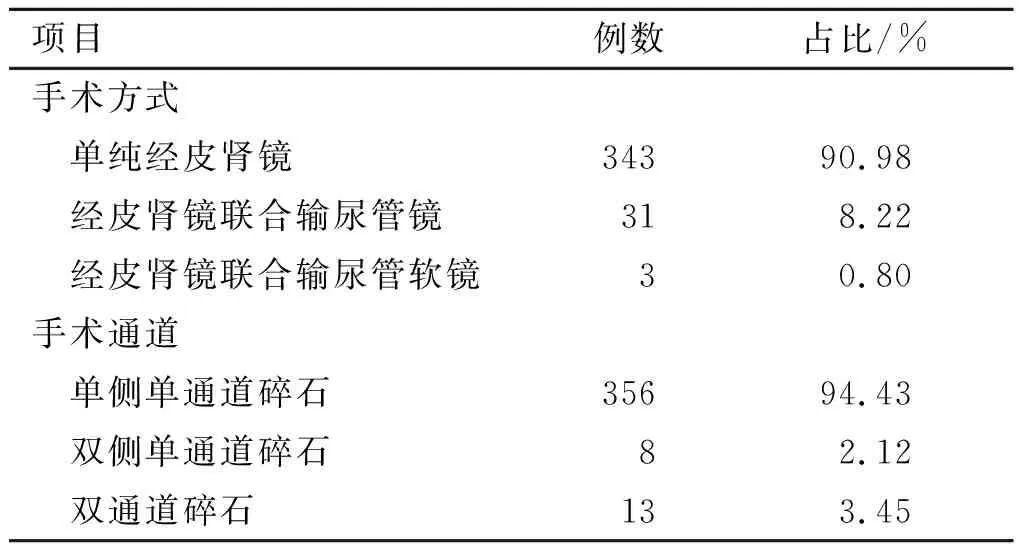
表2 MPCNL临床实施情况
2.2 患者术后并发症情况术后84例(22.28%)患者出现感染性并发症,包括术后发热、全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)及感染性休克(表3),其中女性所占比例依次增大、术前尿培养阳性的比例也依次升高。47例患者术前尿培养阳性患者中,病原菌分布情况为大肠埃氏希菌23例(48.94%)、链球菌6例(12.77%)、变形杆菌4例(8.51%)、克雷伯氏菌2例(4.26%)、其他细菌12例(25.53%)。所有发生感染并发症的患者针对性给予碳青霉烯类抗生素或青霉素酶抑制剂复合药物治疗后均康复。
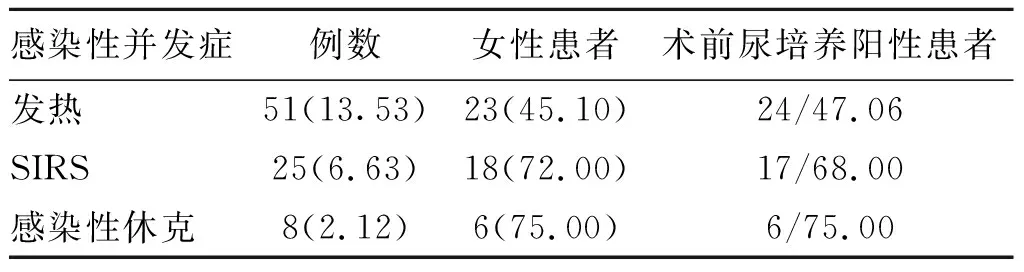
表3 84例感染性并发症患者情况 [例(%]
SIRS:全身炎症反应综合征。
2.3 输血情况术中或术后输血3例(0.80%),均保守治疗后好转,未出现周围脏器损伤(如肠道、气胸)等副损伤。
3 讨 论
MPCNL是在标准通道基础上发展而来的一种手术方式,其操作通道较窄,扩张器对筋膜的扩张强度相对较轻,因而围手术期血尿、腹膜后血肿等出血性并发症风险相对较低[2]。然而相对狭窄的操作通道不仅限制手术视野,还会影响碎石排出,造成碎石留置和较高的肾盂内压[3],因此MPCNL的手术时间相对较长,发热、脓毒症、感染性休克等感染性并发症的发生率亦相对较高。结合微通道经皮肾镜取石术的优缺点,我中心通过不断学习、交流及总结,现归纳了以下几点手术经验。
3.1 麻醉方式的选择MPCNL对麻醉依赖程度较高,需要保证肾脏穿刺和取石过程中术区的充分麻醉,目前常用的麻醉手段包括腰硬联合麻醉、局部麻醉和全身麻醉。虽然腰硬联合麻醉和局部麻醉对于循环及呼吸功能的影响较小且相对廉价,但也具有明显的缺点,即不能消除穿刺、灌注和牵拉等操作引起的内脏反射性不适,同时患者的舒适度和依从性也会随着手术时间的延长而迅速降低,严重影响手术操作[4];相对而言,全身麻醉对全身循环及呼吸功能的影响相对较大,但只要术前详细评估心肺情况并制定合理的麻醉方案,全身麻醉的不良影响就处于可控范围内,而患者的舒适度和依从性则明显提高[5]。我中心通过多年的尝试和比较后,选择全身麻醉作为首选的麻醉方式,仅对于心肺功能难以耐受或者其他原因限制使用全身麻醉的患者,采取腰硬联合麻醉。
3.2 穿刺引导方式的选择操作通道的成功建立是开展MPCNL的首要条件,而目标肾盏的穿刺是建立操作通道的一个重要环节,直接关系到手术效果、术中的出血量、手术并发症,甚至手术成败[6]。目前主流的超声引导穿刺方法因其成本低、辐射少已成为首选穿刺方法[7-8],穿刺过程中操作人员可以实时观察穿刺路径,实现目标肾盏穹窿部的准确进入,出血风险明显降低,同时避免损伤周围重要脏器[9]。然而,超声引导穿刺的技术门槛较高,我中心保证操作人员首先需要掌握一定的超声知识,通过模拟器锻炼操作技术,再通过肾囊肿穿刺抽液、重度肾积水穿刺造瘘等病例积累穿刺经验,最后做到在MPCNL中熟练使用超声引导的穿刺技术。本次研究377例患者均选用超声引导穿刺,仅有3例患者给予输血保守治疗,且未出现肠道损伤或气胸等副损伤,说明在减少围手术期出血及副损伤方面,超声引导穿刺具有极大优势。
3.3 重视输尿管逆行置管输尿管逆行置管是MPCNL的常规操作,但以往该操作的目的仅在于经导管注水并建立人工肾积水,提高肾穿刺的成功率[10],而我中心通过多年经验发现逆行置管还有更大的作用。首先,部分患者的肾盂输尿管连接处管腔扭曲或因炎症等原因而显露不清,此时经逆行置入的输尿管导管注入美蓝注射液,甚至通过中空的导管置入斑马导丝,可以指示正常通道,降低顺行置入双J管的难度;然后,在粉碎结石后通过输尿管导管注水配合术者退镜可以冲出结石碎片,加快结石的排出,提高手术效率,相关研究也证实该方法不增加感染的发生率,对控制术后感染有一定的帮助[11]。
3.4 复杂肾结石处理MPCNL治疗合并马蹄肾、重复肾输尿管等解剖畸形的上尿路结石的有效性和安全性已经被很多研究证实[12-13]。针对该类患者,我中心重点在术前完善静脉肾盂造影、肾脏CT平扫及CTU检查以详细了解结石及解剖情况,确定合适的穿刺位置及手术方案;手术实施阶段要严格执行目标肾盏穹隆部的精准穿刺,在建立操作通道并取净结石后则利用输尿管导管妥善置入双J管,保证术后尿液的通畅引流可以减少术后感染、腰痛等并发症的发生。
铸型肾结石是上尿路结石中处理难度最大的类型,不仅操作通道建立困难、碎石时间较长,而且术后感染性并发症的发生率亦较高。对于巨大铸型结石,我中心首选通过上盏建立操作通道,因为输尿管逆行置管时导管容易放入上盏并充分建立局部人工肾积水,同时碎石时也可以比较方便地清除上盏、肾盂、下盏以及输尿管上段的结石,便于顺行放置双J管;而第2个通道则选择经后组中盏途径,主要是为了清除第1个通道无法探及的中下盏的结石。对于局部铸型结石则可根据具体情况选择个体化的操作通道,经皮肾镜联合输尿管软镜也是一个不错的选择[14]。
无明显积水肾结石是指集合系统扩张不明显的肾盂、肾盏或铸型结石。虽然这类结石的大小、形态各异,但因为集合系统扩张不明显,MPCNL术中经皮肾通道的建立困难多、穿刺难度大[10]。在逆行置管时,我中心常选择F6输尿管导管,同时剪除导管尖端,这样穿刺过程中可通过导管持续注水以增加人工肾积水的程度;当建立人工肾积水确实困难时,我中心推荐加快静脉补液并使用利尿剂以增加尿量,同时调整目标肾盏进行穿刺,这样往往可能提高穿刺成功率。当然,利用输尿管软镜或输尿管镜击碎部分结石可以显露部分扩大的集合系统,同样可以提高穿刺成功率。
3.5 感染性并发症的管理感染性并发症是MPCNL后常见的并发症之一,因为上尿路结石患者的积水和梗阻为细菌滋生创造了有利条件,加之肾脏穿刺会破坏肾盂黏膜完整性,因此术后极易引发感染性并发症,甚至造成尿源性脓毒血症及感染性休克,严重威胁患者的生存安全[15],因此感染性并发症的管理一直是微通道经皮肾镜取石术围手术期的焦点。2017年乔庐东等共同拟定了《上尿路结石患者围手术期抗菌药物应用的专家意见》,并被2019版《中国泌尿外科和男科疾病诊断治疗指南》采纳,我中心377例患者入院后均按照指南要求评估感染风险,其中术前尿培养阳性者102例,阳性率达到了27.06%,说明上尿路结石术前合并感染的发生率较高;经术前规范抗生素治疗,手术后仍有84例(22.28%)患者出现感染性并发症,其中术后发热51例(13.53%),SIRS 25例(6.63%),感染性休克8例(2.12%)。这一结果与其他研究相似[17],分析原因考虑与结石梗阻后感染性尿液无法排出,致使尿液检查出现假阴性有关,同时结石内部细菌定植也是一个重要原因。因此我中心除了严格按照指南要求规范抗生素治疗,还对合并诸如女性、术前合并感染或糖尿病、手术时间≥ 1 h、重度积水等独立危险因素的患者加强术后管理[18],早期复查血常规、降钙素原及白介素并严密监测生命体征变化[19],针对高危患者建议及早更换碳青霉烯类抗生素治疗且疗程要持续到降钙素原明显下降、发热症状缓解。
3.6 上尿路结石的综合治疗本次研究采集了377例患者资料,其中包括铸型肾结石、多发肾结石,双侧上尿路结石共192例(50.93%),同时术前尿培养阳性率达到了27.06%,为了避免一期长时间手术带来的出血及感染风险,我中心MPCNL多采用分期、联合的手术方案。与国内同类型研究相比[2,20],本次研究中Ⅱ、Ⅲ期手术患者比例较高,住院时间较长,但平均手术时间相对较短,与损伤相关的并发症发生率明显下降,考虑控制手术时间可以减少损伤及出血等严重并发症[1]。此外,本中心针对多发肾结石及肾输尿管结石患者,采用MPCNL联合输尿管镜或输尿管软镜治疗的方式,清石率达到82.35%。辅助输尿管镜或输尿管软镜治疗在文献中也有所报道[14],其能进一步减少肾穿刺损伤并减少术中视野盲区,因而在多发肾结石或肾输尿管结石患者治疗时,建议考虑采用此种方式,以提高清石率,降低手术风险。另一方面,本研究中一期手术和二期手术后分别有60例和31例患者因个人原因或残留结石较小而改为药物排石治疗或体外冲击波碎石术治疗,部分患者定期随访后临床效果满意,因此针对残留结石较小且有自行排出可能的患者也可以采用非手术手段进一步治疗。
然则,本研究也存在诸多不足之处,特别是标本量较小且未对远期并发症发生率、结石复发率等资料进行随访调查,未来我中心将继续加强相关资料的规范记录,为临床决策的制定积累数据。
