全腹腔镜下直肠癌根治术与开放手术在直肠癌治疗中的效果对比分析
2021-07-30李宏海侯信良
李宏海,吴 妍,侯信良
(牡丹江医学院附属第二医院普外科 黑龙江 牡丹江 157000)
直肠癌在临床上属于常见且高发的恶性肿瘤疾病,其引发的病死率较高。随着临床诊疗技术的不断进步,直肠癌在发病早期的检出率逐渐增加,而采用直肠癌根治术治疗,可获得较好的治疗效果,能够显著改善疾病症状,有效降低临床病死率。以往采用开放手术治疗,能够发挥清除病灶的效果,还可防止癌细胞向其他腹腔脏器转移,但手术对患者的机体损伤较大,术后恢复慢,因而具有一定的局限性[1]。而腹腔镜技术在临床上的应用,实现了微创治疗的目的,有助于减少对患者机体的损伤,因而受到临床医师及患者的广泛关注。但目前,对于开放手术及全腹腔镜直肠癌根治术治疗直肠癌的效果尚存在很大的争议,本研究的目的在于对比分析两种手术方式在直肠癌中的治疗效果差异。现报道如下。
1.资料与方法
1.1 一般资料
选取本院2019 年8 月—2020 年7 月收治的64 例直肠癌患者。以随机数字表法分组,各32例。观察组男18例,女14 例,年龄32 ~72 岁,平均年龄(53.22±4.73)岁;对照组男20 例,女12 例,年龄30 ~73 岁,平均年龄(52.81±3.80)岁。纳入标准:患者均符合《NCCN 直肠癌临床实践指南》关于直肠癌的诊断标准,且经直肠镜及病理组织检查等确诊直肠癌,符合手术治疗指征;患者临床资料完整;患者及家属知情同意;排除标准:合并其他严重器官或系统病变者;合并其他胃肠道疾病者或感染者;有相关胃部手术史者;存在手术或麻醉禁忌证者;孕妇或哺乳期女性。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 对照组采用开放手术治疗,术前禁食禁水6 h,实施气管插管全身麻醉,麻醉起效后,置入胃管及尿管。指导患者保持膀胱截石位,进行常规消毒清洁后,自患者耻骨至脐下腹部正中部位取合适切口,逐层分离皮肤及皮下组织后,将乙状结肠与直肠系膜分离,充分暴露肠系膜下动脉。直视下,定位直肠根部淋巴结,彻底清扫干净后,将直肠两侧的韧带锐性分离。最后将远端直肠系膜切除,定位肿瘤下缘2 cm 以上直肠位置,将闭合的肠管切除,并将近端直肠拉出腹腔,在肿瘤上缘10 ~15 cm 处,切除肿瘤及肠管。手术完成后,彻底清洗腹腔,并逐层缝合切口。术后进行常规抗感染治疗。
1.2.2 观察组 观察组采用全腹腔镜直肠癌根治术治疗。麻醉方式及准备同对照组。指导患者保持截石位,头低脚高,在患者脐环上缘取一弧形切口,建立二氧化碳气腹,压力保持在12 ~15 mmHg(1 mmHg=0.133 kPa)。将腹腔镜置入腹腔,对肿瘤位置及大小,腹腔情况进行观察,分别在腹直肌两外侧缘取弧形切口,将手术操作器械置入。手术过程中,以全直肠系膜切除原则,使用超声刀将结肠系膜切断,并将肠系膜下动脉沿根部离断。自胰腺下缘将肠系膜静脉离断。在腹腔镜辅助下,将直肠系膜脏、壁充分分离,游离直肠。根据肿瘤与肛门位置,选择预切缘,肿瘤与肛门距离在8 cm 以上者,距离瘤体远端4 ~5 cm 切除,肿瘤距肛门4 ~8 cm 者,选择距离瘤体远端2 ~3 cm 切除肿瘤。将远端肠道进行清洁消毒,以腹腔内线型切割吻合器将肠腔离断,自髂棘穿刺孔切口处置入保护套。在乙状结肠区域距离肿瘤8 ~10 cm 处,将肠管离断,自保护套中取出肿瘤。将直肠肿瘤周围淋巴结进行彻底清除,并将吻合器置入穿刺孔,收紧荷包,建立气腹,温和结肠及肛管,并常规放置引流管,术后处理同对照组。
1.3 观察指标
(1)对比分析两组治疗指标,包括手术耗时、术中失血量、肛门排气时间及住院天数。(2)评估两组患者术后切口疼痛程度,以数字模拟评分法(VAS)评估,于术后1、3 及7 d 为评估时间段,评分值与疼痛程度正相关。(3)统计两组术后并发症,包括切口感染、肺部感染、吻合口渗血、吻合口瘘及皮下水肿[2]。
1.4 统计学方法
采用SPSS 22.0 统计软件进行数据处理。正态分布的计量资料采用均数±标准差(± s)表示,组间比较采用t检验,计数资料用频数和百分率(%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2.结果
2.1 两组治疗指标比较
观察组手术耗时长于对照组,术中失血量少于对照组,肛门排气时间短于对照组,住院天数少于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组治疗指标比较(± s)

表1 两组治疗指标比较(± s)
组别 例数 手术耗时/min术中失血量/mL肛门排气时间/d 住院天数/d观察组 32 170.3±42.2 120.5±35.2 2.3±0.9 8.0±2.2对照组 32 125.8±38.6 162.1±40.1 2.9±1.2 10.2±2.8 t 4.402 4.410 2.263 3.495 P<0.001 <0.001 0.027 <0.001
2.2 两组患者术后切口疼痛程度比较
观察组患者术后1、3、7 d 的VAS 评分低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者术后切口疼痛程度比较(± s,分)
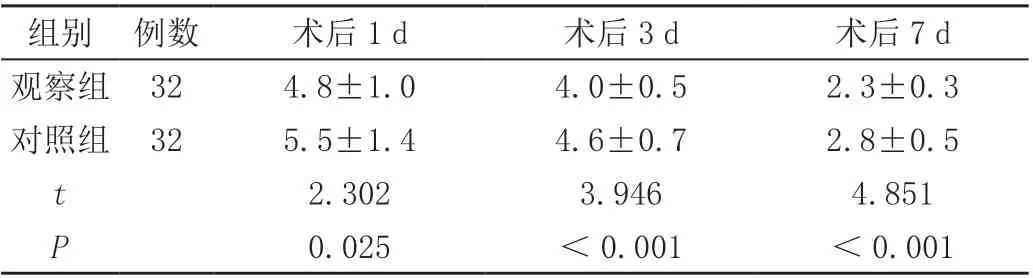
表2 两组患者术后切口疼痛程度比较(± s,分)
组别 例数 术后1 d 术后3 d 术后7 d观察组 32 4.8±1.0 4.0±0.5 2.3±0.3对照组 32 5.5±1.4 4.6±0.7 2.8±0.5 t 2.302 3.946 4.851 P 0.025 <0.001 <0.001
2.3 两组术后并发症比较
观察组患者术后并发症发生率低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组术后并发症比较(例)
3.讨论
直肠癌为临床致死率最高的三大癌症之一,具有较高的临床病死率,尤其是疾病发病晚期,容易出现癌细胞向腹腔其他脏器转移,引发患者多器官损伤。直肠癌发病,对患者的生活质量影响比较大,因而采取有效的治疗方式,改善患者疾病症状,提升其生活质量,延长患者寿命,是治疗的关键[3]。目前,手术治疗在直肠癌的治疗中发挥了重要作用,行直肠癌根治术治疗,能够显著发挥肿瘤清除作用,且可通过彻底清扫肿瘤周围的淋巴结,达到防止癌细胞转移的目的。通过直肠癌根治术治疗,可有效降低患者临床病死率,还可提升其远期生存效果。
从开放手术治疗的效果来看,可获得较好的肿瘤病灶清除作用,有效延长患者的生存期限。而手术取较大切口,将皮下组织分离,对血管、神经、肌肉的损伤都比较大,术后需要较长时间的恢复,且容易引发多种并发症,因而开放手术在临床治疗中具有一定的局限性。腹腔镜在临床中的应用,作为手术辅助治疗手段,通过拓展手术视野,可避免大切口对患者机体的影响,通过小切口入路,将手术器械置入腹腔,既可避免较大的机体损伤,还可对腹腔内情况进行充分的了解,保证手术操作的精准性[4-5]。
本结果显示,观察组手术耗时较对照组长,术中失血量较对照组少,肛门排气时间较对照组早,住院天数较对照组少(P<0.05)。这一研究结果,说明在直肠癌根治术的治疗中,通过腹腔镜微创手术治疗,手术时间虽然延长,但由于机体所受的损伤较小,因而术中失血量较少,因而术后康复时间短,患者术后可尽早出院。观察组患者术后1、3 及7 d 的VAS 评分较对照组更低(P<0.05)。患者术后疼痛程度与切口长度及术中操作密切相关,腹腔镜取小切口,且术中操作比较精细,因而术后切口疼痛程度较开放手术更低。观察组患者术后并发症发生率6.3%低于对照组的28.1%(P<0.05)。从术后并发症的发生率看,由于腹腔镜手术采取小切口手术,机体损伤小,因而术后切口愈合速度快,患者还可尽早开展康复训练,术后恢复效果好,也避免了各种并发症的发生。
综上所述,腹腔镜辅助手术治疗,具有微创、机体损伤小且术后易恢复等优势,因此,在直肠癌的治疗中进行应用,可在发挥高效的治疗效果的同时,能够保证患者术后恢复效果,对符合腹腔镜手术治疗的患者来说,可作为优先选择治疗方案。
