选择性会阴侧切术对会阴体及盆底功能的影响
2021-07-29雷钊环李丽燕
谢 莹 雷钊环 汪 亮 李丽燕
1 广州市红十字会医院 妇产科 (广州 510000) 2 广州市红十字会医院 超声科 (广州 510000)
众所周知,阴道分娩有可能会造成会阴裂伤,会阴裂伤与盆底损伤、大小便失禁、疼痛和性功能障碍等密切相关。这些症状可能会持续至分娩多年后,严重影响着女性的健康。因此预防会阴裂伤对产后盆底功能保护尤为重要。在2010年之前,我国的会阴侧切率高达65%~95%[1],他们认为会阴侧切术能有效减少会阴裂伤,从而预防盆底功能障碍。2014年WHO建议将会阴切开率控制在10%左右[2]。他们认为,会阴侧切并不能降低会阴裂伤的发生风险,反而增加了感染和疼痛的风险。近几年,针对是否对初产妇行会阴侧切术,一直存在诸多争议[3]。2016—2018年美国妇产科医师协会临床实践指南中提出了选择性会阴侧切术[4-5]。选择性会阴侧切术即对有会阴裂伤高危因素的患者行会阴侧切,其余不行会阴侧切。与完全不行会阴侧切相比。选择性会阴侧切是否能降低会阴裂伤率,是否对盆底功能具有保护作用,目前还缺少大量的循证医学证据。在这样的背景下,本研究进行选择性会阴侧切术与不行会阴侧切术相比较,看两者在会阴裂伤和盆底功能方面的差异。从而探讨选择性会阴侧切是否对盆底具有保护作用。
1 资料与方法
1.1 一般资料
以2018年1月—2019年12月在我院阴道分娩的初产妇作为研究对象。纳入标准: ①初产妇;②宫口开全后,不需器械助产的患者;③被试者知情同意,自愿参加研究。排除标准: ①既往有孕13周至孕27+6周间流产史的患者;②有慢性便秘和慢性咳嗽病史的患者;③经产妇;④新生儿出生体质量≥4 000 g或<2 500 g。选择性会阴侧切组(研究组)共纳入研究对象80人,在产后42天无人失访。不行会阴侧切组(对照组)共纳入研究对象80人,在产后42天无人失访。将年龄、身高、体质量、胎儿出生时体质量、产后平均随访时间等资料进行统计。发现这些一般情况在两组间均无统计学差异,P>0.05。见表1。

表1 两组的一般情况对比表
1.2 研究方法
经伦理委员会批准。在患者知情同意并自愿的情况下,将患者随机分为两组,试验组为选择性会阴侧切组,即根据会阴体的评估表[6]对会阴体评分<4分的患者行会阴侧切术,其余不行会阴侧切术。对照组为不干预组,即全部不行会阴侧切术。统计两组产时会阴情况:会阴Ⅰ度裂伤、会阴Ⅱ度裂伤、会阴Ⅲ度裂伤、会阴完整的情况。将产时需要器械助产的患者和因相关因素需中转剖宫产的患者剔除出研究中,同时纳入新的研究对象。在产后42天对患者进行随访。无患者失访。常规行盆底筛查,应用法国杉山U8盆底测量仪测量盆底肌力,同时应用盆底肌力体格检查方法测量盆底肌力,取膀胱截石位,测量患者Ⅰ类、Ⅱ类肌纤维的肌力。并分为两组:肌力≥3级组,肌力<3级组。肌力级别越高代表肌力越好。应用POPQ评分对患者的盆腔器官情况进行评估,POPQ 0代表无脱垂,POPQ Ⅰ、POPQ Ⅱ分别代表脱垂1级、脱垂2级,脱垂级别越高,脱垂越严重。在超声科行盆底三维超声检查,测量肛提肌裂孔的面积、判断肛提肌裂孔是否有扩张。判断标准为:Valsava动作时肛提肌裂孔面积<20 cm2为无扩张,30~34 cm2为轻度扩张,35~39.9 cm2的为中度扩张,>40 cm2的为重度扩张。
1.3 统计学方法
采用SPSS 24.0统计软件进行分析,对所得数据进行统计描述。计量资料符合正态分布,采用均数±标准差表示,计数资料采用百分数表示,率的比较用χ2检验,以P<0.05 表示差异有统计学意义。
2 结 果
2.1 两组产时会阴体情况比较
研究组会阴裂伤率、会阴Ⅰ度裂伤率、会阴Ⅱ度裂伤率低于对照组,研究组会阴完整率高于对照组(P<0.05),会阴Ⅲ度裂伤的阳性例数只有1例,阳性例数太少,没有统计学意义。两组均无Ⅳ度会阴裂伤。见表2。
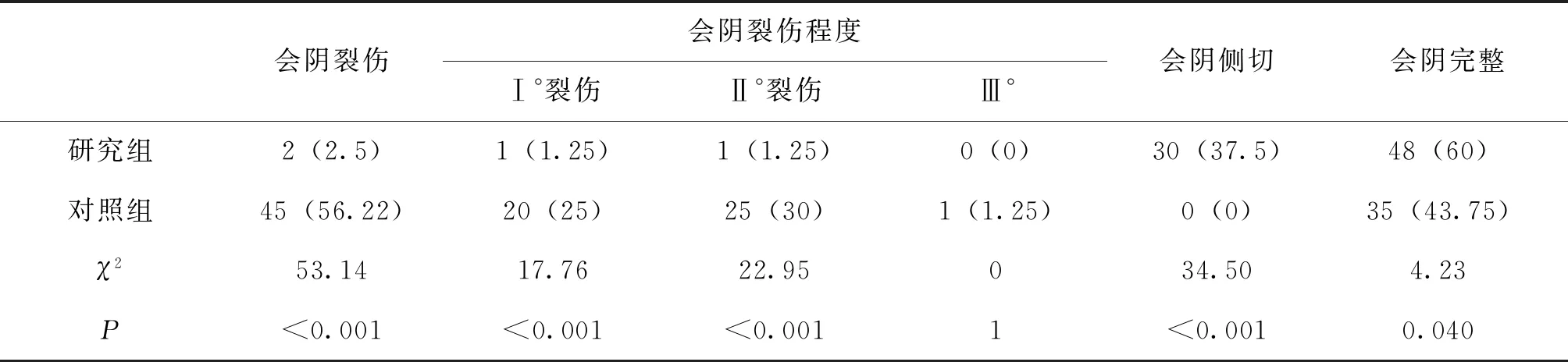
表2 研究组与对照组产时会阴体情况比较 [n=80,n(%)]
2.2 两组产后盆底肌力比较
研究组产后盆底Ⅰ类、Ⅱ类肌纤维的肌力≥3级的发生率高于对照组,(P<0.05),见表3。
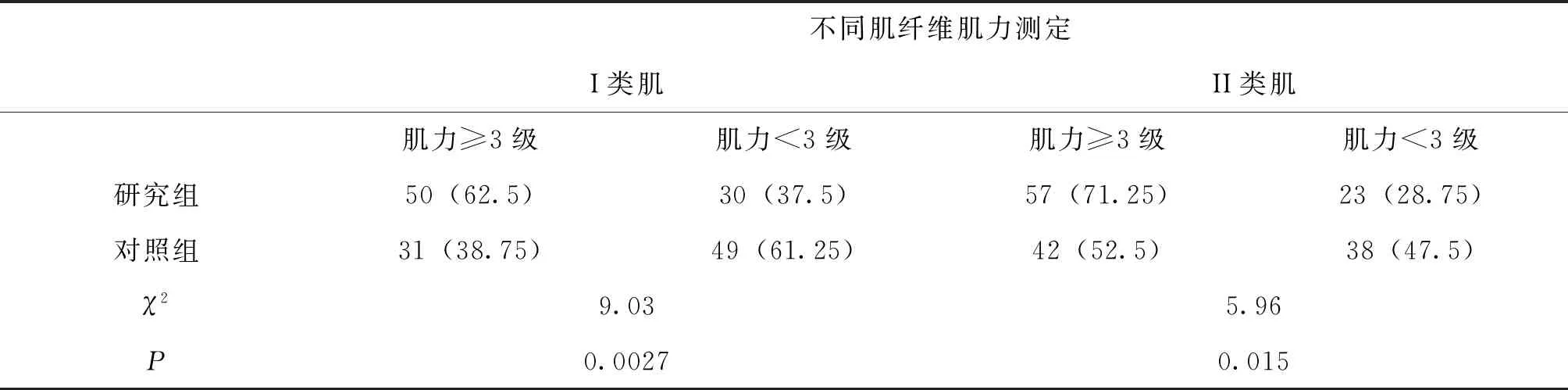
表3 研究组与对照组产后盆底肌力比较 [n(%)]
2.3 两组产后POPQ评分分级比较
研究组产后无脱垂发生率高于对照组(P<0.05),两组产后POPQ I级的发生率无统计学差异(P>0.05)、产后POPQ II级的发生率低于对照组(P<0.05),见表 4。
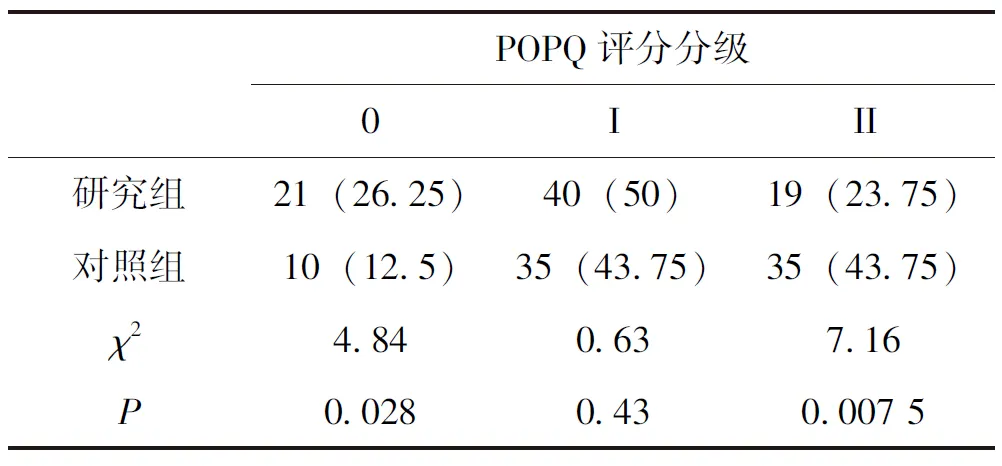
表4 研究组与对照组产后POPQ评分分级比较[n(%)]
2.4 两组产后肛提肌扩张率比较
研究组产后无扩张、轻度扩张发生率高于对照组,研究组产后中度、重度扩张发生率低于对照组(P<0.05),见表5。

表5 研究组与对照组产后肛提肌扩张率的比较 [n(%)]
3 讨 论
3.1 选择性会阴侧切术对会阴体的影响
本研究发现,选择性会阴侧切术与不行会阴侧切组相比,两组会阴裂伤率、会阴Ⅰ度裂伤、会阴Ⅱ度裂伤发生率差异有统计学意义(P<0.05)。在两者一般情况无差异情况下,选择性会阴侧切组会阴裂伤、会阴Ⅰ度裂伤、会阴Ⅱ度裂伤的发生率低于不行会阴侧切组。两组会阴Ⅲ度裂伤的阳性例数太少,无统计学意义。两组均无会阴Ⅳ度裂伤发生。这一结果提示选择性会阴侧切术对会阴体具有保护作用,它降低了会阴裂伤的发生率,起到了保护会阴功能的作用。选择性会阴侧切术,是指在限定的条件下行会阴侧切术,是有选择的进行侧切术,本研究中的限制条件为:会阴体评分<4分。既往的研究结果提示:会阴评分越低,会阴裂伤的风险越高,需要行会阴侧切以预防可能发生的会阴裂伤。这一限制条件与既往的研究相似[7- 8],但我们对会阴体的评分加入了患者配合度的评分标准,相对来说更为客观。最新威廉姆斯产科学明确提出:在肩难产、臀位助产、产钳助产、胎头吸引术中和可能出现会阴严重撕裂的情况下,建议行会阴侧切术。所以说肩难产、臀位助产、器械助产也是选择性会阴侧切术的条件。但本研究中未将这部分人群纳入进来。
3.2 选择性会阴侧切术对盆底功能的影响
大量的研究和循证医学证据已经证实怀孕和分娩会对盆底功能造成影响,尤其是阴道分娩过程中,胎头对盆底肌及会阴体的不断压力作用,会造成盆底肌的损伤,出现肛提肌裂孔面积扩张和盆底肌力下降,从而造成盆底功能障碍,在未来形成盆底功能障碍性疾病。如何减少盆底损伤,以降低盆底功能障碍的发生,是我们的研究目的。Dulce[6]的研究显示:分娩造成的损伤是造成盆底功能障碍重要的原因。他们通过计算机模型,研究在不同会阴侧切情况下盆底肌的生物学表现。得出的结论是通过减轻在这一区域的压力作用,会阴侧切术能减少肛提肌的损伤。但综合因素下,更小的会阴切口与更大的切口相比,并不会带来更大的获益。在这项研究中,评估了切口长度、反作用力、肌肉压力、组织完整性的缺失等的综合作用对盆底功能的影响。但是对于会阴侧切对盆底功能的总体临床获益,结论还是不明确的。Speksni等[9]的一项回顾性病例对照研究显示:肛提肌的损伤与会阴侧切术并不相关,会阴侧切术并不会增加肛提肌的损伤风险,但是这项研究并没有提到选择性会阴侧切术是否对肛提肌具有保护作用。Frigerio[10]的一篇系统综述对6 154例的结果进行了筛选,从24项结果中得出结论:在特定条件下,尤其是有会阴裂伤风险的高危因素下,会阴侧切术对盆腔器官脱垂产生保护作用。我们的研究发现:对有高危会阴裂伤风险的患者行会阴侧切术,即选择性会阴侧切术,降低了肛提肌裂孔扩张和重度扩张的发生率,降低了盆腔器官脱垂的发生率,降低了重度盆底肌力减弱的发生率。从上述结果中,我们可以认为选择性会阴侧切术,对盆底具有保护作用。患者可以从选择性会阴侧切术中获益。
3.3 存在的问题和对未来的展望
本研究的局限性在于我们选择会阴侧切的条件过于单一。未把第二产程时间、巨大胎儿等其它高危因素纳入研究范围。我们的样本量还太小,缺乏大样本的研究,未来我们可以对研究做进一步完善。
会阴切开术从提出到现在已经过去了200多年[11],我们对它的认识,也从常规行会阴侧切术到不提倡会阴侧切术[12],再到现在的选择性会阴侧切术。在对我院过去的病例进行回顾性研究,我们发现,无条件的降低和控制会阴侧切率,并不会降低会阴裂伤率,甚至有时增加会阴裂伤的发生,因此,我们需要进行选择性会阴侧切术,即在有高危因素的条件下,选择会阴侧切术,对于在什么条件下选择会阴侧切术能够对盆底功能具有更好的保护作用,仍然是一个值得深入探讨的问题,是未来我们重要的研究方向之一。
