PDCA循环对大肠腺瘤检出率的影响
2021-07-29吴清明徐伶俐仇琍娜罗金艳兰丹丹
李 欢 吴清明 龙 辉 陈 洁 徐伶俐 陈 远 仇琍娜 凌 敏 罗金艳 兰丹丹
大肠癌是我国高发肿瘤之一,发病率占消化道肿瘤第二位,死亡率占恶性肿瘤的第五位。腺瘤是结肠癌的癌前病变,结肠腺瘤发展成浸润性癌的年转化率约为0.25%。提高腺瘤检出率(Adenoma detection rate, ADR),对降低结肠癌的发生有重要意义。我科在2018年肠镜检查腺瘤检出率为12.1%。PDCA循环是有效的质量管理工具,包括计划(Plan)、实施(Do)、检查(Check)、处理(Action)。因此,我科将PDCA循环应用于肠镜检查患者的腺瘤检出率研究,有效提高了腺瘤检出率。现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月—2019年12月于武汉科技大学附属天佑医院消化内科行肠镜检查的患者为研究对象。排除标准:①因肠腔狭窄,肠镜未到达回盲部者;②合并心、脑、肾、肺等严重疾病;③不能配合完成检查者。本研究将2018年1月1日—12月31日的肠镜检查患者设为对照组,2019年1月1日—12月31日的肠镜检查患者设为观察组,采用PDCA循环进行管理,每季度进行分析。最终纳入研究的对照组1 608例,观察组2 075例。两组患者的年龄、性别无统计学差异(P>0.05),见表1。
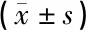
表1 两组患者一般临床资料比较
1.2 方法
所有患者肠道准备的清洁剂为复方聚乙二醇电解质散(Polyethylene glycolelectrolyte solution,PEG),一盒兑1 000 mL温开水口服。对照组按照肠镜检查常规准备,检查前一天无渣饮食,晚8时口服PEG 1盒,1 h内服完,检查当天肠镜检查前4小时口服PEG 2盒。观察组在此基础上联合PDCA管理工具进行干预,具体措施如下。
1.2.1 计划(Plan) 成立消化内科PDCA小组(内镜医师2名,护士长1名,内镜护师4名),学习国内外如何提高腺瘤检出率的文献,结合我国消化内镜诊疗相关肠道准备指南(草案)以及欧洲胃肠道内镜学会结肠镜检查肠道准备指南,分析我科肠镜下腺瘤检出率低的原因,提出预期目标:2019年腺瘤检出率提高到20%。ADR较低的原因主要有以下几个方面:①患者层面:部分患者对肠道准备的饮食、服药方法理解不充分,或对服药的依从性较差导致肠道准备不充分;不能耐受肠镜检查;肠道痉挛。②检查者层面:视觉疲劳,难以发现较小腺瘤;退镜时间短;肠腔内粪水未充分抽吸,难以发现隐藏病灶。③检查设备层面:内镜光源不足;染色内镜使用较少。④环境层面:检查环境嘈杂,患者之间相互影响。
制定提高肠镜检查腺瘤检出率的改进计划。按照上述4个层面的问题,PDCA小组讨论后制定干预措施:①提高患者检查依从性,减轻肠道痉挛,提高肠道清洁度;②提高内镜医师的技术水平,诊断意识;③提高内镜图像的分辨率;④提供舒适的就医环境;⑤加强肠镜检查过程管理,定期收集数据分析,制定质控制度及考核措施。
1.2.2 执行(Do) ①培训:对内镜医师及配合护士培训,学习诊疗指南及内镜图谱,提高对肠腺瘤的诊断意识及专业经验,制定肠道清洁度内镜评分标准,医师检查退镜时间要求大于7分钟;对负责预约肠镜检查的护士进行专业培训,包括肠道准备流程及注意事项、肠道准备药物的服用方法及不良反应、肠道清洁度判断标准等。②宣教:制作公众号,发布简单易懂的宣传资料及肠道清洁度判断表;制定内镜下肠道清洁度的评判标准。对于重点人群,如老年患者文化程度低、便秘患者进行重点讲解。检查当天与患者电话沟通再次指导患者肠道准备,提高肠道清洁度。③检查前肌注丁溴东莨菪碱针,减轻肠道痉挛;给予西甲硅油口服或肠道内冲洗,减少肠腔内泡沫;可疑病灶予以靛胭脂喷洒色素内镜检查。④改善内镜室诊疗环境;内镜设备定期维修。
1.2.3 检查(Check) PDCA小组重点检查:①内镜医师及护士对肠道腺瘤内镜下表现的认识情况。②护士对肠道准备相关知识的掌握及评估的准确性。③患者及家属对肠镜肠道准备的知晓度。④内镜操作退镜时间是否达标,解痉剂及色素内镜的使用。
1.2.4 处理(Action) PDCA小组每周针对肠镜检查中存在的问题进行分析总结,及时发现影响腺瘤检出率的原因,并进行整改。
1.3 评价指标
①肠道腺瘤检出率。②肠道清洁度评分。采用Boston量表进行肠道清洁度评分,总分≥6分表示肠道准备充分,<6分表示肠道准备不合格。
1.4 统计学方法

2 结果
2.1 两组腺瘤检出率的比较
对照组腺瘤检出率为12.1%(194/1 608),观察组腺瘤检出率为21.3%(442/2 075),观察组腺瘤检出率明显高于对照组,两组间差异有统计学意义(2=54.1,P<0.001),见表2。

表2 两组腺瘤检出率比较 (n,%)
2.2 两组肠道清洁度的比较
对照组肠道清洁度评分≥6分比例为85.7%,观察组肠道清洁度评分≥6分比例为91.2%,观察组患者肠道清洁度较对照组有明显提高,两组间差异有统计学意义(2=27.368,P<0.01),见表3。

表3 两组患者肠道清洁度评分比较 (n,%)
3 讨论
结直肠癌是世界第三大常见肿瘤,90%结直肠癌是由结直肠腺瘤发展而来[1],早期发现肿瘤、内镜下切除结直肠腺瘤以及定期监测高风险人群能够使患者有较好的获益。结肠镜检查是结直肠癌筛查的金标准[2]。腺瘤检出率(Adenoma detection rate, ADR)是衡量结肠镜检查质量的主要指标和预测间期癌的唯一指标,是指接受结肠镜检查者中检出腺瘤者所占的比例[3]。腺瘤检出率每增加1.0%,患大肠癌的风险就降低3.0%[4]。因此,提高肠镜下腺瘤检出率对大肠癌的预防至关重要,指南推荐ADR检出率>25%[5]。国外研究表明,大肠腺瘤检出率20%~48.7%[6-8],我国腺瘤检出率在9.3%~34.48%[9-12]。
影响腺瘤检出率的因素有很多,国内外指南均提示肠道准备不充分影响肠镜检查的腺瘤检出率[13-14],有研究提示肠道准备质量提高,息肉检出率也随之提高。其他影响ADR的因素包括退镜时间、医师的经验及专业背景、盲肠到达情况等。肠道准备前加强患者宣教,专业人员进行积极的指导,并提供书面的手册、图片、宣传视频等可提高患者的肠道准备质量,从而提高肠道腺瘤检出率,尤其在中国,微信平台的宣教效果更优[13-16]。同时,指南亦提出分次口服PEG,联合西甲硅油的应用,能提高肠道腺瘤检出率[13-14]。除此之外,提高术前术中技巧及经验、使用透明帽等辅助装置及先进内镜设备同样能提高肠道ADR[17]。
在本研究中,我们统计了2018年我科肠镜检查患者的腺瘤检出率,仅为12.1%,ADR水平较低,我们需要采取科学的管理方法,有效的措施提高ADR,让患者得到更大获益。因此,我们将PDCA循环这一管理工具应用到提高ADR的研究中。PDCA循环又称为戴明环,是由美国质量管理专家戴明提出的质量管理基本办法,应用于医院临床、护理、院感、病案管理、医保等多个领域,均取得了肯定效果[18-19]。我们成立由医护人员共同组成的提高ADR小组,在患者、检查者、内镜设备、环境四个层面对ADR较低的原因进行分析,提出改进目标,有针对性地制定改进措施。如在提高肠道清洁度方面,制作宣传手册及公众号,专人对患者进行宣教,尤其是对于便秘、文化程度较低等重点人群进行更详细讲解,在检查过程中,使用了西甲硅油、靛胭脂等药物提高肠道清洁度及腺瘤检出率,与2019年中国肠道中国消化内镜诊疗相关肠道准备指南及2019年欧洲胃肠道内镜学会结肠镜检查肠道准备指南所推荐的内容一致。在内镜医师的操作方面,再次学习内镜图谱,规范肠镜操作退镜时间,要求将肠镜退镜时间大于7分钟,符合中国结直肠癌筛查与早诊早治指南对于肠镜检查退镜时间的要求[20]。在实施改进措施的过程中定期总结分析,发现新问题,解决新问题,以螺旋上升的模式进行持续改进,通过PDCA循环,肠镜检查腺瘤检出率提升至21.3%,超过预期目标,达到中国指南要求[20],与2018年ADR相比,二者有统计学差异。同时通过PDCA循环,患者肠道清洁度评分≥6分比例由85.7%升高至91.2%,二者有统计学差异。
综上所述,运用 PDCA循环有效提高了肠道腺瘤检出率及肠道清洁度,有利于结直肠癌的预防,值得临床推广。
