血必净治疗对新生儿坏死性小肠结肠炎炎性反应的影响
2021-07-29韩宝义张悦杨世辉王昀贾杰胡祖荣
韩宝义,张悦,杨世辉,王昀,贾杰,胡祖荣
坏死性小肠结肠炎(NEC)是早产新生儿中较常遇到的、病理过程表现复杂的进展性脓毒症,死亡率较高,获得有效的预防、快速的诊断和开发新的治疗方法是临床医生不断努力的目标[1]。随着中医理论体系的完善和发展,西医治疗基础上联合中医药治疗被认为能有效提高脓毒症休克患者治疗效果[2]。血必净注射液是一种按中药配方配制的静脉注射液,具有活血化瘀、清血解毒的功效[3-6]。据文献报告,血必净在治疗内毒素血症、循环呼吸衰竭、多器官功能障碍等危重患者的安全性、适用性及有效性不断被证明[7-9]。目前国内外很少有关于血必净应用于NEC的报道,本研究通过观察血必净对NEC患儿炎症反应及心脏功能的影响,探索为围术期NEC患儿的心肌保护提供治疗方法。
1 资料与方法
1.1 一般资料
本课题为前瞻性研究项目,通过医院伦理委员会(伦理学编号:广东省儿童医院医伦第[201801086])批准,并与家属签署知情书。入组时间2018年6月30日,终止时间2019年4月30日,选择对象为我院确诊的NEC并实施剖腹探查的新生儿。入组标准为出生胎龄足月患者。共80例入组,出生体重3050~5100 g、日龄3~27 d、5 min Apgar评分大于8分。将入选患儿分为两组:血比净组和NS组,每组40例。排除标准:①肠道先天性疾病;②遗传代谢病与先天性染色体异常疾病;③术前应用抗生素;④其它先天性疾病,新生儿黄疸等。
两组患儿一般情况、麻醉时间手术时间和28天死亡率比较差异无统计学意义(P>0.05)(表1)。
1.2 观察指标
围术期观察指标包括:①记录患儿术前1 h(T1)、术毕即刻(T2)、术后12 h(T3)、24 h(T4)平均动脉压、心率,多巴胺用量;②检测患儿术前1 h(T1)、术毕即刻(T2)、术后12 h(T3)、24 h(T1)的IL-17、TNF-α、C反应蛋白(CPR)肌钙蛋白(cTnI)、BNP的血清浓度水平。

表1 两组患者一般情况各指标,麻醉时间和手术时间的比较(n=40)
1.3 实施方案
①患儿入室后常规监测心率(HR)、心电图(ECG)、动脉压、脉搏血氧饱和度(SpO2)、呼气末二氧化碳(PetCO2)、食道温(T)等生命体征,采用气管内插管全身麻醉。对照组于麻醉诱导前静脉泵注生理盐水5 mL/kg,XBJ给予5%血比净5 mL/kg泵注,两组均在麻醉前30 min内泵注完毕。静脉注射咪达唑仑0.05 mg/kg,缓慢注射舒芬太尼1μg/kg,丙泊酚1 mg/kg,顺阿曲库铵0.2 mg/kg行麻醉诱导。术中吸入七氟烷2.5%~3%维持麻醉,间断给予顺阿曲库铵维持肌肉松弛,静脉泵注多巴胺3~8μg/kg·min,维持平均动脉压在55/25 mmHg以上。术毕带气管导管安返NICU。②本研究在术前1 h、术毕即刻、术后12 h、24 h采取患儿静脉血标本,于常温下以3000 r/min离心10 min,分离血清,置于-80℃下保存待测。通过酶联免疫吸附测定(ELISA)法检测患儿术前、术毕、术后12 h、24 h IL-17、TNF-α、用免疫比浊法CRP,用酶联免疫吸附法检测患儿肌钙蛋白(cTnI),用免疫抑制法检测脑钠肽BNP,试剂由本院中心实验室提供。
1.4 统计学处理
用SPSS22.0软件进行统计分析,计量资料用(x±s)表示,组间比较用两样本独立t检验,组内用两样本配对t检验;计数资料用率表示,比较用χ2检验。P<0.05为两组间差异具有统计学意义。
2 结果
2.1 两组术后一般情况比较
所有NEC患儿剖腹探查手术完成顺利,术中没有发生麻醉意外、术中大出血、心肺意外以及损伤周围脏器等特殊情况;NS组平均住院天数时间为14.1天,XBJ平均住院天数时间为10.8天,后者缩短患儿术后的住院时间(P<0.05)。NS组与XBJ住院天数比较,住院天数10~20天及大于20天的病例数分别为13例和8例,差异有统计学意义(P<0.05)。两组患者中,均无患儿死亡。
2.2 血必净应用的临床效果
血必净使用对患儿治疗过程中,没有导致异常的血流动力学反应,如表2显示XBJ组与NS组中平均动脉压、心率及多巴胺用量没有明显的统计学差异,甚至血管活性药物的使用量较NS组明显减少,同时XBJ在手术后及术后24 h的cTnI、BNP水平也明显低于NS组(表2~4)。

表2 两组患儿的平均动脉压,心率,多巴胺用量比较(例,n=40)
2.3 两组患儿炎症介质水平比较
使用血必净后,患儿从手术结束后到术后24 h,外周血炎症介质水平明显下降,其下降幅度明显高于NS组。表4显示,两组间CRP、IL-17、TNF-α血清浓度的差异具有统计学意义(P<0.05)。
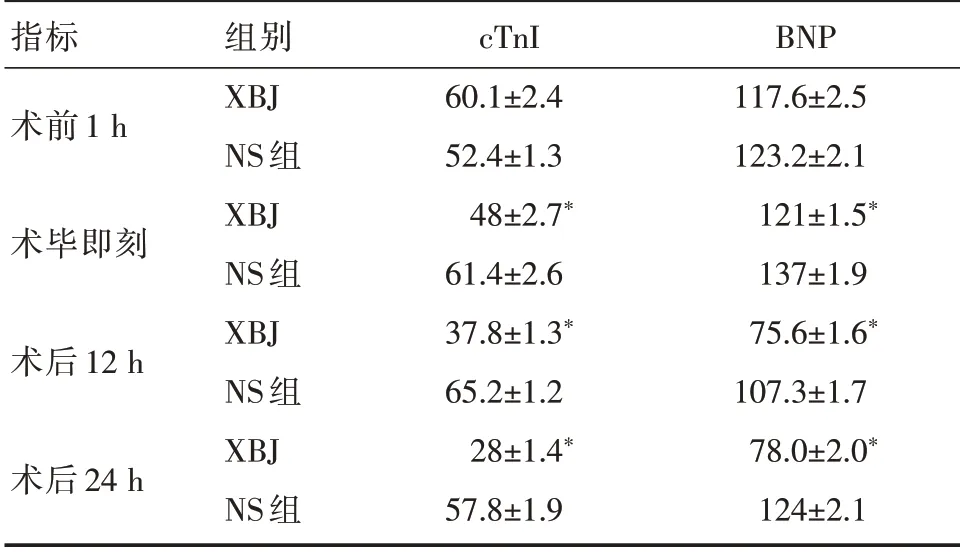
表3 两组患儿不同时间点cTnI、BNP血清浓度水平比较(n=40)
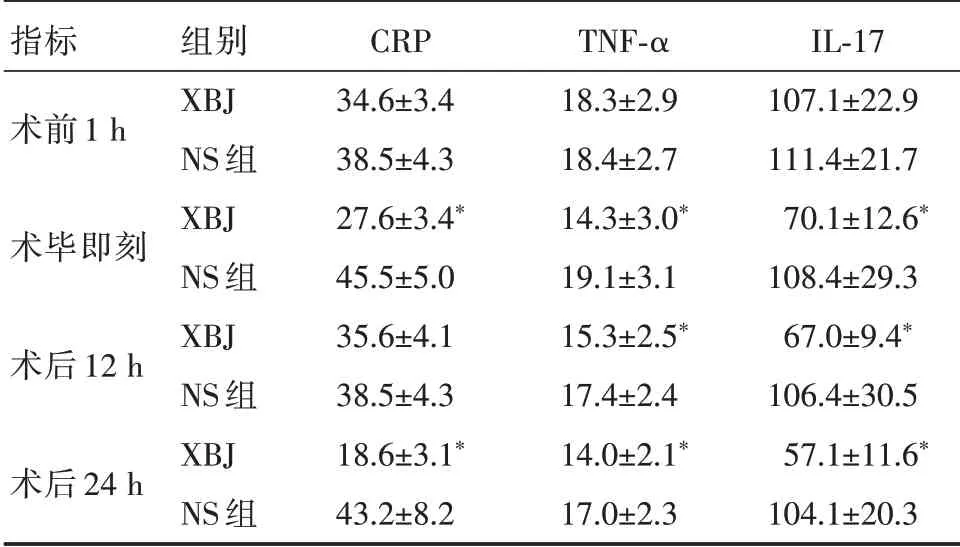
表4 两组患儿不同时间点CPR、IL-17、TNF-α血清浓度水平比较(n=40)
3 讨论
NEC是早产新生儿胃肠道疾病死亡的主要原因,影响着5%~12%的极低出生体重新生儿。传统的NEC治疗主要包括禁食、适当的抗生素和手术治疗,而手术的死亡率高达20%~30%。尽管NEC预防性治疗如营养、益生菌和皮肤护理的重视,但NEC伴随严重的脓毒症一直是未解决的问题,可能需要长期的探索[10]。血必净是近些年来不断报道的联合治疗脓毒症的一种方法,其作用的基础是抑制降低脓毒症炎症因子的释放,抑制炎症反应,防止继发性多器官损伤。Wang等[11]报道,血必净联合治疗较单独的西药治疗有更好的疗效,表现在降低了28天死亡率;减少ICU停留时间和机械通气时间;降低CRP、降钙素原(PCT)、WBC、TNF-α、IL-6和D-二聚体的水平。Liu等[12]调查1800例使用血必净的脓毒症患者,主要结果是,与未使用血必净的患者比较,28天全因死亡率下降、器官衰竭评估评分改善、APACHEⅡ评分改善、机械通气持续时间、ICU死亡率和ICU停留时间下降。最新的研究显示,血必净可作为新冠肺炎患者的辅助治疗,能够改善COVID-19患者的临床结局[13]。
血必净改善脓毒症病理过程的基础研究显示,其主要通过抑制高迁移率族蛋白1(HMGB1)及IL-6、TNF-α等细胞因子的产生发挥抗炎、凝血调节、血管内皮保护、调节免疫及炎性介质等药理作用[14-16]。血必净通过降低木糖醇的积累与细菌毒素解毒的作用,减少循环系统氧自由基的总量,抑制炎症介质的释放,调节整个身体的微循环状态,保护和帮助恢复血管内皮功能,避免血小板聚集,增加各器官的总血灌注量;此外,它还可以通过减少肥大细胞的释放来降低成纤维细胞的合成活性,避免炎症渗出,保证急性炎症发生时正常的血管通透性[14-16]。目前报道的血必净辅助治疗临床疗效令人鼓舞,但血必净联合治疗的协同作用机制尚不清楚,新近报告显示[17],与单药治疗相比,血必净联合治疗后更多的内源性代谢物和代谢途径受到显着的调节,这为抗生素联合中药的临床应用提供了一定的支持。
极少有报告血必净应用于新生儿NEC,本研究结果显示常规治疗联合血必净注射能够降低炎症因子释放同时降低心肌酶学指标,这有利于改善NEC患儿的预后、减轻脓毒症患者机体炎症应激反应和保护心肌功能。上述指标的改善体现了血必净组大于20天住院时间的病例数明显少于未使用血必净组。另外,使用血必净没有导致血流动力学紊乱,没有增加血管活性药物的使用量。
目前大多数的研究报告仅适用于中国的群体,血必净的推荐剂量成人为50~100 mL,每12小时一次,持续时间差异较大,一般为5~7天[11,12,17,18]。文献报道,不同剂量可能对某些指标产生效果不同,如Li等[18]报告高剂量而非中等剂量的联合用药可改善白细胞计数。新生儿没有使用剂量的报道,本研究实施的剂量为术前一次5 mL/kg。由于患者的年龄和病情不同,对毒副作用的反应也不同,这些综合因素可能导致较大的结果差异。
总之,本研究结果显示,血必净可用于治疗新生儿NEC,使用的剂量可参考5 mL/kg,其临床效果可能通过影响血清炎性介质和心肌酶学指标,降低炎性反应和心肌损伤。
