胆管内乳头状瘤合并肝左外叶萎缩1例报告
2021-07-26欧阳敬中朱瑞利周艳召王征征周进学李庆军
欧阳敬中,朱瑞利,周艳召,王征征,陈 勋,周进学,李庆军
郑州大学附属肿瘤医院 肝胆胰腺外科,郑州 450000
1 病例资料
患者女性,70岁,因“间断发热1个月余,发现胆总管下端占位3 d”于2019年7月26日于本院就诊。患者1个月余前间断发热,最高体温38.5 ℃,持续对症治疗。3 d前至当地医院就诊,查肝胆胰腺B超提示肝左叶胆管内异常回声,腹部增强CT提示胆总管下端占位。入院查体:全身皮肤黏膜无黄染,腹部平坦,未见胃肠型、蠕动波,腹软,无压痛、反跳痛及肌紧张,肝脏肋缘下未触及,腹部未触及包块,Murphy征阴性,腹部叩诊呈鼓音,移动性浊音阴性,肠鸣音4次/min。患者既往无基础疾病及重大疾病病史。实验室检查:TBil 13.3 μmol/L,DBil 10.2 μmol/L,IBil 3.6 μmol/L,ALT 137 U/L,AST 85 U/L,ALP 712 U/L,GGT 956 U/L。HBsAg阴性。异常糖链糖蛋白检测结果异常。肿瘤标志物:CEA、AFP、CA125均正常,CA19-9 78.79 U/ml。CT及磁共振胰胆管成像(MRCP)均提示胆总管下段狭窄,肝内外胆管不同程度扩张,胆囊壁厚,体积增大(图1、2)。超声示:肝内外胆管扩张,胆囊内实性占位性病变(图3)。2019年8月6日行胆总管切除+胆肠吻合+肝左外叶切除+胆囊切除+胆道镜探查术。术中探查发现肝左外叶萎缩,肝内外胆管明显扩张,直至胆总管末端,肝总管直径约3 cm,余肝脏未探及明显病灶。胆囊外观大小正常,色泽正常。依次切除胆囊、肝左外叶、胆总管中下段,送术中冰冻,结果提示:胆囊黏膜慢性炎症,腺体局灶性增生;肝左外叶胆管腺瘤;胆总管腺上皮不典型增生。术后病理回报(图4):胆总管最大周径4.5 cm,胆总管及肝左外叶胆管内乳白色息肉样增生物,符合高级别导管内乳头状肿瘤;胆囊灶性腺上皮息肉样增生。术后每3天复查1次肝功能,胆红素、转氨酶等相关指标均处于正常范围内。术后患者恢复良好,1周后出院。1个月后返院复查,行腹部增强CT检查未见复发,实验室检验各项指标均正常。后定期随访,现患者一般情况佳,生活质量满意。
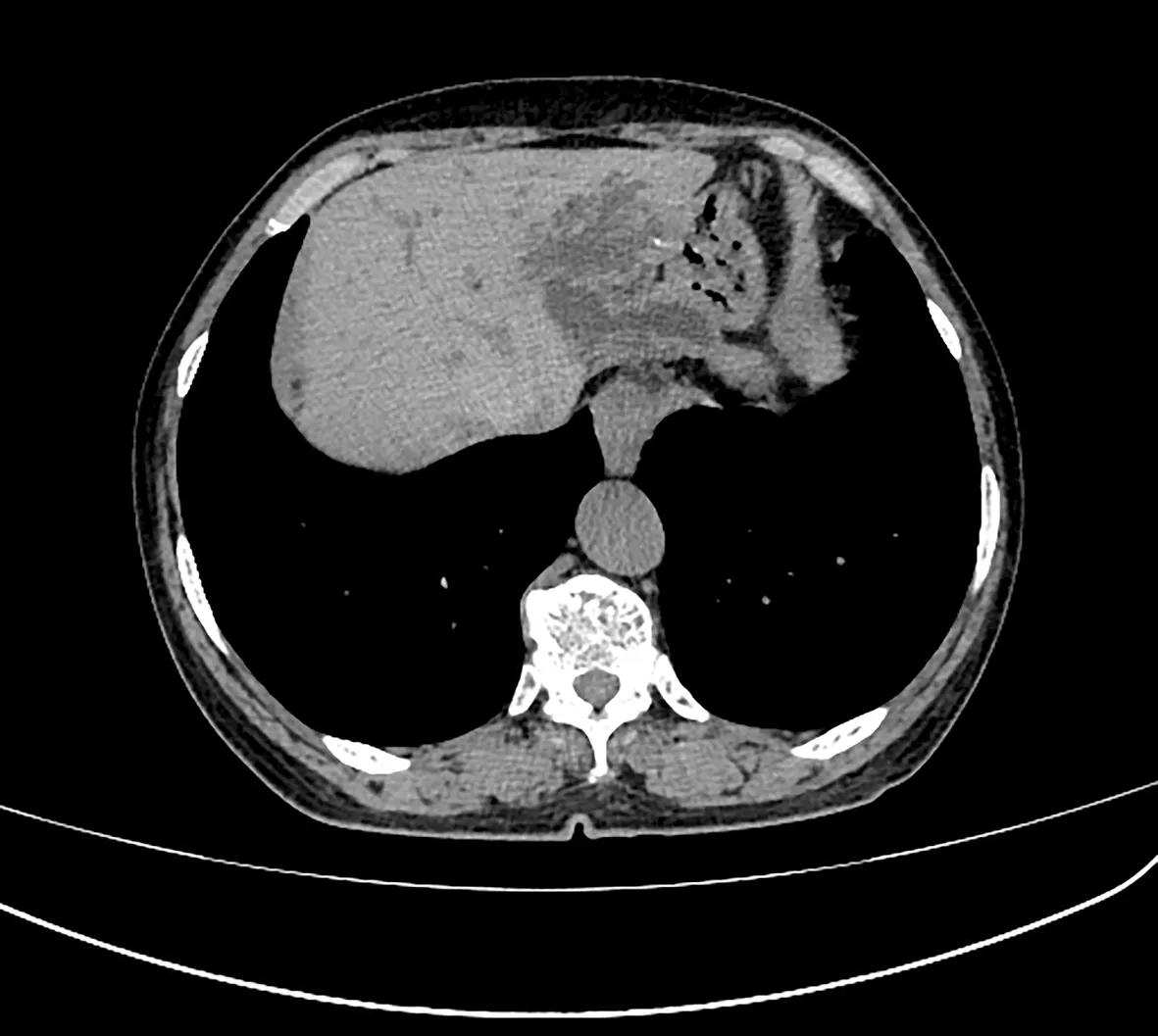
注:肝左外叶胆管结构紊乱,肝左外叶萎缩。图1 腹部CT平扫检查结果

注:肝内外胆管不同程度扩张,胆总管为著,最宽处约27 mm,胆总管下段呈鸟嘴样狭窄。胆囊体积增大,腔内可见39 mm×28 mm肿块样充盈缺损。图2 MRCP检查结果
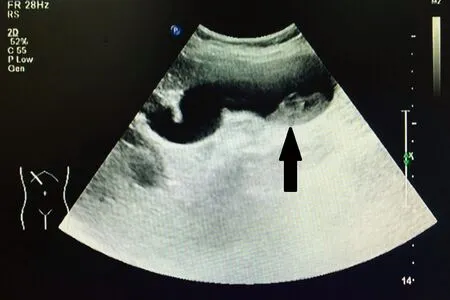
注:胆囊内实性占位性病变(箭头所示)。图3 胆囊超声检查结果
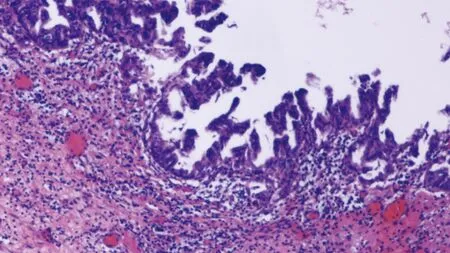
图4 病理学检查结果(HE染色,×100)
2 讨论
胆管内乳头状瘤(intraductal papillary neoplasm of the bile duct,IPNB)是一种罕见的胆道系统疾病,通常发生在中老年男性,以胆管树多个乳头状生长的腺瘤为特征[1]。IPNB由Chen等[2]于2001年率先报道,一直以来被描述为各种不同的疾病实体,直到2010年,世界卫生组织在“消化系统肿瘤分类(第4版)”中将其列为胆管癌的一种癌前病变,至此,IPNB被认定为一种独立的肿瘤实体[3]。IPNB通常无症状,当发生胆道梗阻时,可能会导致腹痛、梗阻性黄疸等表现。胰腺分泌物反流、肝内结石和华支睾吸虫感染等因素引起的慢性胆管炎与IPNB的发生有关[4]。
目前,IPNB被分为3个组织学级别:IPNB伴低或中度上皮内瘤变、IPNB伴高度上皮内瘤变和IPNB伴侵袭性癌。伴上皮内瘤变的IPNB被认为是癌前病变,而伴有浸润性癌的IPNB则被认为是恶性胆道系肿瘤[3]。不同组织学分类的IPNB,治疗效果存在明显差异。一项IPNB患者行手术切除的远期疗效评估研究[5]发现,非浸润性患者的预后明显好于伴有浸润性癌患者(中位生存期3064 d vs 1422 d,P<0.01),早期诊断和术前评估肿瘤侵袭性是决定正确治疗和改善预后的关键。该病术前明确诊断较为困难,B超、CT、MRI等影像学检查可发现胆道肿瘤,但对肿瘤是否伴有浸润性一直缺少统一的诊断标准,相同的检查在不同的研究中报道出的检出率也有所差异,即使是胆道镜检查,也会因取材部位等因素导致误诊,影响后期手术指导[6-8]。
IPNB最准确的诊断方式依旧是术后病理,病理分类方法多种多样,有学者[9]根据肿瘤部位将IPNB简单分为肝内、肝门和肝外3种类型,以此指导手术方式,但对IPNB的诊断、鉴别诊断和预后并无更多益处。根据肿瘤上皮形态学和黏蛋白核心蛋白免疫组化结果,IPNB被分为肠型、胃型、胰胆型和嗜酸细胞型等,其中胰胆型和肠型最常见,而胰胆管和胃型最常伴有侵袭性腺癌的发生[10]。Ying等[11]根据IPNB的形态学特征,提出了更详细的七分法:Ⅰ型,上游导管型;Ⅱ型,典型型;Ⅲ型,浅表型;Ⅳ型,无肿块型;Ⅴ型,肝内囊肿型;Ⅵ型,肝外囊肿型;Ⅶ型,浸润型。研究发现,不分泌黏蛋白的IPNB主要表现为Ⅰ型,有黏蛋白分泌的IPNB(IPNB with mucin secretion,IPMN-B)主要表现为Ⅱ-Ⅶ型,而通常认为IPMN-B预后要明显好于前者。同时,研究还发现这7种类型中,Ⅲ型预后最差。因此,形态学分类在IPNB的预后预测中有一定价值,然而具体的分类标准尚待确定。是否能够运用影像学手段提前判断肿瘤形态,以此指导相关治疗的选择尚需进一步研究。
总结本例经验:(1)患者术后常规病理示胆总管至肝左外叶胆管内有乳白色息肉样增生物,增生物形态符合高级别导管内乳头状肿瘤表现,其沿胆管上皮浸润性生长符合IPNB低度恶性的特点,肝左外叶胆管受侵导致胆管结构紊乱,肝左外叶长期慢性胆管阻塞,最终引起肝左外叶萎缩;(2)本病例特殊在肝内外胆管呈现不同程度扩张的梗阻表现,但TBil和DBil水平均不高,观察术前MRCP,扩张部位主要为胆总管及结构紊乱的肝左外叶胆管,胆管明显扩张可能并不是因为梗阻,而是IPMN-B分泌大量黏蛋白所导致的胆管扩张,胆总管下段并未出现明显的梗阻,通过正常肝组织的代偿,出现了胆管明显扩张伴肝左外叶萎缩而TBil、DBil和IBil水平均正常的现象。
目前,关于IPNB治疗的报道多见于个例或临床经验文献中,少有系统性临床研究,尚无统一的标准治疗,其中,手术切除一直被认为是IPNB的首选治疗方案。Luvira等[5]研究显示,148例IPNB行肝切除的患者mOS为1326 d,总生存期1年、3年、5年分别占比83.6%、64.4%和47%,血清CA19-9水平、淋巴结是否转移、是否完整切除是影响患者预后的独立因素[5,12],而糖黏连蛋白6的表达是影响患者预后的次要因素[12]。除了手术切除以外,近期也有文献报道[13-15]不同的治疗措施获得了良好的治疗效果或长期的预后,例如超声引导下胆管十二指肠造瘘术、姑息性氩等离子凝血术、内镜逆行胰胆管造影导引下射频消融术等。
IPNB具有恶变倾向,被视为胆管癌的癌前病变,恶变率约40%[16]。IPNB临床病例资料较少,且往往为手术切除后病理确诊,因此,在探索新的治疗方式以及评价治疗效果上依旧存在困难,且不同治疗方式后患者的预后以及影响预后的因素也尚待进一步研究。
利益冲突声明:所有作者均声明不存在利益冲突。
作者贡献声明:欧阳敬中负责资料分析,撰写论文;朱瑞利、周艳召、王征征、陈勋负责收集数据并对文字的知识性内容作批判性审阅;周进学、李庆军负责拟定写作思路,指导撰写文章并最后定稿。
