特殊类型肾囊性疾病误诊误治临床分析
2021-07-26杨旭东
杨旭东,张 勇
肾囊性疾病是以肾脏出现“包裹积液的囊肿病变”为特征的一大类疾病,临床常见,尤其以单纯性肾囊肿多见[1]。随着医学影像技术不断发展,肾囊性疾病的诊断和鉴别诊断水平不断提高,且随着以腹腔镜肾囊肿去顶术为代表的微创治疗技术不断发展,使此类疾病治疗的有效性及安全性得到了保证。然而,在实际临床工作中,肾囊性疾病的诊断及治疗并非易事,若接诊医生未能细致诊断和审慎治疗,可导致不良医疗事件。2017—2020年我院收治肾囊性疾病105例,其中特殊类型4例曾误诊误治,现回顾性分析误诊误治病例临床资料报告如下。
1 病例资料
【例1】女,58岁。因超声检查发现双肾囊肿3年入院。入院前3年患者因体检行超声检查发现双肾囊肿,左侧6.5 cm×5.3 cm,右侧4.3 cm×3.4 cm。无特殊病史。查体:生命体征正常,心、肺和腹部查体未发现明显异常。专科查体未发现明显阳性体征。CT尿路造影(CTU)检查示双肾实质及左侧肾窦部附近可见数个大小不等类圆形囊样低密度影,边缘尚清,增强扫描未见明显强化,较大者位于左侧肾窦部周围,直径约52 mm,排泄期其内未见明显强化,见图1。术前诊断:双肾单纯性肾囊肿(BosniakⅠ级)。行腹腔镜下左肾囊肿去顶术,手术时间3 h,出血量1000 ml。术中发现囊肿内呈多房表现,囊壁较厚,可见血管分布,术中考虑复杂囊肿易复发且不能除外恶性囊肿,局部游离后切除部分囊壁,囊腔边缘及囊腔基底血管断端出血,暴露出血部位超声刀及电凝充分止血,留置引流,结束手术。术后患者腹膜后引流量每日550~1200 ml,为淡红色液体,保守治疗11 d无效。考虑术中止血过程中肾盂热损伤导致尿瘘,遂在局部麻醉下行膀胱镜下左侧输尿管支架管置入术,以改善内引流。术后逐步尝试夹毕腹膜后引流管,留置支架管20 d后腹膜后引流管无明显引流予以拔除,3个月后拔除左侧输尿管支架管。术后病理检查示左肾囊肿壁及囊肿中隔组织由纤维结缔组织构成,少量炎细胞,可见肾小管结构,符合肾囊肿。确诊复杂肾囊肿(BosniakⅡ级)。

图1 误诊为单纯性肾囊肿的复杂肾囊肿患者术前CT尿路造影检查结果(女,58岁)
【例2】女,56岁。因CT检查发现左肾囊肿1年入院。患者1年前因腹胀在外院行腹部CT检查提示左肾上极囊性占位,拟行腹腔镜肾囊肿去顶术,后为求进一步诊治来我院治疗。子宫肌瘤切除术后20年。查体:生命体征正常,心、肺和腹部查体未发现明显异常。专科查体未见明显异常。CTU检查示左肾可见巨大囊样密度影,边界清晰,大小7.7 cm×9.9 cm×11.4 cm,增强未见强化,延迟期可见其内少许造影剂密度影,左侧输尿管未见造影剂充盈,左肾实质受压变薄;肝内小囊肿。术前诊断:左肾囊肿,肝囊肿。因患者囊性积液区域内见造影剂,遂决定囊肿切除前先行输尿管镜探查。遂行经尿道左侧输尿管镜探查、术中超声逆行气泡造影和左侧输尿管支架管置入术,手术时间1.08 h,出血量5 ml。术中探查发现肾盂输尿管连接部受压变形,走形迂曲,导丝引导下软镜探查发现肾上极巨大水囊样扩张,囊顶可见乳头样结构,未见肾中下盏结构,遂予术中超声探查并经软镜注入气体,超声监测发现气泡弥散进入肾中盏及下盏,术中诊断肾上盏扩张积液,反复探查未见肾中下盏开口,遂留置输尿管支架管引流加压。6个月后复查CTU提示左肾体积略缩小,左肾-左输尿管-膀胱可见管状高密度影,左肾盂增宽,形态不规则,可见造影剂填充。患者转归良好,遂拔除输尿管支架管。
【例3】男,65岁。因超声检查发现左肾囊肿20 d入院。20 d前患者因体检行超声检查发现肾囊肿。有吸烟史35年。有前列腺增生史5年,30年前曾患血吸虫病。查体:生命体征正常,心、肺和腹部查体未发现明显异常。专科查体未发现明显阳性体征。CTU检查示双肾多发类圆形低密度影,边界较清,较大者位于左肾,最大截面积60 mm×47 mm,囊壁可见高密度影;左肾盂可见多发类圆形极高密度影,大者长径约16 mm,见图2。影像学诊断:双肾多发囊肿,部分囊壁钙化;左肾结石可能。完善术前检查和准备后行腹腔镜左肾囊肿去顶术加左侧输尿管支架置入术,手术时间2.42 h,出血量50 ml。术中探查发现左肾中下极囊性病变,直径6 cm,切除囊壁后见囊腔内不规则形小结石,并可见直径1.6 cm结石嵌顿于肾囊肿基底壁内,取下结石见另一空腔,且见正常肾组织,术中考虑患者囊肿实为肾盏憩室合并结石。遂将肾盏憩室交通口予以缝合关闭,并在膀胱镜下置入左侧输尿管支架管以防术后尿瘘发生。术后患者无特殊不适和尿瘘发生。术后1个月,拔除输尿管支架管,患者转归良好。术后病理检查示左肾纤维囊壁样组织。
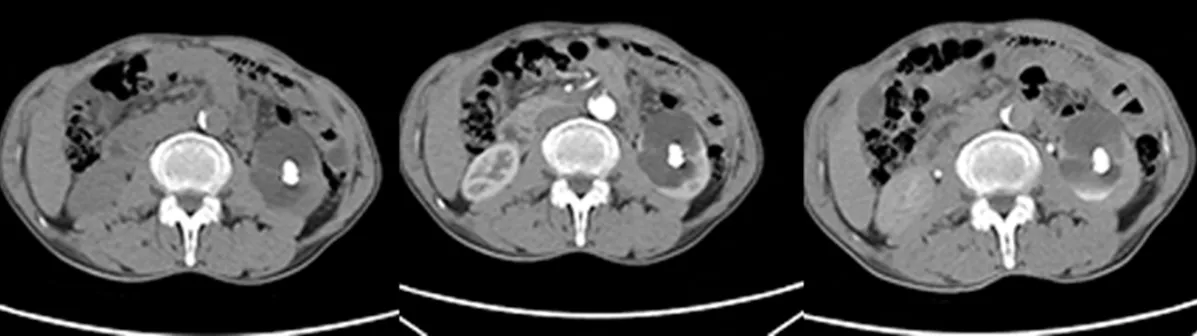
图2 误诊为双肾多发囊肿的肾盏憩室合并结石患者术前CT尿路造影检查结果(男,65岁)
【例4】女,68岁。因超声检查发现左肾囊肿11 d入院。11 d前患者体检行超声检查发现肾囊肿。有高血压病病史10年,糖尿病病史20年。对磺胺类药物过敏。查体:生命体征正常,心、肺和腹部查体未发现明显异常。专科查体未发现明显阳性体征。CTU检查提示左侧肾盂内不规则低密度影,最大截面积38 mm×34 mm,增强扫描未见强化,排泄期未见造影剂充盈;左肾内另可见多发类圆形低密度影,较大者直径8 mm,增强扫描未见明显强化,见图3。术前诊断:左肾盂旁囊肿,左肾囊肿。完善术前检查及准备后行腹腔镜左肾盂旁囊肿去顶术,手术时间3 h,出血量100 ml。术中探查发现肾动静脉分支包裹囊肿,大部分囊肿位于肾窦深面,无明显囊肿外露部分,游离过程中肾血管小分支出血,不易止血,后沿输尿管及肾盂向肾窦分离显露部分囊肿,超声刀切除部分囊壁,结束手术。术后患者无特殊不适和尿瘘、出血发生。术后病理检查示左肾囊肿纤维囊壁样组织,壁内可见慢性炎细胞浸润,未见明确衬覆上皮,考虑为单纯性囊肿。术后6个月随访,超声检查提示双肾大小和形态尚可,实质回声均匀,未见明显占位性病变,双肾盂未见明显扩张。
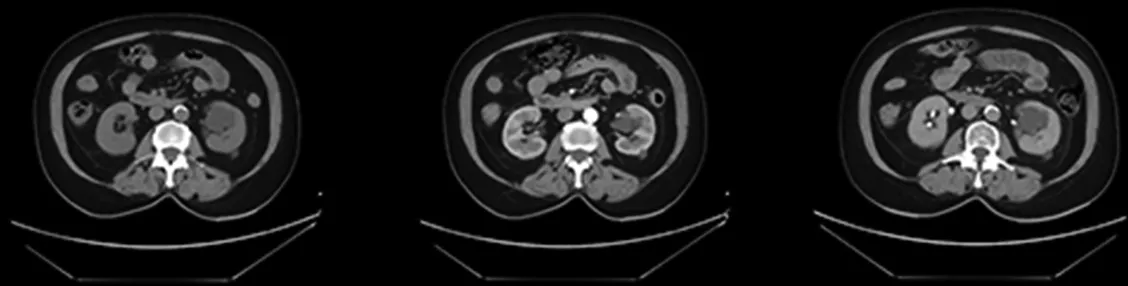
图3 手术失当肾囊肿患者术前CT尿路造影检查结果(女,68岁)
2 讨论
肾囊性疾病是肾脏最常见病变,多数为良性且无明显症状。临床上对肾囊性疾病行超声和CT等检查多能明确诊断,但需与囊性肾癌、肾盏扩张及先天性多囊肾等其他相关疾病进行鉴别诊断,故必要时应行CTU、MRI尿路造影(MRU)或顺逆行造影等检查进一步明确诊断[2]。目前,临床上大部分肾囊性疾病可以通过微创治疗取得良好效果,其中超声引导穿刺引流硬化术、输尿管软镜内切开引流术、经皮肾镜肾囊肿去顶术和腹腔镜肾囊肿去顶术均被广泛应用[3-4]。腹腔镜因容易开展和安全、高效成为肾囊性疾病首选治疗方法[5],但也可能会导致严重出血、集合系统损伤、腹腔脏器损伤和尿瘘等并发症[6]。因此,本文回顾性分析4例特殊类型肾囊性疾病的临床资料,探讨特殊类型肾囊性疾病误诊误治原因及预防补救措施,以期为此类疾病的诊治提供参考。
本文例1术前诊断为双肾单纯性肾囊肿(BosniakⅠ级),因左肾囊肿较大故优先予以手术治疗,但术中探查发现左肾囊肿内有分隔组织,实为复杂肾囊肿(BosniakⅡ级)[7]。该例尽管术前行CTU检查但仍出现误诊,分析其原因:首先,此类囊肿分隔组织厚度一般为1 mm且在CT上无明显强化[8];其次,单纯性肾囊肿合并感染或者出血也可能出现钙化或者分隔表现。因此,我们认为对于BosniakⅠ和Ⅱ级肾囊肿必要时应联合超声造影和MRI检查,以确诊[9-10]。该例术中为尽量切除囊壁间隔组织减少囊肿复发,间隔组织中走行的血管被切断且断端回缩造成大量出血。实际上对突出肾脏表面的囊壁沿其与正常肾实质的交界线0.5 cm以超声刀热凝切除即可,这样很少发生出血。然而,复杂肾囊肿内部的分隔组织与正常肾实质及肾内血管分支界限并不清楚,且对于囊肿内部分隔组织的处理现尚无定论,以往临床仅建议对怀疑恶性者术中行冷冻病理检查[11]。尽管超声刀的热损伤宽度<10 mm[12],但临床上盲目应用超声刀亦可能造成严重损伤。该例应用超声刀止血效果差且热损伤致肾盂尿瘘发生。除超声刀慢档止血外,临床常用的止血方法包括压迫止血、止血夹或介入栓塞止血等,但并不适合本例。前二者较为盲目,而后者无法在术中及时施行。对该例临床资料进行讨论分析后我们认为在妥善压迫止血后,进一步游离肾动脉并暂时性阻断,彻底显露创面并确认断端后予以缝扎止血可能是一种更为合理的止血办法。
临床上对于单纯性肾囊肿的诊断,超声和CT检查的诊断特异度和敏感度均较高[13],但临床医生仅根据超声和CT检查结果即行手术治疗是不够审慎的。本文例2为肾上盏扩张积液误诊为肾囊肿,例3为肾盏憩室合并结石误诊为肾囊肿伴钙化。结合此2例临床资料我们认为超声和CT检查可能易将肾盏扩张或肾盏憩室误诊,其临床鉴别诊断的常用方法包括CTU、MRU或顺逆行造影等。本文例2术前CTU发现左肾囊变区域延迟期可见少许造影剂密度影,接诊医生应根据这一征象先行输尿管镜探查,便可明确肾上盏扩张积液,从而避免手术误切除后可能造成的肾功能损失和尿瘘等并发症。对该例手术医生术中创新性的应用了软镜及超声监视下逆行气泡造影方法,即将逆行导管置于肾盂入口处,通过注入气体后观察气体弥散的方向判断肾盂形态、肾盏入口及囊性病变与肾盂关系,从而发现了肾中盏和下盏,并进一步明确了CT检查所示的囊性病变实为肾盏扩张积液。我们认为该法的有效性与逆行造影相同,但更易于在非杂交手术间推广且无辐射弊端,值得推广应用。
本文例3因结石梗阻和CTU检查排泄期未见明确造影剂分布而误认为是肾囊肿合并囊壁钙化。值得庆幸的是,该例手术医生术中发现误诊,从而对肾盏憩室交通口施以缝合闭合并留置输尿管支架管引流,否则术后必然出现长期的尿瘘。肾盏憩室的典型影像特征为造影剂的分布及沉积的新月形高密度结石影随患者体位改变而移动[14-17]。然而,该例的特殊性在于憩室内结石嵌顿梗阻,导致既无造影剂分布亦无结石随体位活动特征,故导致误诊。此外,持续疼痛、尿路感染、血尿及结石形成的肾盏憩室可以通过体外震波碎石、经皮肾镜碎石术、输尿管软镜术及腹腔镜手术进行治疗[18]。对于有症状的较大薄壁肾盏憩室,腹腔镜手术是最理想的治疗方法,但需注意必须关闭憩室交通口[19]。该例憩室交通较为明确,容易寻找。临床上对于憩室通道较为隐蔽或窄小者,建议术中逆行注入亚甲蓝协助寻找[20-21]。
通过对本文例4临床资料进行回顾性分析,我们认为肾盂旁囊肿手术的适应证和手术方式必须严格把握。该例囊肿并未产生严重压迫及相应症状,且位置特殊,无论是手术适应证和手术方式的选择都值得商榷。肾门部位的解剖需要高级手术技术,这一般是年轻医师无法驾驭的[22-23]。尽管该例无手术误伤及并发症,但手术时间显著延长,对患者手术安全不利。因此,临床上应按照肾脏囊肿的位置、直径及复杂程度进行囊肿分型并指导手术治疗[24-25]。对于囊肿较大、压迫肾盂肾盏者腹腔镜肾囊肿去顶术仍然是主流治疗方法[22],但输尿管软镜下钬激光内切开引流术可能是未来更具优势的方法[26]。另外,对此类患者结合术前三维重建、术中超声引导和术中可视化穿刺等导航技术,能够避免穿刺损伤肾门部位的血管,从而提高手术安全性[27-28]。
综上所述,我们认为完善术前相关检查,选择最优手术方案,对避免肾囊性疾病的误诊误治具有重要意义。另外,将肾囊肿分级体系的构建与年轻临床医师的学习曲线相关联,使年轻临床医师进行由易及难、循序渐进的学习,也有助于提高肾囊性疾病的诊断正确性及手术安全。
