瘢痕子宫产妇再次行剖宫产术后切口感染发生的影响因素
2021-07-23刘清玲刘长娣杨舒
刘清玲 刘长娣 杨舒
随着人们受教育时间的不断延长,加之女性人生观、价值观及世界观的逐渐变化,我国高龄产妇人数正以肉眼可见的速度增多,相应的导致了临床剖宫产率的升高[1-2]。由于我国全面“二孩”政策的开放,越来越多的高龄女性加入生育“二孩”队伍当中,其中不乏既往已经通过剖宫产手术生育了一个孩子的瘢痕子宫产妇。目前,临床上已有不少关于行剖宫产术后发生切口感染的相关研究报道[3-4]。然而,关于再次剖宫产后切口感染发生的现状及相关危险因素的研究并不多见。鉴于此,本文通过对瘢痕子宫产妇再次行剖宫产术后切口感染发生影响因素进行Logistic回归分析,以期为预防切口感染提供思路支持,现做以下报道。
1 资料与方法
1.1 一般资料
回顾性分析2017年2月-2019年2月本院收治的1 200例瘢痕子宫再次行剖宫产产妇临床资料。纳入标准:(1)单胎妊娠;(2)年龄超过18周岁;(3)符合“二孩”瘢痕子宫产妇相关诊断标准;(4)所有产妇的手术条件和环境均无差异[5]。排除标准:(1)心、肝、肾等重要脏器发生病变;(2)既往有腹部手术史或伴有恶性肿瘤;(3)意识障碍或合并神经疾病。
1.2 方法
逐个查看所有产妇的病历资料,回顾性分析可能和术后切口感染相关的因素,包括年龄、BMI指数、两胎间隔时间、胎膜早破、合并基础疾病、生殖道感染、手术时间、术中失血量。
1.3 观察指标及评价标准
术后切口感染诊断标准:(1)切口出现红、热、肿痛,伴或不伴脓性分泌物;(2)切口分泌物的病原菌培养结果显示为阳性;(3)切口引流和/或穿刺有脓性分泌物流出;(4)受试者体温>38 ℃,切口局部存在压痛,或切口打开后发现脓性分泌物;符合上述任意一条即为剖宫产术后切口感染[6]。分析瘢痕子宫产妇再次行剖宫产术后切口感染情况,感染与未感染瘢痕子宫产妇基线资料、手术情况,以及瘢痕子宫产妇再次行剖宫产术后切口感染发生的影响因素。
1.4 统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 瘢痕子宫产妇再次行剖宫产术后切口感染情况
1 200例瘢痕子宫产妇,术后出现切口感染40例,感染率为3.33%。
2.2 两组基线资料比较
感染组年龄、BMI指数高于未感染组,两胎间隔时间短于未感染组,胎膜早破、合并基础疾病及生殖感染例数占比高于未感染组(P<0.05),见表1。
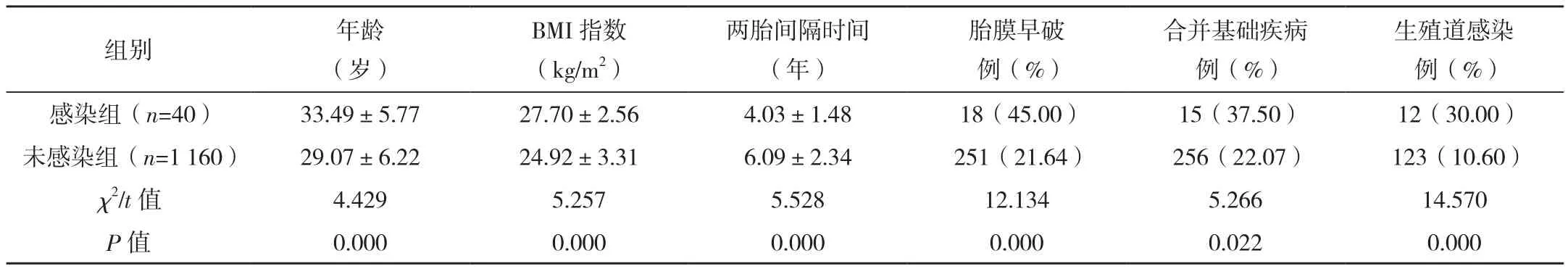
表1 两组基线资料比较
2.3 两组手术情况比较
感染组手术时间长于未感染组,术中失血量多于未感染组(P<0.05),见表 2。
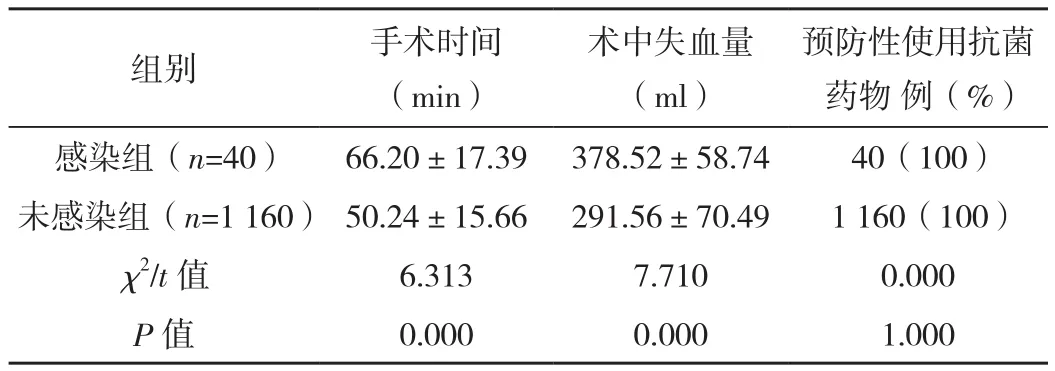
表2 两组手术情况比较
2.4 影响瘢痕子宫产妇再次行剖宫产发生术后切口感染的Logistic回归分析
以剖宫产术后切口感染为因变量,以年龄、BMI指数、两胎间隔时间、胎膜早破、合并基础疾病、生殖道感染、手术时间、术中失血量为自变量,年龄、BMI指数、两胎间隔时间、手术时间、术中失血量均为原值输入;胎膜早破、合并基础疾病、生殖道感染均是=1,否=0。经多因素Logistic回归分析可得:年龄、BMI指数、胎膜早破、合并基础疾病、生殖道感染、手术时间均为瘢痕子宫产妇再次行剖宫产发生术后切口感染的独立危险因素(P<0.05),见表3。

表3 影响瘢痕子宫产妇再次行剖宫产发生术后切口感染的Logistic回归分析
3 讨论
剖宫产手术属于妇产科临床较为常见的Ⅱ类手术之一,术后切口感染风险较高,其中手术过程中受污染的羊水、手术带入的外界病原菌及生殖道病原菌上行等均会诱发术后切口感染[7-9]。随着我国医疗水平的不断发展及社会因素的影响日益加重,国内接受剖宫产的产妇人数日益攀升,已有超过50%的产妇均采用剖宫产完成分娩,这也导致了我国瘢痕子宫产妇人数的增加[10-12]。有研究报道表明,瘢痕子宫产妇术后切口感染概率明显高于初次剖宫产产妇[13-15]。由此可见,针对生育“二孩”的瘢痕子宫产妇再次行剖宫产术后切口感染发生影响因素的研究显得尤为重要,是促进瘢痕子宫产妇早日康复的关键。
本文结果发现,1 200例瘢痕子宫产妇再行剖宫产术后切口感染发生率为3.33%。这和郑东仙等[16]研究结果相似:再次剖宫产产妇术后切口感染发生率为3.95%,表明了瘢痕子宫产妇再行剖宫产的切口感染发生风险较高,达到3%以上。分析原因,作者认为可能和再次剖宫产产妇的年龄普遍较大,身体功能下降有关。此外,感染组年龄、BMI指数高于未感染组,两胎间隔时间短于未感染组,胎膜早破、合并基础疾病及生殖道感染例数占比高于未感染组(P<0.05)。且经多因素Logistic回归分析可得:年龄、BMI指数、胎膜早破、合并基础疾病、生殖道感染、手术时间均是再次剖宫产产妇术后切口感染发生的独立危险因素(P<0.05)。究其原因,随着年龄的不断增长,产妇的身体功能随之衰退,继而增加了切口感染的概率。而BMI指数较高的产妇腹部存在较多的脂肪,从而在一定程度上影响了手术的顺利进行,进一步增加了不必要的损伤,且增加了缝合过程中无效腔的形成,最终增加了切口感染的发生风险。而胎膜早破、合并基础疾病及生殖道感染产妇病原菌经由阴道侵入羊膜腔与子宫腔的风险显著升高,从而使胎儿在取出后,上述病原菌对手术切口产生污染[17-19]。另外,感染组手术时间长于未感染组、术中失血量多于未感染组(P<0.05)。经多因素Logistic回归分析可得:手术时间是再次剖宫产产妇术后切口感染发生的独立危险因素(P<0.05),这和张慧娴等[20]研究结果相符。主要原因可能在于:手术时间的延长不可避免地导致产妇手术切口暴露时间延长,遭受病原菌污染的概率越大。
综上所述,瘢痕子宫产妇再次行剖宫产术后切口感染发生率不容忽视,且相关影响因素较多,临床工作中应针对相关影响因素实施针对性干预,继而达到降低切口感染发生率的目的。
