不同保温方案对老年结直肠癌患者术中体温及麻醉恢复的影响
2021-07-21王静玉方平符聪
王静玉 方平 符聪
近年来随着人民生活的改善,我国结直肠癌的发病率已趋居世界前列,且新发病例中近1/4为老年患者[1]。目前,手术治疗是结直肠癌的主要治疗手段。研究发现,老年患者自身体温调节能力下降、对冷刺激耐受差等生理退行性改变、围术期麻醉等因素导致术中低体温发生率增高,且影响患者的术后快速康复[2]。我国部分地区横断面调查显示,围术期低体温放入发生率为44.5%[3-4]。若术中给予主动充气式保温措施,可积极抵抗肿瘤细胞对患者机体的侵蚀及化疗药物的毒副作用[5-6],但关于主动保温中如何科学设置保温温度与时间仍存在争议[7-10]。本研究旨在观察不同保温温度对老年结直肠癌手术患者围术期的体温保护效果及术后麻醉恢复的影响。
1 资料与方法
1.1 临床资料 选取2019年7月至2020年2月于本院行结直肠癌根治术的老年患者120例,男79例、女41例。(1)纳入标准:①ASAI-Ⅱ级,年龄≥60岁;②术前体温正常,且手术当日早晨测量患者鼓膜温度36.5℃~37.5℃;③患者术前鼻咽部无相关疾病或不适;④手术时间≥2 h;⑤经肠镜检查和术后病理证实为结直肠腺癌,术前未行放化疗,肿瘤未见远处转移。(2)排除标准:①患有难以控制的胰岛素依赖性糖尿病,术前血糖>250 mg/dL;②合并严重心血管呼吸系统疾病者;③已出现严重低蛋白血症、凝血功能障碍等严重并发症者;④甲状腺功能异常者;⑤术前体温异常(>37.5℃或<36℃)者;⑥术中出现大出血、休克等严重并发症者;⑦拒绝签署知情同意书者;⑧研究数据缺失者;⑨合并免疫功能疾病者;⑩住院期间死亡患者。本研究经医院医学伦理委员会批准(2017024),所有参与研究的均签署知情同意书。
1.2 研究方法 (1)干预方法:术前1天常规访视,告知患者术中采取保温措施的工作标准与相关要求:患者入手术室前1 h,将手术室环境温度设置为24 ℃~25 ℃,湿度为50%~60%,开启手术间温箱将静脉输液加温至37 ℃,术中所需使用的冲洗液均加温至40 ℃~43 ℃,棉被覆盖患者非手术区的四肢和躯干;患者进入手术室后,仰卧于充气保温毯上,毯子与患体之间加铺一层纯棉床单,严格按照升温仪使用流程操作将温度调节至所需温度;术前消毒与建立无菌区时,尽量减少患者暴露面积,尽可能避免其他人员进出,维持室温在一定范围内;气管插管成功后,术中采用丙泊酚5~6 mg/(kg·h)及瑞芬太尼0.1~0.15 mg/(kg·h)全凭静脉麻醉诱导,间断注射阿曲库铵;术中未使用任何升降体温的药物。(2)保温方法及分组:①患者进入手术室至手术结束期间,不间断给予38 ℃升温毯升温联合37 ℃静脉输液,作为中档组M(38 ℃);②患者进入手术室后,升温毯43 ℃维持直至手术结束,联合37℃静脉输液,作为高档组H(43℃);③患者进入手术室后,升温毯先调整为43 ℃,1 h后调节为38℃,联合37 ℃静脉输液,作为综合组Z1(43℃,1 h后调节为38 ℃);④患者进入手术室后,升温毯先调整为43 ℃,2 h后调节为38 ℃联合37 ℃静脉输液,持续至手术结束,作为综合组Z2(43 ℃,2 h后调节为38℃)。所有患者的体温达到37.0 ℃时,仅给予保温防止高热。
1.3 观察指标 (1)不同时间点患者的核心温度:所有患者在气管插管的同时,将测温探头(型号:W0001F,批号:JA20181110009,厂家:深圳美的连医疗电子股份有限公司)经一侧鼻孔置于软腭后侧的鼻咽部,以监测患者的核心温度,分别记录麻醉诱导后即手术患者基础麻醉生效后(T1)、手术开始后30 min(T2)、手术开始后60 min(T3)、手术开始后120 min(T4)、手术结束时即关腹完毕即刻的鼻咽温度(T5)。(2)不同时间点患者的平均动脉血压和心率。(3)患者术后麻醉恢复情况:包括术后苏醒时间与寒战、躁动、发热等。术后苏醒时间的计算,参照Sterward苏醒评分标准。寒战评级采用Wrench分级[11]方法,0级:无寒战;I级:面、颈部肌肉轻微颤动;Ⅱ级:上肢、胸部肌肉明显颤动;Ⅲ级:下肢、腹部肌肉剧烈颤动或整个躯体明显抖动;除0级外,均判定为发生寒战。躁动分级评分标准[12]:安静、合作无躁动,1分;焦虑、激动但可配合,2分;轻度躁动、哭闹,3分;严重躁动、定向力障碍、不能合作,4分;躁动评分≤2 分,认为无躁动。
1.4 统计学方法 采用SPSS 24.0统计软件。计量资料以()表示,采用重复测量方差分析;计数资料以n(%)表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 四组患者一般资料及手术相关指标比较 见表1。
表1 四组患者一般资料及手术相关指标比较()
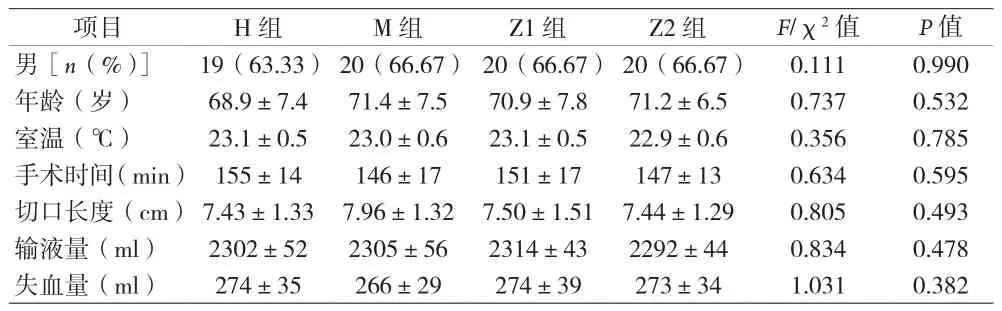
表1 四组患者一般资料及手术相关指标比较()
项目 H组 M组 Z1组 Z2组 F/χ2值 P值男[n(%)]19(63.33) 20(66.67) 20(66.67) 20(66.67) 0.111 0.990年龄(岁) 68.9±7.4 71.4±7.5 70.9±7.8 71.2±6.5 0.737 0.532室温(℃) 23.1±0.5 23.0±0.6 23.1±0.5 22.9±0.6 0.356 0.785手术时间(min) 155±14 146±17 151±17 147±13 0.634 0.595切口长度(cm)7.43±1.33 7.96±1.32 7.50±1.51 7.44±1.29 0.805 0.493输液量(ml) 2302±52 2305±56 2314±43 2292±44 0.834 0.478失血量(ml) 274±35 266±29 274±39 273±34 1.031 0.382
2.2 四组患者不同时间点的核心体温比较 结果显示,患者的体温随时间延长呈逐步下降趋势,差异有统计学意义(F=62.690,P=0.00);分组间与分组内的交互作用对体温的影响也有统计学差异(F=5.272,P=0.00<0.01)。在T3、T4时间点,M组体温与Z1组比较下降了0.328 ℃(95%CI:-0.421 -0.236),差异有统计学意义(P=0.00);M 组体温与 Z2 组比较下降了 0.436 ℃(95%CI:-0.528 -0.343),差异有统计学意义(P=0.00);M组体温与H组比较下降了0.330℃(95%CI:-0.423 -0.238),差异有统计学意义(P=0.00)。在T5时间点,H组体温与Z1组比较下降了0.104℃(95%CI:-0.197 -0.012),差异有统计学意义(P=0.02)。见表2。
表2 四组患者不同时间点的体温比较[℃,()]
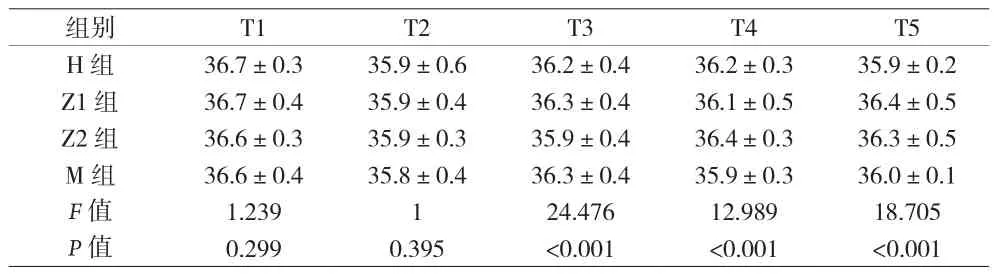
表2 四组患者不同时间点的体温比较[℃,()]
组别 T1 T2 T3 T4 T5 H 组 36.7±0.3 35.9±0.6 36.2±0.4 36.2±0.3 35.9±0.2 Z1 组 36.7±0.4 35.9±0.4 36.3±0.4 36.1±0.5 36.4±0.5 Z2 组 36.6±0.3 35.9±0.3 35.9±0.4 36.4±0.3 36.3±0.5 M 组 36.6±0.4 35.8±0.4 36.3±0.4 35.9±0.3 36.0±0.1 F值 1.239 1 24.476 12.989 18.705 P 值 0.299 0.395 <0.001 <0.001 <0.001
2.3 四组患者不同时间点的平均动脉血压和心率比较 见表3。
表3 四组患者不同时间点的平均动脉血压和心率比较()
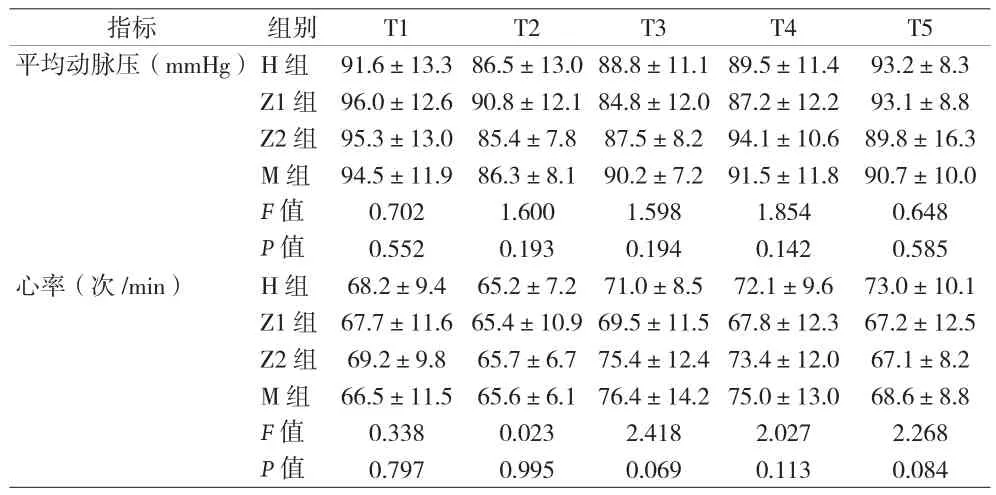
表3 四组患者不同时间点的平均动脉血压和心率比较()
指标 组别 T1 T2 T3 T4 T5平均动脉压(mmHg)H组 91.6±13.386.5±13.088.8±11.189.5±11.4 93.2±8.3 Z1组 96.0±12.690.8±12.184.8±12.087.2±12.2 93.1±8.8 Z2组 95.3±13.0 85.4±7.8 87.5±8.2 94.1±10.6 89.8±16.3 M 组 94.5±11.9 86.3±8.1 90.2±7.2 91.5±11.8 90.7±10.0 F值 0.702 1.600 1.598 1.854 0.648 P值 0.552 0.193 0.194 0.142 0.585心率(次/min) H组 68.2±9.4 65.2±7.2 71.0±8.5 72.1±9.6 73.0±10.1 Z1组 67.7±11.665.4±10.969.5±11.567.8±12.3 67.2±12.5 Z2 组 69.2±9.8 65.7±6.7 75.4±12.473.4±12.0 67.1±8.2 M 组 66.5±11.5 65.6±6.1 76.4±14.275.0±13.0 68.6±8.8 F值 0.338 0.023 2.418 2.027 2.268 P值 0.797 0.995 0.069 0.113 0.084
2.4 四组患者的术后麻醉恢复情况比较 见表4。
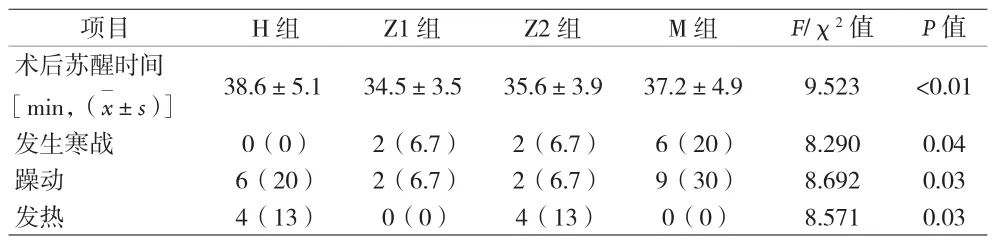
表4 四组患者的术后麻醉恢复情况比较[n(%)]
3 讨论
本研究四组患者进入手术室后,其核心温度随时间延长呈逐步下降趋势,分析原因有以下几个方面:(1)手术、麻醉因素:机体全麻后下丘脑体温调节中枢被抑制可导致体温下降[13];术中切口暴露、液体蒸发以及出血等因素致使热量进一步丢失。(2)环境因素:患者进入手术室后,自身体表温度高于环境温度,热量可经辐射、传导、对流等形式向外界环境弥散。尤其是在炎热的夏季,患者从病房至手术室的途中,环境温度上升导致汗出,进入手术室后温度又骤然下降,会加重热量流失,而且手术室的大流量净化空气层流设备在快速、高效净化室内环境的同时,也会加速室内空气的对流而加剧热量的丢失[14]。(3)年龄因素:老年患者因代谢率低、血液循环慢、对冷刺激反应弱等生理退行性改变,在相同条件下更易发生低体温。
充气式升温毯,是通过升温仪将设定温度的热空气吹入与患者体表接触的毯内,起到主动维持或升高体温的作用[15]。本文四组患者分别给予设置不同的加温温度,研究发现M组患者在基础麻醉生效后(T1)、手术开始后30 min(T2)两个时间点的体温下降幅度高于其余三组,提示设置38℃的保温温度不能满足此阶段患者的热量需求。由于全麻后60 min内机体会遭受麻醉手术、环境、年龄等因素的同时叠加作用,体温下降最为剧烈,可达0.5 ℃~1.5 ℃,故此阶段将充气式保温毯设为高档43 ℃,可为患者补充更多的热量,符合此时的生理需求,与邓润菊等[16]的研究结果类似。手术开始后60 min(T3)与手术开始后 120 min(T4)两个时间点,H组和Z2组部分患者的体温上升较快甚至出汗,与Z1组比较,体温稳定回升至麻醉诱导前,提示此阶段以38 ℃的保温设置即可满足机体的热量需求。本研究认为,此阶段导致机体体温下降的各项因素均趋于稳定,热量丢失主要以手术因素为主,若仍维持43 ℃的热量供给,易导致患者体温升高甚至出汗。SESSLER等[17]给予参与研究的志愿者持续吹入43 ℃暖风,1 h后未有出汗或不适感,但2 h后50%的志愿者出现体温升高、出汗等不适感,故认为持续43 ℃暖风吹入致体温过高反而限制了热交换效率,不利于体温保护。手术结束时(T5),H组患者的体温反而低于Z1组和Z2组,可能是由于体温过高或升高过快时启动了体内负反馈调节,机体会通过排汗等方式降低体温。综前,根据老年患者的生理特点将充气式升温仪档位设定至43 ℃,1 h后调节为38 ℃,较其他保温策略更为有效。
本研究四组患者的基线资料比较,无明显统计学差异。考虑影响患者麻醉后恢复的因素与保温温度及时长设置有关。M组、H组患者的术后苏醒时间明显长于Z1、Z2组,可能与患者发生低体温后,肝肾血流减少、肾小球的滤过率降低导致药物半衰期延长,造成麻醉药物储积有关,而苏醒时间的延长又会进一步加剧热量丢失,形成恶性循环;而温度过高时,机体出汗致使体温下降,也会导致苏醒延迟。所以,38 ℃相较于43 ℃更接近人体的生理温度,对维持术中的产热与散热平衡更为有利。潘菊艳[18]研究表明,温度过高同样会引起苏醒延迟,与本研究结果一致。M组患者术后寒战的发生率高于其余三组,考虑是由于38 ℃的保温策略不能为机体提供足够的热量抵抗低体温,导致骨骼肌热能的诱导增加继而出现寒战,与金歌等[19]的研究结果一致。本研究还发现,H组、Z2组和M组患者的躁动发生次数均多于Z1组,考虑与患者体温过高造成不适有关。
综上,老年结直肠癌患者手术采用将充气式保温毯设为43 ℃、1 h后调节为38 ℃维持的保温策略,可减少低体温及相关并发症的发生,促进患者快速康复。
