妊娠期肝内胆汁淤积症采用血清胆汁酸与肝功能检测的结果分析
2021-07-20汪玥
汪玥
江苏省兴化市妇幼保健院检验科,江苏兴化 225700
调查研究显示[1],妊娠期肝内胆汁淤积症(ICP)是妊娠期独立性的疾病,流行病学显示,此病患病率是0.86%,妊娠中晚期女性雌激素升高、增加肝内细胞胆固醇,对胆酸通透性造成影响,胆汁无法流出、回流,诱导血液内胆汁淤积。该病致病因素较复杂,可能与遗传、免疫、环境及雌激素等因素有关,患病后常有皮肤瘙痒、胆汁酸升高及转氨酶升高等症状表现,严重刺激子宫、影响凝血功能,给胎儿、妊娠结局产生不良影响,严重者可能引起早产、胎儿窘迫、新生儿窒息等,甚至危及母婴生命安全,因此早期行对症检测方式,对改善患者预后具有积极重要的意义。王瑞等[2]学者认为,常规产前检查无法预测疾病、引起误诊及漏诊,影响预后效果,未获得产妇青睐、认可,临床应用受限。近年来研究表明,加强孕妇围生期监查尤为重要,可明确其是否发生胆汁酸升高、转氨酶升高等不适症状,实时监测胎儿情况,及时诊断病情、保护肝功能,促进胎儿健康生长,尽早制定方案、预防发生胎儿缺氧、不良发育等情况,改善妊娠结局。基于此,该文随机选择2019年2月—2020年1月该院就诊的100例ICP患者作为研究对象,研究分析ICP患者运用总胆汁酸(TBA)与肝功能检测的效结,报道如下。
1 资料与方法
1.1 一般资料
随机选择该院收治100例ICP患者为观察组,年龄21~35岁,平均(28.16±3.27)岁;孕周31~37周,平均(34.58±1.34)周;体质量19~26 kg/m2,平均(23.26±2.58)kg/m2;初产妇有54例,经产妇有46例;受教育程度:初中及以下34例,高中36例,大专及以上30例。另择取同期100名产检正常的妊娠女性为对照组,年龄22~36岁,平均(28.24±3.54)岁;孕周32~38周,平均(34.69±1.25)周;体质量18~25 kg/m2,平均(23.12±1.46)kg/m2;其中初产妇有55名,经产妇有45名;受教育程度:初中及以下35名,高中37名,大专及以上28名。两组比较差异无统计学意义(P>0.05)。具有可比性。
纳入标准:符合《妇产科学(第8版)》[3]中“ICP”诊断标准;孕期血清总胆汁酸≥10μmol/L;谷丙转氨酶、谷草转氨酶值增高,胆红素增高;TBA、转氨酶水平降低至正常范围;对“知情同意书”签字;研究经医院伦理委员会审核。 排除标准:肝癌、胰腺癌及胆管癌引起肝内胆汁淤积症;心肝肾功能障碍;伴甲肝病毒、乙肝病毒;肝硬化失代偿期;妊娠伴高血压、脂肪肝、胆道疾病等;双胎、多胎妊娠;新生儿伴先天性疾病、染色体疾病;认知、精神障碍;中途退出研究。
1.2 方法
研究对象均采集晨间空腹静脉血3 mL,以3 000 r/min速率离心、待检。①贝克曼库尔特实验系统(苏州)有限公司的试剂盒+酶循环法测定TBA水平;②全自动生化分析仪(贝克曼AU-680)检测丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、γ-谷氨酰转肽酶(GGT),均严格按试剂盒说明书操作[4]。
1.3 观察指标
①临床指标:测定两组TBA、ALT、AST及GGT指标。
②妊娠结局:统计两组发生新生儿窒息(新生儿出生1 min内无自主、未建立规律呼吸,呈低氧血症等病理生理特征)、产后出血及早产的例数,测评两组新生儿Apgar评分,评分越低,状况越差。
1.4 统计方法
该数据采用SPSS 22.0统计学软件处理,计量资料以()表示,组间差异比较以t检验;计数资料以频数及百分比(%)表示,组间差异比较以χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床指标及新生儿Apgar评分对比
观察组TBA、ALT、AST及GGT指标较对照组高,差异有统计学意义(P<0.05);新生儿Apgar评分较对照组低,差异有统计学意义(P<0.05)。见表1。
表1 两组临床指标比较()
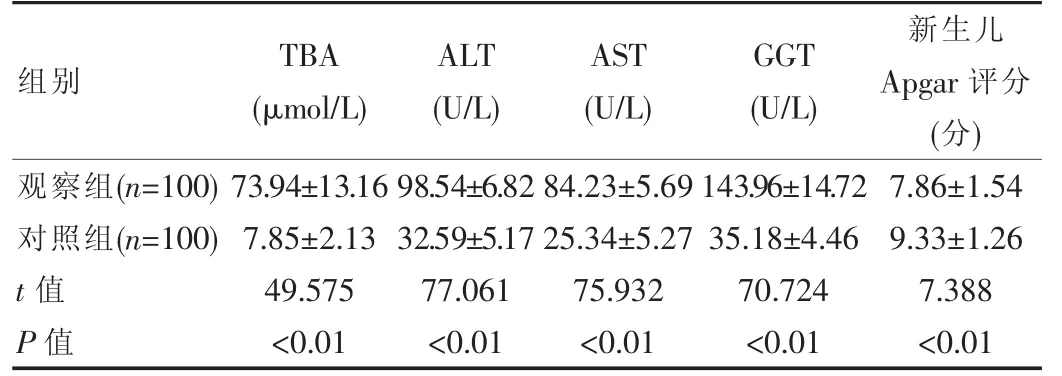
表1 两组临床指标比较()
?
2.2 两组妊娠结局对比
观察组不良妊娠结局发生率较对照组高,差异有统计学意义(P<0.05),见表2。

表2 两组妊娠结局比较[n(%)]
2.3 肝功能异常、TBA异常与妊娠关系
肝功能异常呈ALT、AST及GGT值升高表现,每例ICP患者均有1项或2项以上肝功能异常,其中肝功能异常有89%,中期妊娠开始发病占78%,晚期妊娠开始发病占28%。
2.4 肝功能、血清TBA异常对母婴的影响
ICP疾病在中期妊娠较常见,诱导孕妇、胎儿发生严重并发症,甚至对母婴健康造成直接威胁。若机体肝功能、TBA值异常,自觉症状加重,引起胎儿功能发育迟缓及早产,影响母婴结局。
3 讨论
既往研究发现[5],母体高水平的胆汁酸经胎盘转运至胎儿,因胎盘血窦间隙的胆盐积聚,引起胎儿胆酸转运到母体水平降低,上述因素作用诱导胎儿胆汁酸水平升高,且母体胆汁酸水平、胎儿胆汁酸水平呈正相关。受高水平胆汁酸的影响,胎盘静脉发生明显收缩、显著减少脐带血流,降低胎儿血液灌注,对胎儿生长产生不利影响,明显增加低体质量儿发生概率。
经调查研究显示[6],ICP是女性孕期肝功能出现异常的并发症,妊娠时女性自然生理过程,生理变化复杂多样,影响肝功能,明显增加肝脏负荷,分娩结束后症状会明显消退,但患病期间可能增加早产、胎儿窘迫及围生儿病死率。目前临床对其病因尚不明确,部分研究结果发现,其与遗传、环境及雌激素等因素有关,原因是窦状隙由雌激素发挥作用,减少摄取牛磺酸量,使得窦状隙区域钠、钾及ATP酶活性降低,减少单盐、电解质转移,增加胆汁淤积风险。胆汁酸以结构为基点,分为游离胆汁酸、结合胆汁酸。初级(胆汁酸进入肠道,经肠道细菌有7-位脱氢基发生,变为次级胆汁酸,肝细胞中胆汁酸聚集,结合甘氨酸及牛磺酸,分泌到胆汁,形成游离胆汁酸)、次级胆汁酸因来源划分,肠道中吸收脂溶性维生素,溶解胆汁中的胆固醇。经流行病学显示,回肠中重吸收95%胆汁酸,经门静脉到肝脏,摄取肝细胞,少量到血液循环。因此胆汁酸直接反映对肝细胞合成、摄取及分泌功能,与胆道排泄功能有关,若损伤肝实质细胞,胆汁酸摄取功能下降、到达血液循环,引起TBA浓度升高[7-8]。
研究证明[9],肝内胆汁淤积症的诊断指标是血清TBA浓度升高,妊娠期女性雌激素改变、诱导机体胆汁淤积,且胆汁淤积引起肝细胞分泌胆汁功能发生障碍,引起胆汁酸无法正常排出,导致机体出现高血清TBA水平升高,明显增加早产等危险妊娠结局,且血清TBA水平升高,具备细胞毒作用的胆汁酸对胎盘的运转功能产生直接影响,进入胎儿体内直接破坏线粒体膜,引起胎盘异常痉挛,对脐血正常流动产生直接影响,诱导胎儿缺氧、胎儿窘迫等,甚至危及胎儿生命,且还会使肝功能发生病变、引起肝酶指标发生异常现象[10]。
患病后常表现为皮肤瘙痒、转氨酸升高及胆汁酸升高等症状,诱导女性孕期肝功能出现异常,分娩后症状消退,但患病时极易增加早产、胎儿窘迫等风险,引起不良妊娠结局发生,因此朱旭东[11]学者认为,早期确诊疾病尤为重要。
该研究示:与对照组比,观察组TBA、ALT、AST及GGT值较高;新生儿Apgar值较低,不良妊娠结局发生率(10.00%)较高(P<0.05),与张建宏[12]文献中不良妊娠占比29.09%的结果相似,分析结果显示:①早产胆汁酸累及过高,对胎盘宫内环境产生影响,诱导早产,且高水平胆汁酸长期蓄积于胎儿各脏器,应尽早发现胎儿窘迫、心肌炎及肺损伤等并发症,结合实际、予以胎儿营养支持、促胎肺成熟等治疗;②新生儿窒息诱导因素引起胎盘血管收缩、减弱血氧流量,诱导机体免疫力减退,由此可见血清胆汁酸与肝功能检测能综合判断疾病,分析原因为胆汁酸促进脂类、脂溶性维生素吸收,维持胆汁中胆固醇溶解,经门静脉进入肝脏,被肝细胞摄取,少部分进入血液循环,肝中重新结合胆汁酸,分泌入胆汁,即为胆汁酸的肠肝循环,因此借助胆汁酸能综合反映肝细胞合成,与胆道排泄功能有关。机体肝实质细胞受损、胆汁酸摄取功能下降,引起TBA水平升高,综合分析疾病严重程度、可能发生的并发症风险,积极采取干预措施、综合评估妊娠结局,具较高的应用价值。
综上所述,ICP患者经血清胆汁酸与肝功能检测能直接反映疾病严重性,改善胎盘功能,促进胎肺成熟,具有临床可借鉴性。
