纳洛酮联合醒脑静注射液对急性重度酒精中毒患者血清SOD、MDA、GSH-PX的影响
2021-07-19陈扬飞卢金栋
俞 龙,陈扬飞,卢金栋
(湛江农垦第二医院急诊科,广东 湛江 524272)
急性酒精中毒为急诊常见病,俗称为醉酒,是因患者一次性大量摄入酒精后出现的身体机能异常状况,其中急性重度酒精中毒是指摄入酒精后血液酒精浓度大于或等于2 500 mg/L。急性重度酒精中毒患者临床表现为昏迷及呼吸、循环系统和其他多系统抑制,不及时处理易导致窒息、休克、误吸等,危及患者生命安全[1]。尽快实施抢救、促进急性重度酒精中毒患者恢复意识及肢体正常活动是改善患者预后的关键。纳洛酮具有逆转阿片类药物所致的呼吸抑制、解救酒精中毒等作用。醒脑静注射液为中药针剂,具有清热解毒、醒脑开窍等作用。本研究观察了纳洛酮联合醒脑静注射液治疗急性重度酒精的临床疗效及对患者症状缓解、机体氧化应激状态的影响,现报道如下。
1 资料与方法
1.1资料
1.1.1一般资料 选取2019年6月至2020年6月本院收治的急性重度酒精中毒患者105例为观察对象,采用随机数表法分为观察组(53例)和对照组(52例)。对照组患者男40例,女12例;年龄20~59岁,平均(35.26±9.22)岁;酒后就诊时间1.0~3.0 h,平均(1.63±0.58)h;治疗前格拉斯哥昏迷评分(GCS)5~7分,平均(6.33±0.26)分。观察组患者男39例,女14例;年龄20~60岁,平均(35.71±9.34)岁;酒后就诊时间0.5~3.0 h,平均(1.70±0.53)h;治疗前GCS 5~7分,平均(6.39±0.25)分。2组患者性别、年龄、酒后就诊时间、治疗前GCS等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.1.2纳入标准 (1)符合《急性酒精中毒诊治共识》中急性重度酒精中毒诊断标准:(2)年龄20~60岁;(3)入院前有明确的大量饮酒史,伴昏睡、昏迷、呼吸抑制等,GCS<8分;(4)患者的家属签署本研究同意书。
1.1.3排除标准 (1)慢性酒精中毒;(2)合并造血系统疾病;(3)肝、肾等脏器功能不全;(4)合并精神疾病;(5)合并恶性肿瘤;(6)合并消化系统疾病;(7)合并内分泌代谢性疾病;(9)合并急性心、脑血管疾病。(4)其他原因及药物引起的中毒。
1.2方法
1.2.1治疗方法
1.2.1.1对照组 静脉注射纳洛酮注射液(北京市永康药业有限公司,国药准字H20059407,规格:1 mL∶0.4 mg)0.8 mg,另外给予纳洛酮注射液2.0 mg、5%葡萄糖注射液(东莞市普济药业有限公司,国药准字H20064556,规格:500 mL∶25 g)250 mL持续滴注至苏醒。
1.2.1.2观察组 在纳洛酮治疗基础上静脉滴注醒脑静注射液(无锡济民可信山禾药业股份有限公司,国药准字Z32020563,规格:每支10 mL)20 mL、5%葡萄糖注射液250 mL。
1.2.1.3疗程 2组患者均治疗1~4 d,观察疗效。
1.2.2疗效判定标准 (1)痊愈:治疗后意识障碍恢复,生命体征平稳,问话回答流利正确,能独立行走且步伐平稳;(2)显效:治疗后由昏迷转苏醒,问话回答基本正确,症状改善,角膜反射存在;(3)有效:治疗后开始清醒,回答问题反应迟缓,症状有所改善;(4)无效:治疗后意识障碍未恢复,症状无改善或持续加重。总有效率=(痊愈例数+显效例数+有效例数)/总例数×100%。
1.2.3观察指标 (1)比较2组患者症状缓解时间、清醒时间、住院时间。(2)比较2组患者治疗前后呼气酒精浓度、GCS等。(3)比较2组患者治疗前后血清超氧化物歧化酶(SOD)、丙二醛(MDA)、谷胱甘肽过氧化酶(GSH-PX)水平等。(4)观察2组患者不良反应发生情况。
2 结 果
2.12组患者临床疗效比较 观察组患者总有效率明显高于对照组,差异有统计学意义(P<0.05)。见表1。
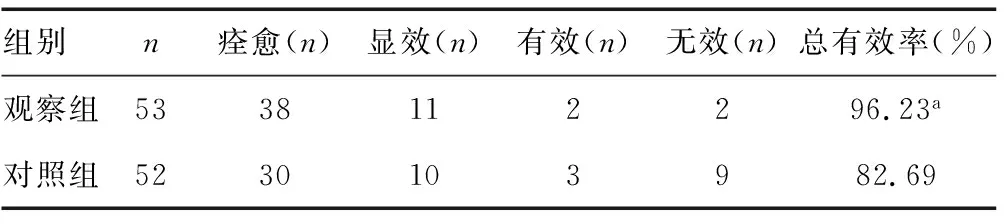
表1 2组患者临床疗效比较
2.22组患者清醒时间、症状缓解时间、住院时间比较 观察组患者清醒时间、症状缓解时间、住院时间均明显短于对照组,差异均有统计学意义(P<0.05)。见表2。
表2 2组患者清醒时间、症状缓解时间、住院时间比较
2.32组患者治疗前后呼气酒精浓度、GCS比较 2组患者治疗后呼气酒精浓度均明显降低,GCS均明显升高,且观察组治疗后呼气酒精浓度明显低于对照组,GCS明显高于对照组,差异均有统计学意义(P<0.05)。见表3。
表3 2组患者治疗前后呼气酒精浓度、GCS比较
2.42组患者治疗前后血清SOD、MDA、GSH-PX水平比较 2组患者治疗后血清SOD、GSH-PX水平均明显升高,MDA水平明显下降,且观察组患者治疗后血清SOD、GSH-PX水平均高于对照组,MDA水平明显低于对照组,差异均有统计学意义(P<0.05)。见表4。
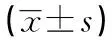
表4 2组患者治疗前后血清SOD、MDA、GSH-PX水平比较
2.52组患者不良反应发生情况比较 观察组不良反应发生率明显低于对照组,差异有统计学意义(P<0.05)。见表5。
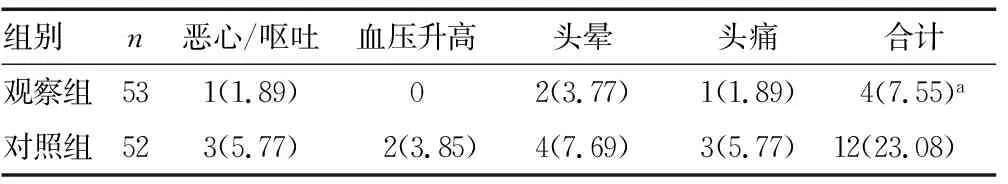
表5 2组患者不良反应发生情况比较[n(%)]
3 讨 论
酒精可通过胃肠吸收,并分布在富含水的组织和体液中,其中90.00%以上进入血液。当人体血液中的酒精浓度大于或等于2 500 mg/L时可出现昏迷状态,角膜反射消失,血压降低,呼吸改变。进入血液中的酒精大部分通过肝脏分解成乙醛,2.00%的酒精通过肺、肾组织排出[2]。若酒精摄入量超过肝脏负荷可导致酒精大量蓄积,酒精通过血脑屏障,加速下丘脑分泌内源性阿片样物质;经肝脏氧化代谢形成的乙醛能结合多巴胺形成阿片样物质。这些成阿片样物质刺激大脑皮层,使其兴奋后逐渐受到抑制,进而累及小脑、皮层下中枢、延脑血管运动中枢、呼吸中枢等,引起多系统功能衰竭[3]。
纳洛酮是一种阿片类受体拮抗剂,能消耗内源性阿片样物质,解除酒精对机体各系统的抑制作用;能兴奋交感-肾上腺髓质,增加机体产生前列腺素、茶酚胺,从而促进血压水平升高;降低发生脑水肿的风险,保护神经细胞膜;促进呼吸系统兴奋性恢复,从而加快患者苏醒。纳洛酮具有起效快、不良反应小等优点,给药后2 min内可起效,是治疗急性酒精中毒的首选药物。
醒脑静注射液是由麝香、郁金、冰片、栀子制成的中药针剂,具有清热解毒、凉血活血、开窍醒脑等功效。现代药理研究表明,麝香具有抗氧化作用,能清除清除超氧阴离子自由基、过氧化氢等活性氧;麝香还具有抗脑缺氧损伤、抗脑水肿等作用[4]。郁金中的姜黄素成分具有抗氧化、清除自由基等作用[5],还具有酒精诱导的肝细胞损伤保护作用;栀子含有环烯醚萜类、挥发油类等物质,具有抗氧化、清除自由基、保护肝脏等作用[6]。
相关研究表明,急性重度酒精中毒采用醒脑静注射液联合纳洛酮治疗的总有效率为93.93%,高于单用醒脑静治疗组(75.75%),并能缩短清醒时间、症状缓解时间、住院时间等[7]。另有研究表明,急性酒精中毒急诊采用醒脑静联合纳洛酮治疗的总有效率为97.22%,高于单用纳洛酮组(86.11%),并能缩短患者临床症状改善时间及住院时间[8]。本研究结果显示,观察组患者总有效率(96.23%)明显高于对照组(82.69%),清醒时间、症状缓解时间、住院时间均明显短于对照组,差异均有统计学意义(P<0.05);2组患者治疗后呼气酒精浓度均明显降低,且观察组治疗后呼气酒精浓度低于对照组,差异均有统计学意义(P<0.05);2组患者治疗后GCS均明显升高,且观察组患者治疗后GCS明显高于对照组,差异均有统计学意义(P<0.05),与上述研究结果类似。提示纳洛酮联合醒脑静注射液治疗急性重度酒精中毒患者能提高的疗效,加快临床症状缓解,缩短住院时间。原因可能为纳洛酮联合醒脑静注射液治疗具有协同增效作用,治疗急性重度酒精中毒患者的疗效更加显著。
大量酒精若不能及时代谢、排出可在体内大量蓄积,酒精可作用于酶系统,产生超氧阴离子自由基、过氧化氢等活性氧自由基,这些氧自由基可引起细胞DNA损伤和细胞毒性,从而产生氧化应激损伤[9]。SOD、GSH-PX均属酶类抗过氧化物质,具有清除氧自由基的作用;MDA是自由基引起脂质过氧化后形成的分解产物。在氧化应激状态下机体血清SOD、GSH-PX水平下降,MDA水平增加[10]。既往相关研究表明,采用纳洛酮联合醒脑静注射液治疗急性酒精中毒后患者血清SOD水平升高,MDA水平降低,效果优于单用纳洛酮治疗组[11]。另有研究表明,急性重度酒精患者在纳洛酮治疗的基础上给予醒脑静注射液静脉滴注治疗后患者血清SOD、GSH-PX、MDA水平均有所改善,显著缓解了患者机体氧化应激反应[12]。本研究结果显示,2组患者治疗后血清SOD、GSH-PX水平均明显升高,MDA水平明显下降,且观察组患者治疗后血清SOD、GSH-PX水平均高于对照组,MDA水平明显低于对照组,差异均有统计学意义(P<0.05),与上述以及结果类似。提示纳洛酮联合醒脑静注射液治疗急性重度酒精中毒患者能减轻机体氧化应激反应。其机制可能为醒脑静注射液中的麝香、郁金、栀子多途径、多靶点发挥清除氧自由基、抗氧化作用,减轻了急性重度酒精中毒患者机体氧化应激反应,调节机体氧化和抗氧化平衡,改善血清SOD、MDA、GSH-PX水平。本研究结果还显示,观察组患者不良反应发生率(7.55%)明显低于对照组(23.08%),差异有统计学意义(P<0.05),与相关研究结果类似[13]。表明纳洛酮联合醒脑静注射液可降低不良反应发生率,原因可能为二者合用可减少纳洛酮用剂,从而降低了不良反应发生率。
综上所述,纳洛酮联合醒脑静注射液治疗急性重度酒精中毒能提高疗效,加快症状缓解,改善血清SOD、MDA、GSH-PX水平,减轻患者机体氧化应激反应,降低不良反应发生率,值得推广应用。
