三参三消丸治疗2型糖尿病*
2021-07-14吕沛宛王赛男赵广森马俊宏崔应麟
吕沛宛,王赛男,赵广森,马俊宏,崔应麟
河南中医药大学第二附属医院/河南省中医院,河南 郑州 450002
2型糖尿病主要病因为胰岛素分泌不足和胰岛素抵抗所导致的人体对葡萄糖的转化利用和耐受性降低[1]。糖尿病及其并发症已成为全球十大死因之一,其中2型糖尿病占90%[2]。据统计,我国2型糖尿病的发病率已经达到我国总人口的10.4%[3],且控制现状不理想[4]。中医消渴是以多饮、多食、多尿、乏力、消瘦或尿有甜味为主要临床表现的一种疾病,根据消渴病的临床特征,主要是指西医的糖尿病[5]。目前,对于2型糖尿病的治疗,其主要目标之一就是控制患者的血糖水平,使其接近正常范围,以防止并发症的发生发展[6]。中医认为,“禀赋不足、饮食失节、情志失调、劳欲过度”均可导致消渴。消渴病机是“阴虚为本,燥热为标,瘀血为患”,病位在肺、胃、肾,尤以肾为关键[5]。根据中医病因、病机、病位和患者临床表现以及血糖检测,笔者制定三参三消丸,以补脏添精安先天之禀赋不足,充后天肾精亏损;以养阴清热、益气通络改善血脉循环和阴虚燥热体征,标本兼治,以期改善患者脏腑功能,减轻症状,降低血糖,提高患者生活质量,现报道如下。
1 资料与方法
1.1 一般资料选择2017年1月至2019年9月在河南省中医院治未病科门诊就诊的2型糖尿病患者80例,按照随机数字表法分为观察组和对照组各40例。观察组男23例,女17例;年龄(53.18±7.51)岁;病程(8.32±4.28)个月;空腹血糖为7.1~8.0 mmol·L-1者7例,8.1~9.0 mmol·L-1者16例,9.1~10.0 mmol·L-1者9例,10.1~11.0 mmol·L-1者5例,11.1 mmol·L-1以上者3例;研究期间脱落、失访2例,完成38例。对照组男19例,女21例;年龄(52.68±6.81)岁;病程(7.91±4.79)个月;空腹血糖为7.1~8.0 mmol·L-1者5例,8.1~9.0 mmol·L-1者17例,9.1~10.0 mmol·L-1者10例,10.1~11.0 mmol·L-1者5例,11.1 mmol·L-1以上者3例;研究期间脱落、失访2例,完成38例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准[7]参照《中国2型糖尿病防治指南(2017年版)》制定糖尿病诊断标准。患者临床表现为口干、尿多等症状,空腹血糖>7.0 mmol·L-1,随机血糖≥11.1 mmol·L-1,即可确诊。
1.2.2 中医诊断标准[6]①口渴多饮、多食易饥、尿频量多、形体消瘦或尿有甜味等特征性的症状,是诊断消渴的主要依据;②“三多”症状不明显,但有不良饮食习惯,眩晕、雀目等并发症或家族史亦可作为参考诊断。
1.3 病例纳入标准凡符合中医诊断和西医诊断标准者[8]。
1.4 病例排除标准(自拟)①过敏体质并对多种药物过敏者;②不能按时、按量服用药物而影响疗效者;③精神病患者;④有肝肾功能损伤或合并有其他原发性疾病者;⑤近15 d内为控制血糖曾用胰岛素或其他西药者;⑥空腹血糖高于12 mmol·L-1者;⑦服药期间不能禁酒者。
1.5 治疗方法两组患者受试前记录患者一般情况,药物服用情况、肝肾功能、空腹血糖、餐后2小时血糖及糖化血红蛋白,并填写中医证候积分表。中医证候积分表症状包括主症和次症,每个症状按照轻重程度分为4个等级,主症从无到重分值分别为0分、2分、4分、6分,次症从无到重分值分别为0分、1分、2分、3分,患者根据个人情况在对应栏打对勾,医者合计总分。观察组给予三参三消丸,药物组成:人参10 g,三七粉10 g,丹参30 g,水蛭10 g,土鳖虫20 g,天花粉30 g,酒大黄6 g,黄连6 g,麸炒芡实30 g,盐益智仁30 g,白扁豆30 g,黑豆30 g,仙茅25 g,五加皮25 g,烫狗脊25 g,酒山萸肉24 g,山药30 g,薏苡仁30 g,北柴胡8 g,黄芩8 g。以上中药均来源于河南省中医院药房。上药10剂,研末制作水丸。每次15 g,每日3次,第1周饭后0.5 h服用10 g,如无不适,改为饭前0.5 h,10~15 g口服,共治疗3个月[9]。对照组:给予盐酸二甲双胍片(格华止)治疗,每日3次,每次0.5 g,饭后0.5 h服用。
1.6 观察指标自治疗第1天起,分别在1个月后、2个月后、3个月后比较两组空腹血糖,及治疗前后糖化血红蛋白、餐后2小时血糖、中医证候积分[8]。
1.7 证候疗效判定标准临床痊愈:治疗后各症状消失或基本消失,证候积分减少≥90%;显效:治疗后各症状明显减轻,证候积分减少≥70%;有效:治疗后各症状有所减轻,证候积分减少≥30%;无效:治疗后各症状无减轻或有加重;证候积分减少<30%[8]。
有效率=(临床痊愈+显效+有效)/n×100%
1.8 统计学方法采用SPSS 23.0统计软件进行分析,计量资料正态分布以均数±标准差(±s)表示,组内治疗前后比较采用配对设计t检验,组间比较采用独立样本t检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者不同时间空腹血糖水平比较与治疗前比较,两组患者治疗1个月、2个月、3个月后空腹血糖均显著降低,差异均有统计学意义(P<0.05),见表1。
表1 两组患者不同时间空腹血糖水平比较 (±s,mmol·L-1)

表1 两组患者不同时间空腹血糖水平比较 (±s,mmol·L-1)
注:与本组治疗前比较,*P<0.05
个月对照组38 9.11±1.28 8.68±1.30*8.28±1.35*7.81±1.38组别 n 治疗前 治疗1个月 治疗2个月 治疗3*观察组38 8.95±1.26 8.53±1.25*8.12±1.29*7.59±1.44*
2.2 两组患者治疗前后糖化血红蛋白、餐后2小时血糖水平比较两组患者治疗1个月、2个月、3个月后空腹血糖均显著降低,治疗3个月糖化血红蛋白、餐后2小时血糖水平均显著降低,差异均有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后餐后2小时血糖、糖化血红蛋白水平比较 (±s)

表2 两组患者治疗前后餐后2小时血糖、糖化血红蛋白水平比较 (±s)
注:与本组治疗前比较,*P<0.05
组别 n HbA1C/%治疗前 治疗3个月2hPBG(c/mmol·L-1)个月对照组38 8.07±0.96 6.92±1.25*14.87±3.45 9.89±2.25治疗前 治疗3*治疗组38 8.02±0.95 6.65±1.15*15.02±3.88 9.65±2.13*
2.3 两组患者治疗前后中医证候积分比较治疗3个月后,两组患者中医证候积分显著降低,且观察组低于对照组,差异均有统计学意义(P<0.05);尤其以腹胀恶心、乏力、大便异常、失眠、头身困重等中医症状改善最为明显,见表3、表4、表5。
表3 两组患者治疗前后中医证候积分比较 (±s,分)

表3 两组患者治疗前后中医证候积分比较 (±s,分)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
个月对照组组别 n 治疗前 治疗3 38 52.87±8.27 41.39±6.75观察组 38 51.21±7.83 28.26±6.97*#
表4 两组患者治疗前后中医主症积分比较 (±s,分)
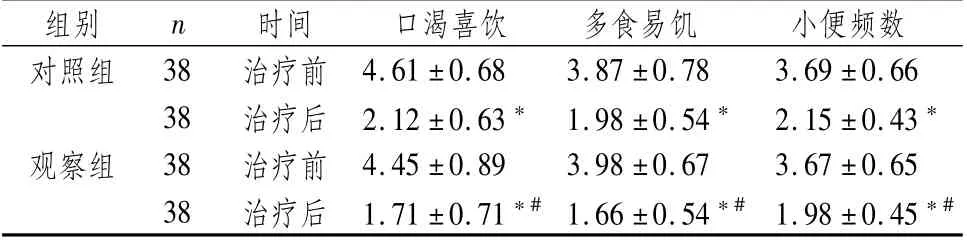
表4 两组患者治疗前后中医主症积分比较 (±s,分)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
时间 口渴喜饮 多食易饥 小便频数对照组 38 治疗前组别 n 4.61±0.68 3.87±0.78 3.69±0.66 38治疗后2.12±0.63*1.98±0.54*2.15±0.43*观察组 38治疗前4.45±0.89 3.98±0.67 3.67±0.65 38治疗后1.71±0.71*#1.66±0.54*#1.98±0.45*#
表5 两组患者治疗前后部分次症积分比较 (±s,分)
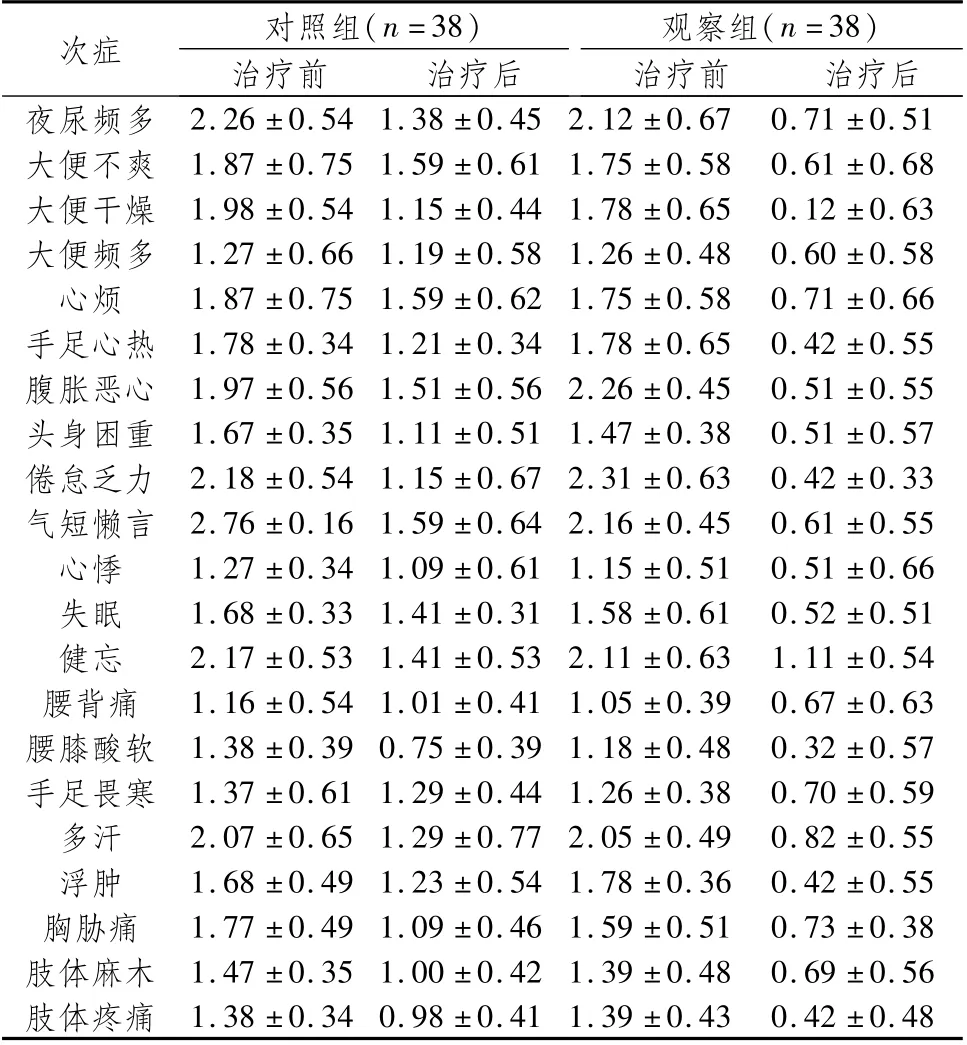
表5 两组患者治疗前后部分次症积分比较 (±s,分)
次症 对照组(n=38)观察组(n=38)治疗前 治疗后夜尿频多治疗前 治疗后2.26±0.54 1.38±0.45 2.12±0.67 0.71±0.51大便不爽1.87±0.75 1.59±0.61 1.75±0.58 0.61±0.68大便干燥1.98±0.54 1.15±0.44 1.78±0.65 0.12±0.63大便频多1.27±0.66 1.19±0.58 1.26±0.48 0.60±0.58心烦 1.87±0.75 1.59±0.62 1.75±0.58 0.71±0.66手足心热1.78±0.34 1.21±0.34 1.78±0.65 0.42±0.55腹胀恶心1.97±0.56 1.51±0.56 2.26±0.45 0.51±0.55头身困重1.67±0.35 1.11±0.51 1.47±0.38 0.51±0.57倦怠乏力2.18±0.54 1.15±0.67 2.31±0.63 0.42±0.33气短懒言2.76±0.16 1.59±0.64 2.16±0.45 0.61±0.55心悸 1.27±0.34 1.09±0.61 1.15±0.51 0.51±0.66失眠 1.68±0.33 1.41±0.31 1.58±0.61 0.52±0.51健忘 2.17±0.53 1.41±0.53 2.11±0.63 1.11±0.54腰背痛 1.16±0.54 1.01±0.41 1.05±0.39 0.67±0.63腰膝酸软1.38±0.39 0.75±0.39 1.18±0.48 0.32±0.57手足畏寒1.37±0.61 1.29±0.44 1.26±0.38 0.70±0.59多汗 2.07±0.65 1.29±0.77 2.05±0.49 0.82±0.55浮肿 1.68±0.49 1.23±0.54 1.78±0.36 0.42±0.55胸胁痛 1.77±0.49 1.09±0.46 1.59±0.51 0.73±0.38肢体麻木1.47±0.35 1.00±0.42 1.39±0.48 0.69±0.56肢体疼痛1.38±0.34 0.98±0.41 1.39±0.43 0.42±0.48
2.4 两组患者中医证候疗效比较治疗后,两组中医证候疗效比较,差异有统计学意义(P<0.05),见表6。
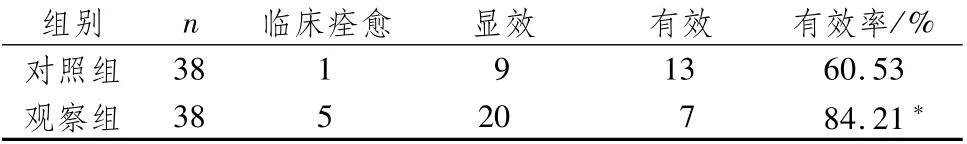
表6 两组患者中医证候疗效比较 例
3 讨论
《灵枢·五变》云:“五脏皆柔弱者,善病消瘅。”《素问·奇病论》云:“此肥美之所发也,此人必数食甘美而多肥也,肥者令人内热,甘者令人中满,故其气上溢,转为消渴。”表明先天禀赋不足及后天饮食不节为其诱因。现代医学研究发现,各类营养物质中,碳水化合物及脂肪对升高餐后血糖和刺激胰岛素分泌有显著影响,高血糖可导致胰岛细胞功能丧失,从而导致葡萄糖的不耐受,最终有可能造成糖尿病[10]。另外,该病与过度房事及情绪也有关系[11-12]。《外台秘要》记载:“房事过度……肾燥则消。”《临证指南医案》曰:“心境愁郁内火自燃,乃消证大病。”
《金匮要略》曰:“病者如热状,烦满,口干燥而渴……是瘀血也。”提出瘀血可致消渴的理论。叶天士认为,“至虚之处,便是容邪之处”,消渴患者精微散失,以燥热、痰湿、瘀血为标[13],阴虚为本,虚久生热,灼血至瘀,堵塞脉络,津血不能渗灌脏腑组织[14],肺、胃、肾三脏受损,尤以肾为重,故出现“三多一少”症状。通过活血化瘀法改善血液循环障碍,纠正2型糖尿病血液高黏、高凝和高聚集状态可有效防治消渴病[15]。有研究认为,微循环障碍贯穿糖尿病整个病程,微循环结构持续破坏,最终导致微循环功能衰竭,从而形成糖尿病血循环障碍,使血瘀表现更为明显。这也成为“消久必瘀”的有力证据[16]。
叶天士认为,“大凡虚络,通补最宜”。根据上述理论基础,结合糖尿病患者临床表现和病因,笔者认为,五脏柔弱是糖尿病发生的基础,饮食不节、情志不畅为其发病诱因,最终形成郁而不通,不通则瘀,堵塞脉络,久瘀生热,故而口渴、饥饿,津血精微不能渗灌营养脏腑组织,又进一步加重脏腑功能失调,故而多尿、消瘦。这与仝小林教授提出的“郁、热、虚、损”的动态病机一致[17]。糖尿病的“证”是脏腑功能失调的外在表现,不管是血糖的异常,还是中医症状的复杂性,厘清脉络、恢复五脏正常生理功能,是治疗之要。
三参三消丸中以人参、三七、丹参、水蛭、土鳖虫、酒大黄益气活血祛瘀,疏通脉络,改善微循环,使精微输布有道;芡实、益智仁、白扁豆、山药、薏苡仁补肺健脾益胃,黑豆、仙茅、五加皮、狗脊、酒萸肉补益肝肾,诸药可添精益肾,平补五脏,为治虚之本;天花粉、黄连养阴清热,以缓解消渴症状;因为情绪与该病关系密切,少加柴胡升达木气,配黄芩清降肺气,共助气机升降有度。纵观全方,诸药共用,可益气活血、化瘀通络、养阴清热、调达气机、平补五脏,共达恢复五脏正常生理状态,发挥其生理效应。另外,本方重用黑豆、薏苡仁、芡实、白扁豆等杂粮,因杂粮含有的碳水化合物消化速度缓慢,可以增加机体饱腹感,有助于降低餐后血糖和胰岛素反应[18],餐前0.5 h服用,可以减少正餐中碳水化合物的摄取。
三参三消丸剂型为水丸,李东垣在《用药法象》中说“丸者,缓也,舒缓而治之”。丸剂进入体内后,由外至内逐渐溶化,药效缓慢释放。其在消化道内的崩解需要一定时间,减缓了药物向消化管壁扩散,使药物进入血液循环的速度变慢[19]。糖尿病为慢性疾病,难以速效,服药周期相对较长,丸剂药效缓和[20],可降低药物的刺激性,减弱长期服药对机体的不良反应,可保存时间长,增加安全性。另外,丸剂服用方便,费用相对低廉,患者依从性较中药汤剂好。
三参三消丸可有效降低2型糖尿病患者空腹血糖及糖化血红蛋白水平,中医症状明显减轻,尤其对腹胀恶心、乏力、大便异常、失眠、头身困重等症状的改善明显优于二甲双胍,患者生活质量得以提高,药物安全有效,便于坚持。
综上,三参三消丸治疗2型糖尿病疗效显著,可显著降低患者血糖,改善患者临床症状。
