踝关节骨折合并三角韧带损伤手术中修复三角韧带对预后的影响
2021-07-09段晓杰王文正张会明张慧明张志超
段晓杰 王文正 张会明 张慧明 张志超
踝关节是人体负重最大的关节,由两块小腿骨与一块脚上的骨头组成的。踝关节的软组织损伤可以分为内侧韧带和外侧韧带损伤。内侧韧带也叫做三角韧带,是在踝关节发生外翻时最容易损伤[1]。踝关节骨折合并三角韧带损伤的损伤机理、骨折脱位类型复杂,手术治疗效果直接关系到患者的预后[2]。特别是踝关节骨折合并三角韧带损伤的手术修复中,要实现踝穴解剖关系的恢复。但是目前临床上针对是否在进行手术治疗的过程中修复三角韧带仍然存在争议[3]。本次研究重点探究针对踝关节骨折合并三角韧带损伤患者进行修复三角韧带与不修复的临床分析。
1 资料与方法
1.1 一般资料 将我院2013年7月至2016年7月收治的70例踝关节骨折合并三角韧带损伤患者作为研究对象,根据手术中是否行三角韧带修复进行分组,对照组33例,男20例,女13例;年龄22~75岁,平均(48.82±5.62)岁。观察组37例,男25例,女12例;年龄19~71岁,平均(47.98±5.49)岁。咨询和记录患者的信息资料,2组患者的性别比、年龄等差异无统计学意义(P>0.05),具有可比性。纳入本次研究的患者均充分、全面了解本研究相关情况,并且本研究得到本院伦理委员会的批准与认可。
1.2 纳入与排除标准
1.2.1 纳入标准:①结合临床表现、影像学检查确诊踝关节骨折;②踝关节内侧出现明显肿胀、肿胀部位下方有明显凹陷,踝关节内侧间隙扩大幅度>4 mm,确定三角韧带断裂;③依从性良好;④临床资料完整。
1.2.2 排除标准:①合并骨质疏松症、高血压、糖尿病者;②手术禁忌症患者;③合并有器质性精神障碍患者;④合并恶性肿瘤、血液系统、凝血系统疾病;⑤本身患有其他类型原发骨病;⑥本身合并严重心、肝、肾疾病的患者;⑦陈旧骨折。
1.3 方法 对照组术中不修复三角韧带,观察组术中修复三角韧带。完善术前准备后,麻醉后于内外踝分别作一切口,内踝从前向后作一个弧形切口,暴露出外踝、内踝、下胫腓联合前韧带、三角韧带,对三角韧带进行探查,从距骨附着点进行撕脱后使用锚钉内固定法固定修复,等外踝和下胫腓联合固定后重建整个三角韧带,针对浅层韧带直接进行修复。术后对踝关节进行石膏托外固定。
1.4 观察指标 对比2组手术时间、术中出血量、住院时间、骨折愈合时间。对比2组患者术前术后AOFAS评分[4]变化情况,AOFAS评分标准,优:90~100分;良:75~89分;可:50~74分;差:<50分。同时测量术前、术后踝关节自重应力位X线片的内踝间隙[5]进行对比分析。记录2组术后并发症发生率,包括切口感染、切口出血、小面积肺栓塞。

2 结果
2.1 2组手术时间、术中出血量、住院时间、骨折愈合时间比较 2组手术时间、术中出血量、骨折愈合时间差异无统计学意义(P>0.05),对照组住院时间长于观察组,差异有统计学意义(P<0.05)。见表1。

表1 2组住院时间、骨折愈合时间、手术时间、骨折愈合时间比较
2.2 2组患者术前术后AOFAS评分比较 2组术前AOFAS评分差异不显著(P>0.05),观察组术后AOFAS评分高于对于对照组,差异有统计学意义(P<0.05)。见表2。

表2 2组患者术前术后AOFAS评分比较 分,
2.3 2组患者术前术后内踝间隙比较 2组术前内踝间隙差异无统计学意义(P>0.05),治疗后,观察组内踝间隙小于对照组,差异有统计学意义(P<0.05)。见表3。
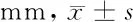
表3 2组患者术前术后内踝间隙比较
2.4 2组并发症发生率比较 对照组并发症发生率21.21%高于观察组并发症总发生率5.41%,差异有统计学意义(P<0.05)。见表4。

表4 2组并发症发生率比较 例(%)
3 讨论
踝关节主要的活动是背伸和跖屈,同时可以内翻、外翻和水平面的旋转[6]。如果踝关节出现问题,活动受限或疼痛,会严重影响患者的生活质量。踝关节周围韧带根据其解剖位置可以分成3组:外侧韧带,内侧三角韧带,胫腓联合韧带[7]。考虑到三角韧带解剖及功能的重要性,因此临床查体中对于踝关节骨折且不稳定者需高度怀疑三角韧带损伤,并进行提踵试验以排除胫后肌腱损伤。针对三角韧带损伤的临床诊断,目前主要是依靠影像学检查,而B超检查最便捷。
针对踝关节骨折合并三角韧带损伤在创伤骨科十分常见,该部位软组织覆盖少,损伤多为开放性,如系闭合性骨折,伤后多伴有严重肿胀,甚至会发生皮瓣坏死[8,9]。积极有效的手术治疗是保证患者踝关节功能恢复的重要手段。
但是,目前临床上针对踝关节骨折合并三角韧带损伤的手术治疗,有研究认为由于手术中显露三角韧带比较困难,不需要考虑修复[10]。但是也有研究认为三角韧带是防治距骨外旋倾斜、外移的关键,在手术过程中必须修复三角韧带[11]。
三角韧带损伤在临床上较外侧副韧带损伤少见。急性损伤多在运动时发生,踝关节外旋引起,往往伴随胫、腓骨骨折。慢性损伤也可由反复的微创伤或过度使用导致。除外源性创伤之外,内源性因素(如扁平足、膝内翻)等也是引起三角韧带损伤的原因。已有的数据显示,三角韧带损伤在踝关节扭伤中所占比例<5%[12]。三角韧带由前至后呈扇形稳定踝关节内侧,是踝关节最强大的韧带。三角韧带分为浅深两层,浅层包括舟胫韧带和跟胫韧带[13]。深层连接内踝尖的下表面和距骨体内侧面,包括距胫前韧带和距胫后韧带。主要作用是防止踝关节和距下关节过度外展和外翻,限制距骨外翻、旋前以及前移[14]。本次研究结果显示,2组手术时间、术中出血量、骨折愈合时间差异无统计学意义(P>0.05),对照组住院时间(20.36±2.31)d长于观察组住院时间(15.63±2.19)d,差异显著(P<0.05)。
三角韧带作为连接胫骨远端与距骨的组织,起着稳定内踝的作用。有研究显示正常步态时踝关节处于中立位、跖屈位及背伸位时三角韧带均处于紧张状态[15]。三角韧带深层对踝关节的稳定作用远大于浅层,浅层主要作用是避免距骨过度外展倾斜,而深层主要通过限制距骨过度旋前起维持关节稳定的作用。2组术前AOFAS评分差异不显著(P>0.05),观察组术后AOFAS评分高于对于对照组,差异有统计学意义(P<0.05)。三角韧带作为控制踝关节距骨稳定的重要结构,对其进行修复可缩短住院时间,有效改善患者的踝关节功能。
部分踝关节骨折合并三角韧带损伤的患者在手术治疗中未接受韧带修复治疗会在恢复的后期甚至更久的时间后出现踝关节的内侧不稳定,具体表现为内侧局部压痛,运动或用力时不适感,严重的可出现骨关节炎的症状。通过进行影像学检查,X线片表现为踝关节内侧间隙增宽,距骨外移,部分后期患者内踝尖附近可见骨质增生,核磁共振可以发现距软骨的损伤,严重的可以发现关节间隙狭窄,骨关节炎形成。为避免后期踝关节出现不稳定的情况,保证患者踝关节功能的恢复,需进行三角韧带修复[16]。本次研究结果显示,通过在术中接受三角韧带修复,2组术前内踝间隙差异不显著,无统计学意义(P>0.05),治疗后,观察组内踝间隙(2.42±0.24)mm小于对照组内踝间隙(4.56±0.29)mm,差异显著(P<0.05)。
踝关节作为人体非常重要的大关节之一,其面积比较小,很小的关节面积但是要承担身体的全部重量,加上踝关节周围没有太多的肌肉组织,皮下就能触摸到踝关节周围的骨头,过度运动或者意外均可能导致踝关节骨折。其中三角韧带特别是深层部分对保持踝关节动态稳定有重要作用。三角韧带由于承受人体的日常负重量,三角韧带的修复可维持踝关节周围韧带的弹性平衡作用,保证踝关节应力分布平衡,降低并发症发生率[17]。有数据显示,踝关节骨折内固定术后的总体并发症发生率为5%~40%,伤口并发症发生率为1.4%~18.8%[18]。本次研究结果显示,对照组并发症发生率21.21%高于观察组并发症总发生率5.41%,差异显著(P<0.05)。通过在手术过程中修复三焦韧带,可减少术后并发症发生。
踝关节三角韧带解剖位置隐匿,损伤后如不及时处理,可能会引起创伤性关节炎等远期并发症[19]。值得注意的是,针对三角韧带急性损伤的治疗,国外更加倾向于韧带重建,我国学者则倾向于断裂韧带修复(应用带线锚钉技术)[20,21]。重建三角韧带方法有WiLTBerger法、DeLand法、KiTaoka法和HinTerMann法等,但这些方法均不能达到同时完全恢复踝关节外旋和外翻稳定性的效果[22]。
综上所述,针对踝关节骨折合并三角韧带损伤者于手术治疗过程中修复三角韧带可促进踝关节功能恢复,缩短内踝间隙,减少术后并发症,值得临床应用与推广。
