胸腔镜经剑突下胸腺瘤切除术与经肋间胸腺瘤切除术近期疗效的对比研究
2021-07-09贾卓奇周维茹李海军张广健付军科
贾卓奇,周维茹,李 硕,李海军,张 勇,张广健,付军科
(1. 西安交通大学第一附属医院胸外科,陕西西安 710061;2. 西安高新医院核医学科,陕西西安 710075)
前纵隔是胸腺瘤的好发部位,手术切除是常用治疗方法。传统手术切口多采用正中切口或前外侧切口,随着微创技术在外科的迅速发展,胸腔镜胸腺瘤切除术因其切口小、恢复快、并发症少的优势,已成为主要手术方式[1]。多数胸外中心应用胸腔镜经肋间三孔、两孔或单孔的方法。1999年AKAMINE等[2]首次报道了胸腔镜经剑突下手术,这种新的手术入路通过剑突下切口进入前纵隔,术野清晰,能清晰显露肿瘤与无名静脉、上腔静脉的关系,而且切口位于剑突下,避免了对肋间神经的压迫损伤,术后切口疼痛明显减轻,在胸腺肿瘤的手术治疗中具有独特的优势,受到了越来越多的关注[3]。本研究回顾了西安交通大学第一附属医院胸外科自2015年1月至2019年3月所行胸腔镜胸腺瘤切除术患者,分为剑突下组和经肋间组,现将两组近期临床疗效对比研究结果报道如下。
1 资料与方法
1.1 研究对象纳入自2015年1月至2019年3月,于西安交通大学第一附属医院胸外科连续所行胸腔镜下胸腺瘤切除术患者。纳入标准:①CT显示病灶局限,最大径≤5 cm,无明显浸润及外侵改变,预期可一次性彻底切除;②术前凝血功能、肝肾功能、心脏射血分数、肺功能符合手术要求,预期可耐受全身麻醉与单肺通气;③伴有重症肌无力(myasthenia gravis, MG)者Masaoka分期为Ⅰ~Ⅱ期;④所有患者未行肿物穿刺活检。排除标准:①合并难控制的心肺功能不全或血栓;②肿瘤侵袭邻近的无名静脉、上腔静脉、肺叶或心包等重要组织,需正中开胸或行血管置换、成型或心包部分切除等复杂手术;③预计不能耐受单肺通气;④不可切除的恶性胸腺瘤和胸腺癌,以及Masaoka Ⅱ期以上的重症肌无力;⑤仅行胸腺部分切除术者。共纳入124例患者。本研究符合《赫尔辛基宣言》的要求,患者及家属均签署知情同意书。
1.2 手术方法胸腔镜肋间组:患者30°半侧卧位,全麻单腔气管插管,取腋中线第7肋间1 cm切口置入胸腔镜,给予8 mm人工气胸协助暴露,经第4肋间腋中线切开0.5 cm切口,锁骨中线第6肋间1 cm切口进行操作,应用电凝或超声刀切开肿瘤表面纵隔胸膜,配合吸引器,仔细解剖、完整切除肿瘤,尽量清扫胸膜外脂肪、心包前脂肪及淋巴结,避免损伤无名静脉、膈神经及胸廓内动静脉。
胸腔镜剑突下组:患者平卧呈“大”字位,全身麻醉单腔气管插管,取剑突下纵行切口2 cm,沿胸骨后钝性游离结缔组织至双侧肋弓处,于切口两侧约6 cm处肋弓下,手指引导切口分别置入双侧戳卡,人工气胸CO2压力7~8 cmH2O。术者站于患者双腿之间,助手位于患者右侧,右侧操作孔置入抓钳,左侧置入超声刀(也可交替使用) 。将双侧纵隔胸膜打开,仔细辨认双侧膈神经,距其约0.5 cm由心包前脂肪开始游离,完整切除肿瘤组织,清除双侧心包膈脂肪。游离无名静脉时注意处理1~2胸腺静脉分支。完整切除后通过剑突下切口用标本袋将标本取出(图1)。
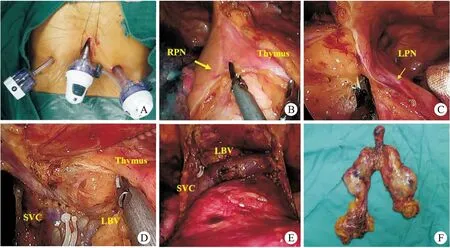
图1 胸腔镜经剑突下前纵隔肿瘤切除术
1.3 随访观察在LinkDoc数据库系统中提取患者性别、年龄、病理、肿瘤最大径等数据,获取患者手术相关情况,如手术时间、术中出血、平均住院日、术后引流时间及NRS伤口疼痛评分。记录肺炎、心律失常、膈神经麻痹、肌无力危象发生率等主要并发症发生情况。术后连续随访,应用SF-36健康量表于术后3个月及术后12个月分别进行门诊或电话随访,共8个维度(生理机能、生理职能、躯体疼痛、一般健康状况、精力、社会功能、情感职能及精神健康),从0~100分,评分越高表示生活质量越好[4]。
1.4 统计学分析所得数据采用SPSS 17.0软件进行统计学分析。均数间比较采用t检验及方差检验,计数资料采用卡方检验。P<0.05为差异具有统计学意义。
2 结 果
2.1 患者临床特征124例患者年龄范围42~70岁(52.6±13.7 )岁。其中男性52例,女性72例;伴有MG者32例,术前检查示肿瘤直径1.5~5.0 cm,平均(3.8±1.1)cm。根据手术入路不同分为剑突下组47例,经肋间组77例。两组年龄、性别、BMI、肿瘤最大径、病理分型、伴有MG等临床资料方面无统计学差异(P>0.05,表1)。
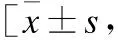
表1 患者临床特征
2.2 手术临床疗效手术时间、术中出血剑突下组与肋间组组间差异无统计学意义(P>0.05);平均住院日剑突下组低于肋间组,差异有统计学意义(P<0.05)。术后肺炎、心律失常、膈神经麻痹及伤口感染、肌无力危象的发生率,两组间无统计学差异(P>0.05)。术后90 d死亡率两组均为0,无统计学差异(P>0.05)。NRS伤口疼痛评分:术后第1天剑突下组与肋间组差异有统计学意义(P<0.05),术后第3天剑突下组与肋间组差异有统计学意义(P<0.05,表2)。
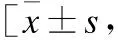
表2 下组与肋间组临床疗效对比
2.3 随访结果所有患者进行门诊或电话随访,平均随访时间12.7个月,失访11人,随访成功113人。随访过程中患者均诉症状改善明显,32例重症肌无力患者中8例出现一过性肌无力症状加重,经再次入院调整药物治疗后,症状好转。
2.4 生活质量两组术前SF-36评分差异无统计学意义(P>0.05)。S-VATS组术后3个月及术后12个月SF-36评分均高于I-VATS组,差异有统计学意义(P<0.05)。但术后3个月及12个月SF-36评分之间差异无统计学意义(P>0.05)。

表3 剑突下组与肋间组生活质量比较
3 讨 论
前纵隔肿瘤发病率为0.73%,其中最常见的是胸腺瘤。目前认为所有胸腺瘤均具有潜在恶性特点,根治性切除最有望获得最佳疗效[5]。经典的外科手术方式为正中开胸入路,尽管术野暴露好,能完整切除肿瘤,但创伤较大,伤口疼痛明显,术后恢复慢,切口感染、胸骨不愈合、手术后钢丝影响生活等并发症多。自1992年LEWIS等完成首例VATS前纵隔肿瘤切除术以来,随着微创外科技术的不断进步,VATS在胸腺瘤手术中的应用得到极大的关注和推广,多项研究结果证实了VATS与开放手术在术后总体生存率、无病生存率和累积复发率方面均无显著差异,合并肌无力患者症状改善率亦相似,具有相近的远期效果[6-8]。R0切除率是影响胸腺瘤外科手术治疗效果最重要的因素之一[9]。多项研究结果显示,目前VATS胸腺瘤切除术的适宜人群是早期胸腺瘤或Masaoka分期为Ⅰ~Ⅱ期伴有MG的患者,而且全胸腺切除依然是推荐的标准切除范围[10]。应用No-touch技术进行VATS全胸腺切除,合并MG时,为了防止异位胸腺的残留,需将包括双侧膈神经内侧及心包前方,包括双侧胸腺上下极和颈部脂肪组织一并完整切除,即胸腺扩大切除术,若达不到R0切除须立即中转开放手术[11]。
胸腔镜手术入路的选择,尚无统一的标准术式,目前较多采用的是经右胸三孔法或两孔法,也有单孔的报道,但均应符合外科学、肿瘤学原则[12]。若肿瘤偏向一侧胸腔时,可选择经同侧胸腔入路,若肿瘤位置居中,可选择最熟悉的手术径路以增加手术的安全性[13]。但胸腔镜经肋间入路在显露对侧胸腺上下极、对侧膈神经以及无名静脉时有一定困难,单侧胸腔入路可能无法完成彻底的前纵隔脂肪组织的清扫,必要时需联合颈部切口或经双侧胸腔肋间入路进行手术。2004年ZIELINSKI等[14]报道了颈部切口联合胸腔镜经剑突下切口进行胸腺切除术,提出剑突下入路方式能够提供更好的双侧胸膜腔视野,可以最大程度地在胸腔镜下完整切除胸腺及脂肪组织。唐都医院周勇安等在国内率先开展了三孔充气式胸腔镜经剑突下入路胸腺肿瘤扩大切除术,与胸腔镜经右侧肋间入路对比研究结果显示,经剑突下入路安全可行,手术时间较短,出血量较少,患者住院时间缩短,且疼痛明显减轻,但应严格选择合适的患者入组[15-16]。GONZALEZ-RIVAS等[17]研究对比了胸腔镜经剑突下单孔入路与胸腔镜经肋间入路,认为胸腔镜经肋间切口仍不可避免对肋间神经的压迫或切断损伤,无法完全消除切口疼痛,随访期间多数患者因慢性胸壁疼痛,明显影响生活质量。而胸腔镜经剑突下入路,因切口位于剑突下肌肉内及肋弓下方,对肋间神经的压榨或损伤均较轻,可有效降低术后急慢性疼痛的发生,减少术后镇痛药物的使用,美容效果满意,更符合现代胸外科微创、快速康复的要求[18-19]。
本研究纳入了124例VATS胸腺瘤切除术患者,其中32例伴有MG,分期均为MasaokaⅠ~Ⅱ期,肿瘤最大径<5 cm。研究结果显示,手术时间、术中出血和术后肺炎、膈神经麻痹等指标,剑突下组与肋间组相比无统计学差异;而在住院时间以及术后第1天及第3天NRS伤口疼痛评分对比中,剑突下组均低于肋间组。由于剑突下切口较小位于肌肉内,不伤及肋间神经,因此术后伤口疼痛明显较轻;经剑突下手术同时减少了对胸膜腔的刺激,术后引流较少,恢复快,住院时间短。值得指出的是,剑突下组中13例MG患者均行胸腺瘤扩大切除术,完全清扫双侧胸膜外、心包前及颈部脂肪组织,术后肌无力症状也得到明显缓解,临床疗效较为肯定。本研究结果显示,VATS经剑突下入路具有独特的优势:在打开双侧纵隔胸膜后,应用CO2人工气胸能获得与正中开胸类似的清晰手术视野,可以仔细分辨肿瘤与无名静脉、上腔静脉、胸廓内动静脉及主动脉的关系,对颈部脂肪组织及无名静脉后方组织也可行彻底清扫;在清扫双侧心包外脂肪组织时,可清晰辨认双侧膈神经,降低了误伤可能。
生存质量作为患者躯体功能、心理状态、社会适应和环境因素的指标,能客观反映患者的生理、心理、社会适应能力的健康状况[20],应用SF-36评价VATS胸腺瘤术后生活质量,较为可靠、敏感。本研究随访结果提示,患者术前SF-36评分情况低于正常人群,而术后明显改善,进一步分析发现,剑突下组术后3个月和术后12个月SF-36评分均高于肋间组,差异具有统计学意义(P<0.05)。认为剑突下组对肋间神经压迫损伤较轻,因此术后伤口慢性疼痛明显低于常规肋间组,多数患者术后3月时生活质量基本接近正常水平。
综上所述,胸腔镜经剑突下胸腺瘤切除术安全可行,与经肋间组相比,能明显减轻伤口疼痛,缩短住院时间,临床疗效较好,近期生活质量改善。但本研究为回顾性研究,且样本量较小,随访时间较短,因此尚需大样本前瞻性随机研究,来进一步证实胸腔镜经剑突下胸腺瘤切除术的远期效果。
