临床药师参与1例甲巯咪唑致粒细胞缺乏伴高热患者的药物治疗实践
2021-07-06王念吾钱万桥王玉琨
周 芳,王念吾,钱万桥,王玉琨*
0 引言
毒性弥漫性甲状腺肿(Graves病,简称GD)是一种常见的器官特异性自身免疫性疾病,是甲状腺功能亢进症的最常见病因,目前主要采用抗甲状腺药物(Anti-thyroid drugs,ATD)、放射性碘和手术治疗,欧洲、日本及我国首选ATD。甲巯咪唑(Methimazole,MMI)作为首选抗甲状腺药物之一,疗效肯定,方便经济,常见的不良反应包括肝损害、白细胞减少、皮疹、瘙痒等,症状一般较轻,粒细胞缺乏症是该药罕见的不良反应[1],一旦发生,易合并感染、败血症、休克,甚至诱发甲亢危象而危及生命,其中感染相关病死率高达25%[2]。本文通过介绍1例MMI致粒细胞缺乏伴高热患者的药物治疗实践过程,为临床药师参与药物治疗实践和开展药学服务提供参考。
1 病例资料
患者,女,32岁,2018年12月出现体重下降、怕热、多汗、心悸、消瘦,甲状腺III度肿大,甲功示异常:TSH 0.02 mIU/L,FT4 51.12 pmol/L,FT3>46.08 pmol/L,TPOAb 164 IU/ml,TRAb 32.62 IU/L,TGAb 51.4 IU/ml,血常规正常,诊断为Graves病,予MMI (15 mg,tid)和普萘洛尔(10 mg,bid)治疗。1个月后自行调整为中药治疗,后又改为甲巯咪唑(15 mg,tid),期间未监测甲功、肝功、血常规等。2019年4月16日晚开始发热、咽痛,体温最高38.7 ℃,伴头晕、心慌,4月17日入院,查体:T 36.9 ℃,P 126次/min,R 20次/min,Bp 108/74 mmHg;神清,疲倦乏力,咽部充血(+),扁桃体II度肿大。精神一般,食欲尚可,睡眠欠佳,大小便正常。血常规:WBC 0.55×109/L,ANC 0,PCT 0.56 ng/ml,CRP 84.3 mg/L;甲功:FT4 26.1 pmol/L,FT3 12.9 pmol/L,TSH 0.01 mIU/L,Tg 370.75 ng/ml,TPOAb 107.9 IU/ml;尿隐血:+,余未见异常。入院诊断:Graves病、粒细胞缺乏、上呼吸道感染。
2 治疗过程
入院后停MMI,予保护性隔离、升白、抗感染和对症治疗,主要治疗药物见表1,白细胞及中性粒细胞变化见图1,体温变化见图2。①予重组人粒细胞刺激因子(rhG-CSF)、利可君、维生素B4升白细胞。②初始选哌拉西林他唑巴坦钠联合莫西沙星抗感染。4月18日患者反复发热,最高达40.2 ℃,伴全身乏力、寒战不适,血压95/54 mmHg,心率126次/min,病情危重,转入ICU,邀请临床药师加入治疗团队,药师建议升级为亚胺培南西司他丁钠,4月19日患者咽喉壁白苔附着,口腔黏膜真菌示热带假丝酵母菌(++),对氟康唑、伏立康唑敏感。GM、G试验阳性(分别为1.06 μg/L、121.54 pg/ml),加用氟康唑,建议医生将制霉菌素溶解后涂抹口腔,含漱液与3%碳酸氢钠液交替漱口,每天1∶5 000高锰酸钾溶液坐浴半小时,大便后用高锰酸钾液清洗肛周,预防感染。4月20日患者发热、咽痛无缓解,间断咳嗽咳痰,CRP 118 pg/ml,PCT 0.54 ng/ml,痰培养结果为金葡菌(+++)、流感嗜血杆菌(++),金葡菌对万古霉素、左氧氟沙星、庆大霉素等敏感。建议医生将莫西沙星改为替考拉宁。当日完善骨髓穿刺,结果回报:骨髓增生活跃,粒系受抑,红系增加。外周血片白细胞分布减低,未见中性粒细胞。4月23日开始咽痛较前好转,24日未再咳嗽、咳痰。29日WBC、ANC恢复正常,药师建议改为阿莫西林克拉维酸钾降阶梯治疗。5月1日患者体温正常,未诉咽痛等不适,感染控制。③物理降温效果不理想时选用赖氨匹林退热处理,4月29日甲功示:FT4 45.52 pmol/L,FT3 36.24 pmol/L,TSH 0.09 mIU/L,建议停赖氨匹林,选对乙酰氨基酚,医生采纳。④患者心率波动在80~130次/min,普萘洛尔减慢心率,其他补液等对症支持治疗。患者病情稳定后于5月10日在外院行131I治疗。
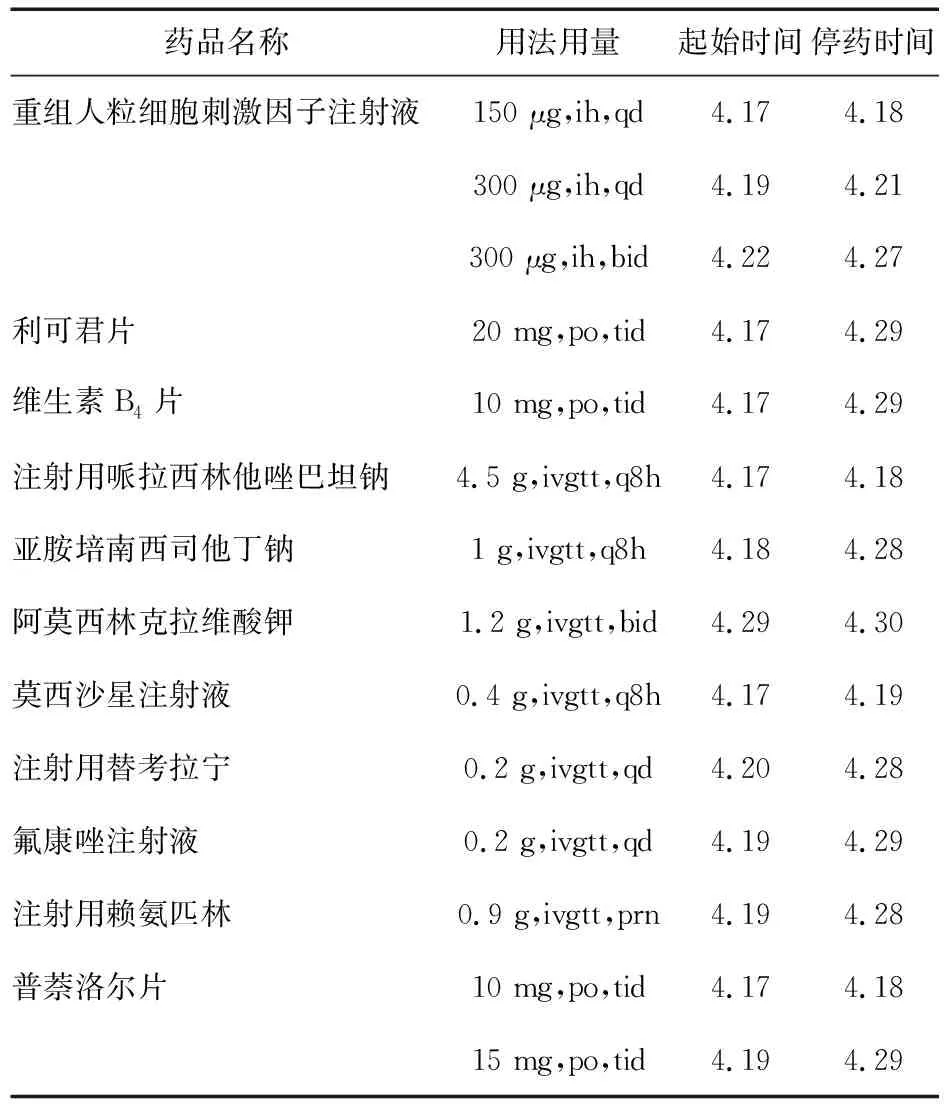
表1 患者住院期间主要治疗药物
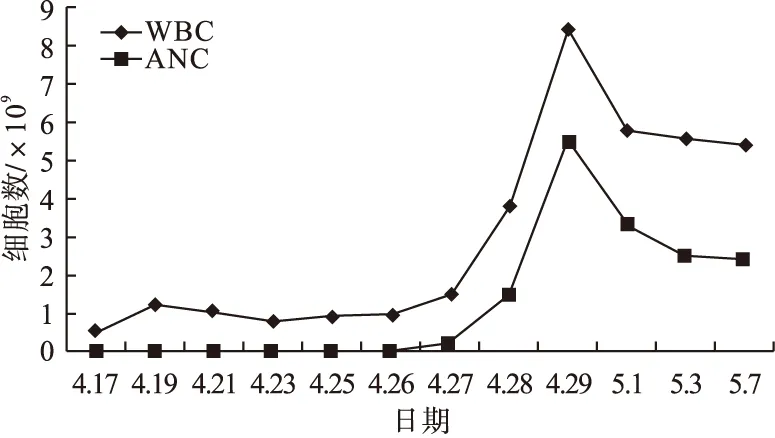
图1 治疗过程中患者WBC和ANC数
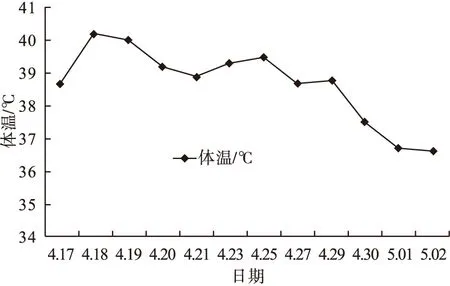
图2 患者入院后体温变化
3 讨论
3.1 MMI致粒细胞缺乏关联性评价 甲亢患者白细胞减少可能有2个方面原因:①甲状腺激素直接作用于骨髓可引起白细胞数量降低,多表现为中性粒细胞减少,甲亢控制后可恢复正常,约在5%~20%Graves病患者中出现,该患者甲亢一直未被控制,排除这种可能。②抗甲状腺药物(ATD)所致。MMI所诱发的白细胞减少伴中性粒细胞缺乏发生率约为0.1%~0.5%[3],是一类罕见但严重的药物不良反应,通常在MMI治疗1~4个月出现,有时甚至延长至1年后出现,与用药剂量呈正相关[4]。该患者在服用MMI后出现发热、咽痛,WBC 0.55×109/L,ANC 0,明确为粒缺伴发热,停用MMI并积极予升白细及抗感染治疗,粒细胞缺乏得到纠正。根据《药品不良反应报告和监测管理办法》中药品与不良反应相关性判定标准,评价为很可能;Naranjo′s量表[5]进行关联性评分为8分,属很可能,患者粒缺很可能是MMI所致,期间连续2次检测:白细胞<2.0×109/L,粒细胞<1.0×109/L,属严重血细胞减少不良反应,临床药师立即协助医生上报此药品不良反应。
3.2 MMI致粒细胞减少的作用机制 ATD致粒缺机制目前仍不是十分清楚,由于一些自身抗体的产生,认为主要是一种免疫反应;也和药物直接毒性作用有关,硫脲类药物很容易渗入骨髓,其代谢产物影响白细胞、中性粒细胞对氧和葡萄糖的利用[6];也有报道提示,MMI导致的粒细胞减少症与HLA-B*38∶02∶01基因存在一定的相关性[7]。《中国甲状腺疾病诊治指南—甲状腺功能亢进症》中推荐一般情况下MMI起始剂量为30~45 mg/d,大约2~4周减药1次,引起粒缺呈剂量依赖性[8]。此患者一直服用45 mg/d,服药期间未进行减量,大大增加了严重粒缺发生的几率。
3.3 升白细胞治疗 ATD治疗期发生白细胞减少,若ANC>1.5×109/L时,通常无需停药,加用升白药一段时间后可能恢复[8]。本例患者入院时ANC为0,立即停MMI,予重组人粒细胞刺激因子注射液(rhG-CSF)、维生素B4、利可君片升白。rhG-CSF可促进中性粒细胞增殖和释放,并增强其吞噬杀菌及趋化功能,在粒细胞和体温恢复正常的时间上疗效明显,可缩短感染期限,是治疗ATD诱导的粒缺常规和首选药物。但是,有学者指出,对于重度粒缺患者,rhG-CSF效果不确定,原因可能是外周血中性粒细胞<0.1×109/L时,骨髓受抑制比较明显[9]。此患者骨髓穿刺结果示骨髓增生活跃,考虑对rhG-CSF不够敏感。一般应用rhG-CSF 3 d后白细胞开始回升,7 d后恢复正常,上升幅度和剂量有一定关系[10]。rhG-CSF(吉粒芬)说明书记载:ANC低于1 000/mm3的患者,给予本品,剂量因病而异;ANC超过5 000/mm3,应减少剂量或终止给药。本患者入院使用150 μg/d,临床药师建议加大单次剂量至300μg,ANC仍测不出,患者高热不退,目前应用rhG-CSF剂量无统一规定,重症患者需较大剂量,考虑此药反应个体差异较大,根据《内科学》[2]、《临床用药须知》[11]、《实用内科学》[12]中剂量推荐,按10 μg/(kg·d)调整为600 μg/d,在20 μg/(kg·d)的安全剂量范围内[13]。王志同等[14]发现,rhG-CSF采用3 d常规剂量(300 μg,qd),第4~5日强化(300 μg,bid)的动员方案在外周血干细胞中效果有效且可靠,《NCCN临床实践指南:造血生长因子(2020.V1)》对于自体移植造血干细胞动员方案中,推荐G-CSF每日剂量10~32 μg/(kg·d),皮下注射,每天1~2次给药。rhG-CSF皮下注射半衰期为3.5 h[13],综合考虑,选择每天2次给药。
同时,严密监测血常规,以防粒细胞过度增长,医生采纳。注意监护有无发热、肌肉骨骼酸痛、皮疹等常见不良反应的出现。在应用最大剂量第5天,白细胞回升明显,4月28日WBC 3.79×109/L,ANC为1.48×109/L,接近参考值,符合停药指征。次日复查,恢复正常值,从图1可看出,停用高剂量rhG-CSF后,WBC、ANC升高后出现折线下降趋势,但未再继续下降。5月10日外院行131I治疗后,临床药师电话跟踪随访患者,嘱其前半年每2个月复查1次甲功及血常规,半年后酌情按医嘱定期复诊。
3.4 抗感染治疗 患者发热、咽痛、咳嗽咳痰、扁桃体II度肿大,胸片正常,考虑化脓性扁桃体炎。粒细胞缺乏症患者合并感染早期的症状以咽痛、咳嗽、发热等多见[15]。急性粒细胞缺乏症伴感染性发热应视为急重症处理,抗生素经验性选择遵循“广谱、高效、足量”原则,选用杀菌剂,不能有丝毫延误[12],《中国中性粒细胞缺乏伴发热患者抗菌药物临床应用指南(2016年版)》(以下简称“指南”)[16]推荐发热伴粒缺患者出现临床表现后,尽早经验性应用抗菌药物,快速启动高危患者治疗路径,采取降阶梯治疗策略,重症患者选择β-内酰胺类中的碳青霉烯类(亚胺培南-西司他丁、美罗培南、帕尼培南/倍他米隆),初始选用哌拉西林他唑巴坦钠联合莫西沙星的方案值得商榷。
患者接受初始抗菌治疗方案后,仍反复高热,全身乏力加重、寒战不适,血压骤降至95/54 mmHg,心率126次/min,病情危重,随时可能出现感染性休克,临床药师获知患者病情后建议选择碳青霉烯类。本院碳青霉烯类药物有亚胺培南西司他丁、美罗培南,两者对危重难治性细菌感染者均显示出良好的疗效。患者为年轻女性,肾功能正常,无焦躁、烦闷等中枢神经兴奋状态,结合患者经济状况,临床药师建议选择亚胺培南西司他丁1 g,q8h,医生采纳,严密监测患者体温变化以及血常规、血肌酐水平,每日查房观察是否出现中枢神经系统不良反应。
患者咽喉壁白苔附着,口腔黏膜真菌培养为热带假丝酵母菌,G试验阳性,咽拭子可见念珠菌生长,真菌感染明确,GM值1.06 μg/L,GM值较小且患者有使用哌拉西林他唑巴坦钠,考虑药物干扰导致假阳性,暂不考虑曲霉菌,结合药敏,加氟康唑抗真菌治疗是合理的。粒细胞缺乏患者易发生口腔、肛周的严重感染,做好皮肤、黏膜的护理极为重要,药师指导患者餐前、餐后、睡前用漱口液和3%碳酸氢钠液交替漱口,每天观察其口腔黏膜情况,注意皮肤护理,确保全身皮肤清洁干燥。
4月20日患者发热、咽痛无缓解,CRP持续增高,PCT升高不明显,阳性菌可能性大,痰培养为金葡菌,根据指南[16],存在革兰阳性菌感染风险时,应选择糖肽类或利奈唑胺。我院现有万古霉素和替考拉宁,与万古霉素相比,替考拉宁在肽骨架上引入了脂肪酸侧链,亲脂性更强,具有以下优势:①组织穿透性好,可兼顾组织和血流感染。②毒副作用小,尤其耳肾毒性低,对大多数金葡菌抗菌作用与万古霉素相仿或略优[17]。鲍登等[18]对替考拉宁与万古霉素治疗重症革兰阳性菌感染的疗效和安全性进行系统评价,共纳入了20项随机对照研究(RCT),1 555例重症革兰阳性菌感染患者,结果显示,二者疗效相似,但替考拉宁组不良反应发生率更低、安全性更好。③消除半衰期长[17],患者愿接受低频次给药方式。临床药师建议替考拉宁替换莫西沙星覆盖阳性球菌,有条件应监测其血药浓度,谷浓度不应<10 mg/L,严密监测肝肾功能、关注有无中枢神经系统损害、血栓性静脉炎等不良反应。优化治疗方案的第4天,患者咽痛较前好转,第5天未再咳嗽、咳痰,热峰开始下降,抗感染有效。
疗程方面,《指南》推荐应持续用于整个中性粒细胞缺乏期,直至ANC≥0.5×109/L,如果适当的疗程已结束、感染的所有症状和体征消失但仍然存在中性粒细胞缺乏的患者,可采用预防性用药方案治疗直至血细胞恢复。该患者血培养一直阴性,考虑是扁桃体炎,在血细胞恢复正常后立即降阶梯治疗,体温正常后遂停用抗生素。
3.5 甲亢患者退热处理 本患者高热时选用赖氨匹林静滴退热。入院FT4 26.01 pmol/L,FT3 12.90 pmol/L,4月28日FT4 45.52 pmol/L,FT3 36.24 pmol/L,FT3、FT4较前升高,考虑到水杨酸盐可置换蛋白质结合的甲状腺激素,使血中游离甲状腺激素浓度升高,且赖氨匹林是阿司匹林和赖氨酸的复盐,临床药师建议停赖氨匹林,改用对乙酰氨基酚等中枢性解热药,医生采纳。甲亢患者体温过高时首选周围降温,如酒精擦浴、冰袋降温,避免使用水杨酸盐类药物,防止出现甲亢危象。
4 总结与体会
MMI致严重粒细胞缺乏症是一种罕见、有高致命风险的不良反应,可预测性差,重在预防其发生。粒缺伴发热病情进展快、病死率高,临床药师在患者病情急转直下时加入治疗团队,查阅大量文献,协助医师优化抗感染治疗方案,及时调整升白药物剂量及频次,发挥专业敏感性,停用赖氨匹林,降低了发生甲状腺危象的风险。真正做到以患者为核心、以药物治疗为中心,全程关注药物治疗的安全性和有效性。
临床针对MMI用药的患者,应告知其注意以下几点:①整个用药过程尤其治疗初期,应定期监测血常规,及时复查调整剂量,出现咽痛、发热等症状应高度警惕粒缺的发生,及早发现,及时治疗;②当白细胞数<3.5×109/L或中性粒细胞绝对值<1.5×109/L时,需减量观察,加用升白细胞药物治疗;如白细胞数、中性粒细胞绝对值继续下降,则需停用MMI,对症处理,防止感染;③对于应用MMI已经发生粒细胞减少的患者,应改用其他方法如131I治疗,不建议替换使用丙硫氧嘧啶。④有条件患者可建议服用MMI前筛查HLA-B*38∶02∶01等位基因,可能降低发生粒细胞减少症的用药风险。
