预见性护理在产后出血的临床应用
2021-07-05谢小悦
谢小悦

摘要:产后出血是产科最严重的并发症之一,起病急,危害大,不仅影响产妇预后,若处置不当,更有生命危险。本文主要分析产后出血的原因,对预见性护理的流程进行研究并展开综述。此流程包括:对产后出血的早期识别、果断处理、多学科团队协作及经验的总结。此流程的制定对产后出血的准确预判及得当处理起指导作用。
关键词:产后出血;原因;预防;护理
产后出血在传统定义上是指胎儿娩出后24 h内的出血量,阴道分娩者达500 mL以上,剖宫产者达1000 mL以上[1]。严重产后出血是指胎儿娩出后24 h内出血总量达1000 mL以上。但2017年美国妇产科医师学会(AC0 G) 指南重新修订“产后出血”的定义:无论阴道分娩或剖宫产者,24 h内累计出血量≥1000 mL,和(或) 伴低血容量的症状体征出现。此定义虽放宽了阴道分娩后出血的标准,但24 h内阴道分娩者若出血量≥500 mL,仍需高度警惕。
预见性护理指在患者诉说需求或描述症状之前,临床护士能提前对其病情或需求进行评估及风险预测,制作个体化护理,解决问题,降低风险,提高满意度,提升护理质量[2]。
回顾收集浙江大学医学院附属第一医院2021年1月~12月共出现产后出血68例,发生率约为2 %。其中剖宫产9例,阴道分娩59例,年龄26~37岁。初产妇54例,经产妇14例。产后出血的预防为产科下半年持续质量改进项目,通过数据统计及每月科会讨论,因子宫收缩乏力导致产后出血54例,占79 %;胎膜胎盘因素8例,占12 %;软产道裂伤5例,占7 %;凝血功能因素1例,占2 %;无子宫切除及死亡案例发生。
1 产后出血的原因
1.1 子宫收缩乏力
为产后出血最常见原因,占70 %以上[3]。胎儿娩出,子宫肌纤维收缩和缩复,胎盘剥离面迅速缩小,血窦关闭,出血控制。故任何影响子宫收缩和缩复的因素,均可引起子宫收缩乏力性出血。相关因素包括:全身因素,产妇体质虚弱、精神极度紧张、肥胖、高龄或合并慢性疾病。产科因素:产程长体力消耗过多(分娩镇痛后经产妇第二产程≥3 h,初产妇≥4 h,或总产程≥24 h) 。前置胎盘、胎盘早剥、宫腔感染等使子宫肌纤维水肿或渗血。子宫因素:子宫膨胀过度如多胎妊娠、羊水过多、巨大儿,导致子宫肌纤维过度伸展。子宫肌壁损伤如多产、剖宫产等。子宫病变如子宫肌瘤、子宫肌纤维变性及子宫畸形等,影响子宫正常收缩。药物因素:麻醉、镇静剂或抑制宫缩剂过多使用。
1.2 胎盤胎膜因素
(1) 胎盘滞留:胎盘在胎儿娩出后15 min内娩出,若超过30 min未排出则易引起出血[4]。胎盘滞留原因:膀胱充盈导致已剥离胎盘滞留宫腔;宫颈内口肌纤维出现环形收缩,使已剥离的胎盘嵌顿于宫腔;第三产程过早挤压子宫或牵拉脐带,使胎盘剥离不全引起血窦不能关闭。(2) 胎盘植入:根据胎盘侵入深度分粘连性、植入性和穿透性植入。按胎盘植入或粘连的面积分部分性或完全性,部分性胎盘:胎盘部分剥离,剥离面血窦开放,致使严重出血。反之,完全性胎盘植入或粘连因胎盘未剥离故而出血不多。胎盘植入可导致严重产后出血或子宫破裂,穿透性胎盘植入可致膀胱或直肠损伤。(3) 胎盘部分残留:包括副胎盘、部分胎盘小叶或部分胎膜的残留,从而影响子宫收缩而导致出血。
1.3 软产道裂伤
包括会阴、阴道和宫颈的裂伤,严重裂伤可达阴道穹隆、子宫下段、盆壁,导致腹膜后或阔韧带内血肿,甚至子宫破裂。软产道裂伤的原因:巨大儿、急产(总产程小于3 h) 、产钳助产、外阴水肿、软产道组织弹性差及阴道炎症等。
1.4 凝血功能障碍
可导致手术创面或子宫剥离面的出血不止。而胎盘早剥、死胎、羊水栓塞、重度子痫前期等产科并发症,均可引起弥散性血管内凝血(DIC) ,从而导致产后大出血。
1.5 子宫内翻少见
子宫内翻,检查时阴道内可及梨形包块,腹部无法触及宫底,但可扪及子宫内翻的凹陷。宫颈收缩使静脉回流受阻,造成严重失血、创伤及低血容量性休克。多因第三产程的处理不当引起,例如:压迫宫底用力过度或牵引脐带过猛等。
为方便记忆,将出血原因归纳为4“T”:张力(tone) 、组织物(tissue) 、创伤(trauma) 和凝血酶(thrombin) [5]。
2 产后出血的诊断
根据临床表现,估计出血量,明确病因,及时处理。出血量的估计方法包括以下五种。
(1) 称重法:失血量(mL) =[分娩后敷料湿重(g) -分娩前敷料(g) ]/1.05(血液比g/mL)
(2) 容积法
(3) 面积法:按10 cm×10 cm=10 mL,主观性较强,计量欠准确
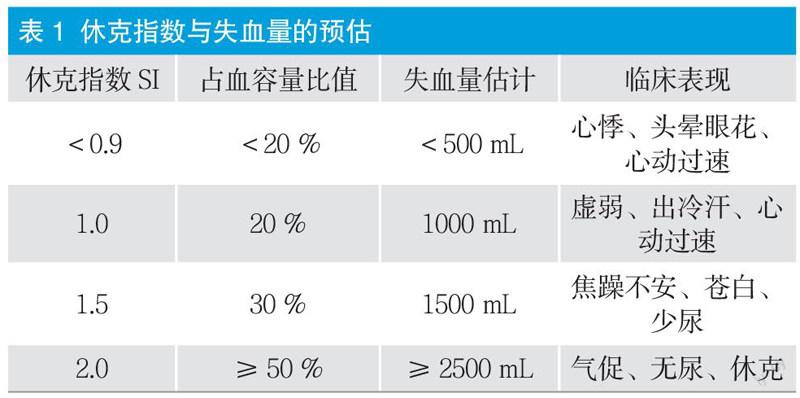
(4) 休克指数法:休克指数=脉率/收缩压(mmHg) ,休克指数与失血量的关系见表1[6]。
(5) 血红蛋白测定:Hb每下降10 g/L,失血量约400~500 mL。但产后出血早期,血液浓缩,故无法准确反映出血量[7]。
3 产后出血的预防措施
3.1 产前预防
(1) 入院时对有可能发生产后出血的孕妇做分析评估,准确筛查高位孕妇。可参考美国加州孕产妇质量护理合作组织的风险评估表[8],见表2。
了解每一位产妇临床资料,遵医嘱预防及治疗贫血,积极复查和治疗妊娠期并发症。
(3) 保证孕妇的良好作息和充足的睡眠,适当活动,增强机体抵抗力。
(4) 做好分娩知识相关宣教,提前教会孕妇产程的配合及拉玛泽呼吸训练方法。
(5) 减少宫腔探查的次数并保证产程的正确干预,是减少产后出血的第一步。
李妮的研究结果同样印证贫血程度、血小板数值、产次、孕妇体力、新生儿体重、阴道侧切、胎盘粘连、宫腔探查次数及产程配合等均与产后出血的发生密切相关[9]。
3.2 产时预防
(1) 识别产后出血高危因素;(2) 开通两路静脉通路;(3) 导乐护理,调节合适的温湿度,选择有经验的医护人员,做好一对一的陪产;(4) 在第一产程,关注孕妇心理,做好安抚,减少紧张情绪;(5) 第二产程指导正确呼吸,缓解疼痛,指导正确用力,做好会阴的保护及减少软产道裂伤[10];(6) 关注产程,做好急产或产程延长的准备;(7) 胎儿前肩娩出后,遵医嘱肌注缩宫素10 u,继NS500 mL+缩宫素10 u静滴,第三产程预防性使用缩宫素可减少40 %以上的产后出血[4],是最有效且不良作用最小的预防产后出血的一线方案;(8) 胎儿娩出1~3分钟后钳夹脐带,轻拉脐带,宫底触诊以及检查胎盘和下生殖道。
3.3 产后预防
(1) 产后2 h是产后出血的高峰期,严格按护理常规每15 min评估生命体征等;(2) 评估出血量,子宫收缩力及宫底高度,是否续用NS48 mL+缩宫素10 u微泵维持;(3) 评估膀胱充盈度,及时排空;(4) 鼓励产妇让新生儿早吸吮;(5) 产后满2 h,医生行床旁B超,评估无殊后转产科病房;(6) 做好严格交接班,包括:高危因素、总出血量、特殊用药及专科情况;(7) 氨甲环酸的预防性应用;(8) 病房环境整洁,避免强光刺激,保证产妇充足睡眠,保持室温22℃~24℃,湿度50 %~60 %[11];(9) 24 h严密监测患者生命体征,宫底高度及出血量的变化;(10) 饮食均衡,早期康复训练有益于恶露的排出及产后的康复,在产妇耐受情况下从被动运动、主动运动、提肛运动、关节活动到下床活动,逐步过渡。
临床根据产后出血量划分为三级警示线:“预警线”(出血量≥400 mL) 、“处理线”(出血量500~1500 mL) 和“危重线”(出血量≥1500 mL) [6]。此三级线的划分更有助于临床医护更好地做到早期预防和及时处理产后出血,从而减少并发症及孕产妇死亡。
4 产后出血急救总结
4.1 保暖,平卧,吸氧,心电监护,注意保暖
4.2 开通两条静脉通路,先盐后糖,先晶后胶
4.3 抽血
包括血常规、凝血功能、肝肾功能、配血等。
4.4 遵医嘱对症治疗
(1) 子宫收缩乏力:检查产妇腹部,子宫软,轮廓不清,摸不到宫底,流出的血液能凝固,出血多为间断性,血色暗红。
①按摩子宫,有效的按摩可使子宫轮廓变清,收缩恢复,从而使阴道出血量减少。②缩宫药物的治疗为首选方法。缩宫素:静脉给药,3~5 min起效。优点成本低,给药方便,可室温保存,缺点,半衰期短,需持续静脉给药或联合其他药物使用。米索前列醇:200~600 ug,含服或直肠给药,10 min起效,可作用2 h。副作用为恶心、呕吐、腹泻、面色潮红等。卡贝缩宫素:100 ug,静脉注射,2 min起效,作用12 h。欣母沛:250 ug,肌注或子宫肌注射,3 min起效,30 min达高峰,作用2 h。它对因子宫收缩乏力导致的持续出血极为有效,有效率达84 %~96 %,常可避免手术干预[12],为产后出血常用抢救药物。副作用如潮热、恶心、呕吐、腹泻、头痛、高血压和由于平滑肌收缩引起的支气管痉挛,哮喘、心脏病、高血压慎用。卡孕栓:1 mg,含服、塞肛或阴道给药,10 min起效,作用2~3 h。③其它:宫腔球囊压迫或纱布填塞、子宫压缩缝合、结扎盆腔血管、经导管动脉栓塞术、切除子宫等。
(2) 胎盘胎膜因素:表现为胎盘娩出后阴道出血量较多,检查胎盘、胎膜有缺损。需立即行宮腔探查,取出胎盘或胎膜。
(3) 软产道裂伤:胎儿娩出后,立即有活动性出血,颜色鲜红,血液能自凝,如合并阴道壁血肿,有尿频或肛门坠胀感,伴排尿痛感,缝合需超过撕裂顶端0.5 cm,按解剖层次逐层缝合,彻底止血。
(4) 凝血功能障碍:持续出血,开始时血液可凝固,后来出血不凝,血液如酱油状,可伴全身出血倾向。排除其他原因,需尽快输注血制品,包括:血小板、血浆、冷沉淀、纤维蛋白原、凝血酶原复合物。
4.5 留置导尿
4.6 严密监测
严密监测生命体征,观察面色、神志、阴道出血量,严格记录出入量,为正确补液提供依据。
4.7 遵医嘱用药
输注红细胞、血小板、血浆、冷沉淀及纤维蛋白原。血小板计数低于50×109/L或血小板降低出现不可控的出血,考虑输注血小板,治疗目标维持血小板计数在50×109/L以上。血红蛋白 < 70 g/L应考虑输血,每输注2 U红细胞悬液可使血红蛋白提高约10 g/L,尽量使血红蛋白达到80 g/L。
4.8 预防感染
严格执行无菌操作,遵医嘱使用抗生素。
4.9 心理护理
患者产后出血发生后容易出现恐惧、焦虑以及担忧等不良心理情绪,在上述各种不良心理与情绪影响下,患者容易出现暂时性的血压升高以及子宫收缩减弱等,对产后出血的有效控制和治疗十分不利,良好的心理护理,能缓解不良情绪,鼓励患者正确面对疾病,树立治疗信心,积极配合治疗[13]。
4.10 术前准备
发生难治性产后出血时,为避免发生弥漫性血管内凝血,甚至死亡,子宫切除是产后出血急救最后的选择。
产后出血在临床常见,若处置不及时,易引起失血性休克。产后出血抢救失败导致死亡的原因,可归纳为:“太晚”和“太少”,低估出血量,发现、呼叫及处理太晚,缩宫药物及输血太少,临床经验太少,切除子宫太晚。
临床中通过在试验组实施预见性护理,包括高危因素识别,临床观察、心理护理及抢救防护,得出试验组产后2 h及24 h出血低于一般护理的对照组。在三大网站搜索关键词:“预见性护理”及“产后出血”,相关文献均可论证预见性护理的有效性。
預见性护理是产科临床重点研究的课题。临床医护人员需有科学严谨的态度,针对产后出血建立完善的应急预案。此预案包括以下四个关键因素:(1) 早期识别和预防;(2) 果断有效的临床处理;(3) 对产后大出血的多学科团队协作抢救;(4) 经验的总结与流程的标准化。美国孕产妇安全合作组织在2015年发布的产后出血指南做出了系统性的指导意见,并将其概括为:“准备(Readiness) 、识别和防范(Recognitionand prevention) 、应对(Respomse) 上报和系统学习(Reporting and systems learning) ”,总结为4 R和13条建议[14]。
“关注心理,提升护理;准确预判,尽早处理 ”在预防和减少产后出血中起关键作用,也是产后出血处理的基本原则。故预见性护理在产后出血的临床应用中值得推广。
参考文献
[1]刘兴会,何镭.产后出血的预防与处理[J].中国实用妇科与产科杂志,2020,36(2):123-126.
[2]张姝,赵婷,张晓超,等.预见性护理在浅表性膀胱肿瘤激光微创治疗术后护理中的应用[J].护理研究,2018,32(12):1988-1990.
[3]杨孜.原发子宫收缩乏力产后出血预防行动的基点和预警[J].中国实用妇科与产科杂志.202 0,36(8):679-684.
[4]李翠梅,高艳娥,郑新艳.产后胎盘粘连应用两种不同干预措施的比较[J].中国药物与临床,2021,21(17):2974-2976.
[5]刘铭,段涛.产后出血的预防与处理指南[J].现代妇产科进展,2007,16(3):175-185.
[6]中华医学会妇产科学分会产科学组.产后出血预防与处理指南(2014)[J],中华妇产科杂志,2014,49(9):641-646.
[7]周燕,顾宁等.持续质量评审对阴道分娩严重产后出血规范化诊治及其并发症影响研究[J],中国实用妇科与产科杂志,2021,37(10):1039-1043.
[8]Lyndon A,Lagrew D,Shields L,et al.Improving health care response to obstetric hemorrhage version2.0.A California quality improvement toolkit .Stamford(CA):California Maternal QualityCareCollaborative;Sacramento(CA):California Department of Public Heaalth,2015.
[9]李妮.产次与阴道助产对产妇产后出血的影响[J].临床医学研究与实践,2018,3(4),:127-128.
[10]徐薇.预见性护理对降低阴道分娩产后出血的效果研究[J].当代临床医刊,2021,34(5):52-53.
[11]范霞.综合护理干预在产妇产时及产后出血护理中的应用效果[J].中国医药指南,2021,19(12):207-208.
[12]李聘.卡前列素氨丁三醇、米索前列醇和缩宫素联合应用治疗产后出血的效果与安全性[J],临床合理用药,2021,14(9):129-131.
[13]杨燕,王宁宁,赵琎.助产士人性化护理服务对高龄产妇心理压力的影响分析[J].心理月刊,2021,23(16):88-90.
[14]Main EK.Goffman D,Scavone BM,et al.National partnershiPfor maternal safety:Consensus Bundle onObstetric Hemorrhage[J].Anesth Analg,2015,121(1):142-148.
